Деменция
Заболевания, которые могут сопровождаться деменцией
Перечень заболеваний, которые могут сопровождаться деменцией:
- болезнь Альцгеймера (50—60 % всех случаев деменции);
- сосудистая (мультиинфарктная) деменция (10—20 %);
- алкоголизм (10—20 %);
- внутричерепные объёмные процессы — опухоли, субдуральные гематомы и мозговые абсцессы (10—20 %);
- аноксия, черепно-мозговая травма (10—20 %);
- нормотензивная гидроцефалия (10—20 %);
- болезнь Паркинсона (1 %);
- хорея Хантингтона (1 %);
- прогрессирующий супрануклеарный паралич (1 %);
- болезнь Пика (1 %);
- боковой амиотрофический склероз;
- спиноцеребеллярная атаксия;
- офтальмоплегия в сочетании с метахроматической лейкодистрофией (взрослая форма);
- болезнь Галлервордена — Шпатца;
Профилактика деменции
 Основные меры по профилактике деменции
Основные меры по профилактике деменции
- Отказ от курения и употребления алкоголя.
- Здоровое питание. Полезны овощи, фрукты, орехи, злаки, оливковое масло, нежирные сорта мяса (куриная грудка, нежирная свинина, говядина), рыба, морепродукты. Стоит избегать чрезмерного употребления животных жиров.
- Борьба с избыточной массой тела. Старайтесь следить за своим весом, держать его в норме.
- Умеренная физическая активность. Физические упражнения положительно сказываются на состоянии сердечно-сосудистой и нервной системы.
- Старайтесь заниматься умственной деятельностью. Например, такое хобби, как игра в шахматы, способно снизить риск деменции. Также полезно разгадывать кроссворды, решать разные головоломки.
- Избегайте травм головы.
- Избегайте инфекций. Весной необходимо соблюдать рекомендации по профилактике клещевого энцефалита, переносчиками которого являются клещи.
- Если вам больше 40 лет – ежегодно сдавайте анализ крови на сахар и холестерин. Это поможет вовремя выявить сахарный диабет, атеросклероз, предотвратить сосудистую деменцию и многие другие проблемы со здоровьем.
- Избегайте психоэмоционального переутомления, стрессов. Старайтесь полноценно спать, отдыхать.
- Контролируйте уровень артериального давления. Если оно периодически повышается – обратитесь к врачу.
- При появлении первых симптомов нарушений со стороны нервной системы сразу обращайтесь к неврологу.
Лечение и профилактика
Часто полностью устранить причину подкорковой деменции невозможно, или произошедшие изменения в нервных тканях уже необратимы. Поэтому основная цель лечения – остановить развитие болезни, предотвратить ее прогрессирование и осложнения, улучшить качество жизни пациента. Корковая и подкорковая сосудистая деменции на ранних этапах могут быть успешно скорректированы изменениями в ежедневных привычках.

Коррекция режима питания, рациона и образа жизни является важным компонентом процесса лечения и профилактики всех видов подкорковой деменции. Цель этих изменений ― снижение скорости прогрессирования сосудистых патологий (атеросклероз, гипертоническая болезнь).
Рекомендации к питанию:
- в рационе должны преобладать белки животного и растительного происхождения (нежирное мясо, рыба, бобовые, орехи);
- строго ограничить потребление холестеринсодержащих продуктов (жирное мясо, сало, майонез, сметана и т.д.), куриные яйца употреблять можно не больше 1 шт. в день;
- ежедневное употребление растительных жиров (лучше оливковое, льняное или миндальное масла);
- 1-2 раза в неделю в меню должна быть рыба (тушеная, печеная, но не жареная);
- большое количество овощей, зелени и фруктов;
- не более 3-4 г кухонной соли в день;
- ограничить употребление кофе и чая;
- отказаться от спиртных напитков;
- пить достаточное количество воды (50 мл на кг веса).
Важным моментом является отказ от вредных привычек. Курение во много раз повышает риски развития гипертонической болезни и атеросклероза.
Регулярная физическая активность и полноценный сон должны войти в привычку. Чтобы мозг получал достаточно кислорода и питательных веществ, нужно обеспечить адекватный приток крови и микроциркуляцию. Этому способствуют пешие прогулки на свежем воздухе и другие виды физических нагрузок (при отсутствии противопоказаний).

Объем назначаемой лекарственной терапии зависит от причины развития подкорковой деменции и наличия сопутствующих заболеваний. Это лечение назначает и корректирует терапевт или профильный специалист (кардиолог). Если причиной расстройства мозгового кровообращения стала патология сердца, пациенту назначаются кардиотонические или антиаритмические средства. Больным с атеросклерозом показаны препараты, снижающие уровень холестерина в крови (ловастатин, симвастатин и др.). Людям, страдающим от гипертонической болезни, назначаются гипотонические препараты.
Неврологи и психиатры занимаются коррекцией мозгового кровообращения и связанных с этим симптомов путем назначения таких средств:
- ноотропные препараты ―расширяют мозговые сосуды, улучшают метаболизм в нервной ткани;
- седативные (успокоительные) ― при наличии тревожных расстройств, нервозности, агрессии;
- дезагреганты ― предотвращают внутрисосудистое свертывание крови, что является профилактикой тромбозов;
- нейролептики ― только при появлении психотических расстройств (бреда, галлюцинаций и др.).
| Легкая степень | Средняя тяжесть | Тяжелая |
|---|---|---|
| Нейрокс 100 мг, инъекции внутримышечно или внутривенно курсами 10-14 дней через каждые 6 месяцев | Нейрокс 250 мг, инъекции внутримышечно или внутривенно курсами 10-14 дней через каждые 6 месяцев | Нейпилепт 1000-2000 мг инъекционно курсами 10-14 дней через каждые 6 месяцев |
| Церетон 1000 мг, инъекции курсами 10-14 дней через каждые полгода | Церетон 1000 мг, инъекции курсами 10-14 дней через каждые полгода | Нейрокс 250 мг, инъекции внутримышечно или внутривенно курсами 10-14 дней через каждые 6 месяцев |
| Церетон 400 мг, в капсулах для приема внутрь ежедневно 3 р/д курсами по 3-6 месяцев | Нейпилепт 1000 мг/день в капсулах в течение 3 месяцев | Церетон 1000 мг, инъекции курсами 10-14 дней через каждые полгода |
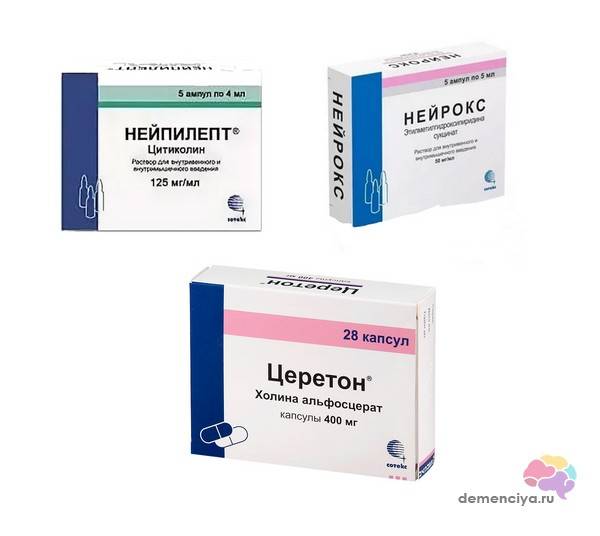
Пациенту необходимо динамическое наблюдение ― посещение лечащего врача каждые 6-12 месяцев для оценки динамики развития болезни и корректировки плана лечения.
Подкорковая и корковая сосудистая деменция может развиваться у любого человека. Повышенная склонность к развитию этого состояния есть у пожилых людей, а также у людей с наследственной предрасположенностью. Основные меры профилактики подкорковой деменции: здоровый образ жизни, отказ от вредных привычек, занятия спортом и средиземноморская диета.
Лечение деменции
Лечение деменции складывается из:
- фармакологической
- немедикаментозной терапии.
В качестве профилактики деменции обсуждаются:
- высокий уровень образования пациента,
- физическая активность,
- активность в социальной и интеллектуальной сферах.
Современная фармакотерапия дегенеративных деменций направлена на максимально долгое поддержание когнитивных функций пациента и замедление инвалидизации, она позволяет обеспечить более высокое качество жизни.
Это положение должно быть четко объяснено пациенту и его родственникам, поскольку связанные с терапией ожидания должны быть реалистичными.
При деменции эффективны препараты всего двух групп – ингибиторы ацетилхолинэстеразы (ИАХЭ) и антагонисты глутамат N-метил-d-аспартат (NMDA)-рецепторов.
https://youtube.com/watch?v=aKPjOaT2SSo
В настоящее время применяются:
- донепезил,
- ривастигмин
- галантамин, относящиеся к группе ИАХЭ,
Один препарат из группы антагонистов NMDA-рецепторов – акатинола мемантин.
У большинства больных, несмотря на продолжение лечения, наблюдается снижение когнитивных функций, которое тем не менее происходит более медленно и плавно, чем в отсутствие приема препарата.
Клинические эффекты ИАХЭ (ингибиторы ацетилхолинэстеразы) при деменции (по J. Cummings, 2007):
- 1. Улучшение, стабилизация или замедление прогрессирования КН по данным нейропсихологического тестирования (когнитивная часть шкалы для БА – ADAS-Cog, и краткая шкала оценки психического статуса – КШОПС).
- 2. Долгосрочная стабилизация на ранее достигнутом уровне и замедление прогрессирования когнитивного и функционального снижения (по сравнению с ожидаемым уровнем ухудшения у нелеченых больных).
- 3. Улучшение общего функционирования примерно у трети больных и стабилизация или улучшение у двух третей больных.
- 4. Предупреждение утраты функциональных навыков и замедление скорости утраты базисной и инструментальной повседневной активности.
- 5. Коррекция имеющихся поведенческих нарушений и снижение риска появления новых поведенческих нарушений.
- 6. Уменьшение потребности в нейролептиках и других психотропных средствах.
- 7. Снижение нагрузки на родственников и ухаживающих лиц.
- 8. Откладывание момента госпитализации пациента в специализированное учреждение.
- 9. Фармакоэкономическая эффективность. С.И. Гаврилова и соавт. показали, что уже после 2 мес применения ИАХЭ происходит улучшение ННПР у пациентов с БА.
Уменьшается уровень депрессии, апатии, эмоциональной лабильности, тревоги, агрессии, возбуждения и других симптомов. Это позволяет снижать дозы психотропных препаратов после достижения оптимальных доз противодементной терапии, обладающих выраженными побочными эффектами, которые очень тяжело переносятся пациентами с БА.
Основные побочные эффекты ИАХЭ – повышение кислотной секреции, поэтому симптомы могут включать в себя тошноту, рвоту, а также обострение язвы желудка и двенадцатиперстной кишки
Поэтому следует с осторожностью назначать их пациентам, вынужденным длительно применять НПВП (ревматоидный артрит и др.). Также с большой осторожностью следует применять у пациентов, страдающих хронической обструктивной болезнью легких и астмой
На фоне длительного многолетнего (более 10 лет) приема акатинола мемантина не наблюдалось выраженных побочных эффектов, что является важным аргументом в пользу его выбора у пожилого пациента с деменцией, который, кроме противодементной терапии, обычно имеет множество других назначений.
Безусловно, лечение деменции должно быть индивидуальным, при этом золотым стандартом терапии является сочетание высокой эффективности препарата с минимальным количеством побочных эффектов, этому стандарту в полной мере соответствует акатинол мемантин.
Механизм развития органической деменции
Точные причины и механизмы, запускающие развитие нарушения пока изучены не до конца, но известно, что для органической деменции характерно разрушение одной или нескольких частей головного мозга. Обычно поражение затрагивает:
- Коры головного мозга.
- Подкорковых структур.
- Отдельных частей нервной системы (базальных ганглиев, спинного мозга и так далее). В этом случае болезнь развивается небольшими очагами, постепенно затрагивая все больше структур.
Развитие органической деменции во многом обусловлено ее первопричинами. Если в основе лежит инфекционное заболевание, нарушается работа именно той части, в которой идет активное распространение инфекции, а скорость распространения напрямую зависит от скорости проникновения патологических организмов в другие структуры мозга. Если в основе нарушения лежит болезнь Альцгеймера, к ней приводит постоянное нарастание белковых бляшек, резко ухудшающих нормальные связи между нейронами. Поэтому важнее всего выяснить истинную причину появления заболевания.
Стадия тяжелой деменции
На последнем этапе развития слабоумия больной и окружающие сталкиваются с серьезными нарушениями в психоэмоциональной сфере, расстройством двигательной активности.
В этом периоде выделяют 3 стадии нарушений:
- умеренно тяжелые (утрачивается самостоятельность);
- тяжелые (отсутствует память на большинство событий);
- очень тяжелые (отсутствует речь, отмечается недержание мочи, кала).
Уже на умеренно тяжелой стадии больной не способен самостоятельно ухаживать за собой, находится в полной зависимости от ухаживающего персонала. Постепенно он утрачивает информацию о своей личности, не может вспомнить имена детей, супруга, друзей.
На стадии очень тяжелой деменции исчезает способность самостоятельно принимать пищу, отправлять естественные нужды.
Частые проявления тяжелой деменции:
- дезориентация во времени и пространстве;
- утрата в памяти названий бытовых приборов и их предназначения;
- разрушение личности;
- боль;
- эмоциональный стресс;
- неспособность к общению;
- кахексия (истощение физическое и психическое).
На стадии поздней деменции мозг не управляет телом. Пациент не способен читать и писать, утрачивает способность пользоваться предметами гигиены. Ему становится сложно выполнять последовательно простейшие действия.
Он утрачивает способность к осмысленной деятельности, теряет навык ходьбы. На этом этапе нередко пациента мучают навязчивые идеи. Он может разговаривать со своим отражением в зеркале, телевизором или галлюцинациями.
Помощь при тяжелой деменции
Больной полностью теряет самостоятельность и способность осознавать степень разрушения мозга. Теряется связь между частями тела. Он может утверждать, что у него нет руки, не может описать, в каком месте испытывает боль.

 Тяжелая деменция – особенности стадии и пути решения
Тяжелая деменция – особенности стадии и пути решения
На стадии тяжелой деменции подопечному обеспечивают:
- паллиативный уход (поддерживающую терапию);
- комфорт;
- общение с близкими для стимуляции активности.
На поздней стадии заболевания становится невозможен непрофессиональный уход. Больному требуется помощь специально обученного персонала, способного понять потребности больного, так как импульсивные действия больного несут смысловую нагрузку.
Если больной агрессивен, он испытывает боль или страх. Когда подопечный беспокоится или бесцельно расхаживает по комнате, это может означать потребность в посещении туалета или недостаток движения.
Умение распознавать потребности больного особенно важно на поздней стадии болезни, когда теряется аппетит, из-за чего развивается истощение, ослабевает иммунитет, затрудняется борьба с инфекциями. Особую сложность для окружающих на очень тяжелой стадии слабоумия становится кормление, так как больной утрачивает способность глотать и жевать
Особую сложность для окружающих на очень тяжелой стадии слабоумия становится кормление, так как больной утрачивает способность глотать и жевать.
Чтобы человек получил необходимое количество калорий и полезных веществ, не испытывая при этом мучений, прибегают к следующим приемам:
- берут тарелку контрастного цвета с пищей, чтобы еда четко была видна;
- не торопят подопечного;
- подают еду в жидком виде, если утрачивается способность глотать;
- предлагать питье, вкладывают кружку прямо в руки, если человек забывает пить.
Проблемой может стать на поздней стадии уход за полостью рта. Подопечный может отказываться от еды не потому, что нет аппетита, а из-за боли, которую вызывают кариозные зубы или воспаление десен при приеме пищи.
Диагностика
Чтобы понять, что за болезнь деменция и как ее лечить, нужно сначала обследовать больного и поставить правильный диагноз.
Диагностика включает в себя опрос пациента, проведение тестов, показывающих состояние памяти, мышления и интеллекта, опрос проживающих вместе с больным родственников и инструментальные методы.
| Тип слабоумия | Диагностика |
|---|---|
| Деменция Альцгеймера | Выявляется с помощью тестов, определения степени нарушения памяти, а также КТ, МРТ, реже эмиссионной томографии. При этом можно заметить значительное уменьшение объема головного мозга, количества нейронных связей |
|
Болезнь сосудистая деменция |
МРТ, биохимический анализ крови на холестерин и ангиография сосудов помогут выявить нарушение мозгового кровообращения |
| С тельцами Леви | При КТ, МРТ или позитронно-эмиссионной томографии можно заметить атрофию мозга и накопление бляшек Леви |
| Инфекционная | Выявляется, в зависимости от возбудителя, с помощью анализа крови, спинномозговой пункции, биопсии головного мозга, КТ и МРТ. |
| Аутоиммунная | КТ, МРТ, ЭЭГ, общий анализ крови и мочи, биохимический анализ крови |
| Посттравматическая | КТ, МРТ, рентгенография черепа. |
Иногда определить тип слабоумия трудно, особенно тяжело отличимы деменция альцгеймеровского типа и сосудистая деменция, дифференциальный диагноз с болезнью Альцгеймера в этом случае проводится с целью выявления поражений сосудов, а также наличия характерных психотических симптомов.
Также часто деменция трудно отличается от естественного старения или некоторых заболеваний (инсульта, болезни Альцгеймера). Поэтому специалисты рекомендуют обращаться за квалифицированной помощью сразу, как только были замечены хотя бы два из нижеперечисленных симптомов:
- проблемы с памятью, особенно часто забываются недавние события;
- трудности с запоминанием новой информации;
- изменение настроения и поведения;
- путаница во времени и знакомой местности, обстановке;
- трудности с выполнением сначала профессиональных, а потом и повседневных задач;
- сложности в общении из-за невозможности сформировать и выразить мысль;
- нежелание находиться в обществе других людей, появление замкнутости.
Все это можно назвать тревожным сигналом только в том случае, если ранее подобные симптомы не наблюдались.
Диагностика деменции
Диагноз устанавливается при наличии снижения памяти, контроля над побуждениями, эмоциями, снижении других когнитивных функций, а также подтверждении атрофии на ЭЭГ, КТ или при неврологическом исследовании.
Диагностика заболевания осуществляется при ясности сознания, при отсутствии помрачения сознания, а также при отсутствии спутанности и делирия. Критерий МКБ-10 позволяют выставлять диагноз, когда социальная дезадаптация сохраняется до шести месяцев и включает расстройства внимания, мышления, памяти.
Диагностика деменции включает интеллектуально-мнестические нарушения, а также расстройства навыков, которые проявляются в повседневной жизни и на работе. Клиническая картина выделяет различные формы деменции: частичное слабоумие (дисмнестическую), тотальное слабоумие (диффузную), парциальные изменения (лакунарную). По характеру выделяют следующие виды деменции: псевдоорганическую, органическую, постапоплексическую, посттравматическую и др.
Деменция способна быть проявлением множества заболеваний: болезней Пика и Альцгеймера, сосудисто-мозговой патологии, хронической экзогенной и эндогенной интоксикации. Болезнь может также быть следствием сосудисто-мозговой патологии или общей интоксикации, дегенеративного поражения мозга или травматического.
Симптомы сенильной деменции
 Больные деменцией часто страдают от бессонницы.
Больные деменцией часто страдают от бессонницы.
Как правило, первые признаки данной патологии возникают в возрасте 65-78 лет, причем на 1 больного мужчину приходится 2-3 больных женщины. Начало заболевания практически незаметное, однако оно неуклонно прогрессирует вплоть до полного слабоумия.
На ранней стадии деменции отмечается усиление, заострение некоторых черт характера больного: экономные начинают жадничать, становятся скупыми, настойчивые – упрямствуют, недоверчивые – приобретают подозрительность. Со временем появляются и новые, не свойственные конкретному человеку, черты: чрезмерный эгоизм, черствость по отношению к окружающим, даже близким, людям, резкое сужение круга интересов. Теряются эмоции.
Больные угрюмы, уровень критики значительно снижен. Инстинктивные влечения их, напротив, расторможены: отмечается гиперсексуальность, больной может обнажить при всех половые органы и даже приставать к детям.
Нарушается сон: часто больные сонливы днем и маются от бессонницы ночью, при этом бродят по квартире, суетятся, пытаются приготовить поесть, двигают мебель и прочее, чем очень мешают домочадцам и соседям.
Наблюдается постепенный распад психической деятельности человека, причем в первую очередь нарушаются сложные, абстрактные уровни мышления, творческие стороны и критические возможности, недавно полученные, незакрепленные умения и знания, в то время как простые, закрепленные прочно и приобретенные давно знания, представления и умения теряются значительно позднее.
Наиболее ярким симптомом являются расстройства памяти. На ранней стадии больной теряет способность к запоминанию новых данных и текущих событий, забывает какие-то моменты из ближайшего прошлого (имена, названия улиц, предметов, даты), однако данные прошлой жизни он уверенно воспроизводит. Позднее человек забывает все больше и больше: развивается прогрессирующая амнезия. Она заключается в том, что распад жизненного опыта и утрата памяти больного происходит от более позднего к более раннему, от более сложного к простому, от эмоционально безразличного до чувственно ярко окрашенного.
На поздних стадиях болезни больные зачастую воспринимают себя будто бы в молодости, окружающих – теми, кто был рядом в прошлые годы; они теряют ориентировку во времени и как бы переносятся в прошлый жизненный этап. На заключительном этапе человек не узнает окружающих, путает детей с братьями-сестрами, последних воспринимает, как родителей и, в конце концов, даже себя не узнает в зеркале, поскольку считает себя ребенком, а в отражении видит старика (его называет незнакомцем или бабушкой/дедушкой).
Также типичны на поздних стадиях сенильной деменции бредовые идеи обкрадывания, обнищания, преследования. Больной обвиняет близких в воровстве, утверждает, что у него украли все – деньги, вещи, продукты, и теперь ему негде жить и нечего есть, и он остался на улице, один, без средств к существованию. Там, где находится (на улице, в отделении больницы, дома) больной собирает всякий хлам, увязывает его в узел, прячет в кровати, забывает куда спрятал; в состоянии возбуждения в ночное время внезапно собирается с этим узлом «в отъезд», берет его с собой на прогулки и прочее.
Настроение больных меняется от недовольного, мрачного в начале болезни до безразличного, равнодушного, вплоть до эмоционального отупения на поздней ее стадии.
Со стороны других органов и систем у больных старческим слабоумием отмечается лабильный (неустойчивый) пульс и артериальное давление с тенденцией к его повышению. Тургор тканей снижен, кожа лица морщинистая, волосы седые и выпадают. Больные выглядят старше своего возраста. Отмечается истощение, старческая катаракта, старческая дуга на роговице, пролежни и другие нарушения питания тканей организма.
Неврологические расстройства выражены не столь ярко, как при других дегенеративных заболеваниях центральной нервной системы, и проявляются некоторой паретичностью мускулатуры (из-за этого мимика лица больного как бы застывшая, выражение лица – вялое, определяется тремор рук и неуверенная медленная походка мелкими шажочками). Реакция зрачка на свет снижена. Грубые неврологические расстройства отсутствуют.
Погибают такие больные, как правило, от интеркуррентных (протекающих параллельно) заболеваний на фоне полного физического истощения и психического маразма.
Стадия незначительных когнитивных нарушений MCI
Первой стадией, деменции, когда изменения в работе мозга уже появились, но не проявляются клиническими симптомами, считают стадию доклинических симптомов MCI (от англ. Mild Cognitive Impairment).
Первые проявления патологии неспецифичны. На риск MCI указывает появление безынициативности, сужения интересов, незначительных изменений в поведении.
Характер первых симптомов зависит от типа деменции. Если поражена кора мозга, как при болезни Альцгеймера, лобно-долевой деменции, то первые признаки когнитивного расстройства проявляются легкой забывчивостью, затруднением при выборе слов в разговоре.
При болезни Паркинсона разрушаются моторные нейроны мозга, отвечающие за двигательную активность. Первые симптомы слабоумия при болезни Паркинсона проявляются на стадии MCI изменением походки, дрожанием пальцев, обеднением мимики.
Поражение лобно-височных долей мозга вызывает лобно-височную дегенерацию, для которой характерно на раннем этапе отклонение в эмоциональной сфере, неадекватная оценка действий и намерений окружающих.
Начальными признаками сосудистой деменции может стать ухудшение памяти, потеря ориентации в знакомом помещении. Для деменции с тельцами Леви, при которой разрушаются связи между нейронами, типично на стадии MCI появление небольшой скованности движений, снижение скорости мышления.
Как помочь больному

 MCI – особенности стадии и пути решения
MCI – особенности стадии и пути решения
На стадии легкого когнитивного расстройства человек способен адекватно оценивать свое состояние. Он понимает, что появившиеся проблемы с памятью ненормальны и активно включается в процесс лечения.
Потенциально возможным вмешательством на стадии расстройства когнитивной функции MCI может стать:
- выполнение физических упражнений;
- прогулки;
- здоровый сон;
- диета;
- расширение круга общения (посещение групповых занятий, общение с родственниками, друзьями);
- стимуляция умственной активности (решение логических задач, кроссвордов, игра в шахматы).
Для полноценной работы мозга полезна средиземноморская диета. В рационе должно быть цельное зерно, рыба, орехи, фрукты, рыба, оливковое масло, авокадо, морепродукты.
Для здоровья мозга полезна чечевица, ягоды, особенно черника, капуста (брокколи, цветная, брюссельская), молочные продукты с низким содержанием жира. Ограничивается в рационе красное мясо, жирные, соленые, копченые блюда.
Сохранить до старости умственную активность помогает умеренная физическая активность. Достаточно 30 минут в день заниматься танцами, скандинавской ходьбой или плаванием, чтобы сохранить активное долголетие.
Чтобы сохранить работу мозга, следует беречь слух. Нарушение работы слухового анализатора изменяет работоспособность мозга в целом. И, конечно, нужно полностью расстаться с вредными привычками.
Показателем деструктивных изменений в мозге служит ухудшение обоняния. Как показывает статистика, риск манифестации слабоумия в пожилом возрасте возрастает через 3 года после потери обоняния.
Проявления деменции
Симптомы, при возникновении которых необходимо обратиться к врачу
- Нарушение памяти. Больной не помнит о том, что произошло недавно, тут же забывает имя человека, с которым его только что познакомили, несколько раз переспрашивает одно и то же, не помнит, что сделал или сказал несколько минут назад.
- Сложности с выполнением простых, привычных задач. Например, домохозяйка, которая всю жизнь занималась приготовлением пищи, больше не в состоянии сварить обед, не может вспомнить, какие нужны ингредиенты, в каком порядке их нужно опускать в кастрюлю.
- Проблемы в общении. Больной забывает знакомые слова или употребляет их неправильно, испытывает сложности с подбором нужных слов во время разговора.
- Нарушение ориентации на местности. Человек, страдающий деменцией, может пойти в магазин по привычному маршруту и не найти обратную дорогу домой.
- Недальновидность. Например, если оставить больного посидеть с маленьким ребенком, то он может забыть об этом и уйти из дома.
- Нарушение абстрактного мышления. Ярче всего это проявляется во время работы с цифрами, например, при разных операциях с деньгами.
- Нарушение расположения вещей. Больной часто кладет вещи не на их привычные места – например, может оставить ключи от автомобиля в холодильнике. Причем, постоянно об этом забывает.
- Резкие смены настроения. Многие люди, страдающие деменцией, становятся эмоционально нестабильными.
- Изменения личности. Человек становится чрезмерно раздражительным, подозрительным, или начинает постоянно чего-то бояться. Он становится до крайности упертым и практически не способен изменить своего мнения. Все новое, незнакомое воспринимает как представляющее угрозу.
- Изменения поведения. Многие больные становятся эгоистичными, грубыми, бесцеремонными. Они везде ставят на первый план свои интересы. Могут совершать чудаковатые поступки. Нередко проявляют повышенный интерес к молодым людям противоположного пола.
- Снижение инициативы. Человек становится безынициативным, не проявляет интереса к новым начинаниям, предложениям других людей. Иногда больной становится полностью безучастен к тому, что происходит вокруг.
Степени деменции
| Легкая | Умеренная | Тяжелая |
|
|
|
Стадии деменции (классификация ВОЗ, источник
| Ранняя | Средняя | Поздняя |
Заболевание развивается постепенно, поэтому больные и их родственники часто не замечают его симптомы и не обращаются вовремя к врачу.Симптомы:
|
Симптомы заболевания становятся более выраженными:
|
На этой стадии больной практически полностью зависит от близких и нуждается в постоянном уходе.Симптомы:
|
Области поражения
При дегенеративных заболеваниях поражаются различные отделы центральной нервной системы. Например, болезнь может локализоваться в области головного и спинного мозга. В некоторых случаях поражаются периферические нервы.
Головной мозг
Типичные проявления дегенерации нервной ткани появляются в головном мозге. Они встречаются при болезни Альцгеймера, Паркинсона. А также нейроны гибнут при любых видах деменции.
Чаще всего страдает кора головного мозга. Если поражается височная и теменная зоны, то возникают симптомы нарушения зрения и слуха. Когда дегенерация идет в лобной зоне, поражается психика. Нарушается контроль за поведением.

Кроме того, нейроны могут отмирать в подкорковом веществе и стволе мозга. При поражении базальных ганглиев возникают нарушения экстрапирамидной системы. При дегенерации ствола больной теряет базовые способности: дышать, глотать.
Спинной мозг
К болезням, поражающим спинной мозг, относят:
- Спиноцеребеллярную атаксию (поражение задних рогов спинного мозга);
- Боковой амиотрофический склероз (передние рога спинного мозга);
- Подострую комбинированную дегенерация спинного мозга (недостаток витамина В12);
- Спинальную мышечную атрофию.
Причины патологии спинного мозга разнообразные. Например, заболевания сопровождаются поражением нейронов при недостатке витаминов группы B. Вторая наиболее распространенная причина – это наследственные геномные нарушения. Симптомы поражения проявляются нарушением двигательных и чувствительных функций.
Нервная система (ЦНС)
Болезни ЦНС — это патология, которая захватывает спинной и головной мозг. При этом наблюдаются симптомы:
- Нарушение речи;
- Прогрессивное ухудшение зрения;
- Слуховые галлюцинации;
- Снижение интеллекта и когнитивных способностей.
Дегенеративная болезнь нервной системы неуточненная шифруется кодом G31.9. При этом такой диагноз требует уточнения и дообследований.
Классификация
Классификацию дегенеративных заболеваний нервной системы опишем в таблице:
| Прогрессирующая деменция без неврологических симптомов | Болезнь Альцгеймера |
| Сенильная деменцияАльцгеймеровского типа | Патология Пика |
| Деменция с неврологическими симптомами | Хорея ХангтингтонаМультисистемная атрофияСупрануклеарный паралич взора |
| Синдромы с нарушением позы и движения | Болезнь Паркинсона |
| Синдромы с прогрессирующей атаксией | Атаксия ФридрейхаОливо-понто-церебеллярная дегенерацияМозжечковая дегенерация |
| Нарушение работы двигательного нейрона | Боковой амиотрофический склерозСМА |
| Синдромы мышечной слабости и потери чувствительности | Болезнь Шарко-Мари-Тута |
| Синдромы с потерей зрения | Пигментный ретинит и болезнь Лебера |
 МИР ЛОГИКИ
МИР ЛОГИКИ