Ишемическая атака головного мозга что это
ЛЕЧЕНИЕ НАРУШЕНИЙ МОЗГОВОГО КРОВООБРАЩЕНИЯ.
Лечение преходящих нарушений мозгового кровообращения атеросклеротического происхождения, в основе которых предполагается сосудисто-мозговая недостаточность, должно быть очень осторожным. Заранее нельзя сказать, окажется ли данное нарушение преходящим или стойким.
- Больному должен быть обеспечен психический и физический покой.
Необходимо также определить, как в данный момент работает сердце и измерить артериальное давление. -
При ослаблении сердечной деятельности применяют Кардиотонические препараты(сульфокамфокаин, подкожно кордиамин 0,25–1 мл 0,06%-ного раствора коргликона).
В случае резкого падения артериального давления вводят 1–2 мл 1%-ного раствора мезатона подкожно или внутримышечно, кофеин подкожно, эфедрин по 0,025 г три раза в день внутрь. - Для улучшения кровоснабжения мозга при условии нормального или повышенного артериального давления назначают внутривенно или внутримышечно раствор эуфиллина (10 мл 2,4%-ного раствора эуфиллина10 мл изотонического раствора натрия хлорида внутривенно или 1–2 мл 24%-ного раствора эуфиллина внутримышечно). Эуфиллин улучшает мозговой кровоток, улучшает отток крови по венам и препятствует нарастанию отека мозговой ткани.
-
Сосудорасширяющие средства назначают главным образом при ПНМК, которое сопровождается повышением АД. При нормальном или пониженном артериальном давлении назначают кардиотонические препараты.
- Из сосудорасширяющих применяют 2%-ный раствор папаверина 1–2 мл внутривенно, или но-шпу 1–2 мл (вводить медленно!)
- Сосудорасширяющее действие оказывает циннаризин по 1 таблетке (0,025) 3 раза в день или ксалетинола-никотинат (теоникол) по 1 таблетке (0,15 г) Х 3 раза в день, или 1–2 мл внутримышечно. Ксалетинол-никотинат усиливает кровоток в мелких сосудах, улучшает его, повышает доставку и использование кислорода мозговой тканью, улучшает химический состав крови, что благотворно сказывается и на сердечной деятельности.
- Целесообразно назначать внутривенное, капельное введение кавинтона (лучше в стационарных условиях) 10–20 мг (1–2 ампулы) в 500 мл изотонического раствора натрия хлорида, после чего переходят на прием таблетированного препарата по 0,005 три раза в день. Кавинтон оказывает общее сосудорасширяющее действие, но более избирательна — на сосуды мозга, особенно на капилляры, улучшая питание мозговой ткани кислородом и выводя продукты окисления.
- Также может использоваться и треминал. Назначают внутривенно 100–200 мг (5–10 мл) в 250–500 мл изотонического раствора натрия хлорида, далее переходят на приемы драже по 1–2 драже три раза в день.
Профилактика заболевания.
Преходящие нарушения мозгового кровообращения лучше всего предотвратить, чем лечить. Для этого нужно проводить профилактические меры, особенно когда у вас повышенное артериальное давление, преклонный возраст, нарушение сердечной деятельности.Необходимо
- Регулярное исследование крови, особенно ее вязкость, количество тромбоцитов. Необходим контроль за артериальным давлением.
- В таких случаях назначают Антиагрегантыв поддерживающих дозах:Ацетилсалициловую кислоту в малых дозах 0,001 г/кг веса утром; Продексин или Кураленил. Эти препараты предотвращают образование артериогенных эмболов или склеивание форменных элементов крови.
- С целью профилактики преходящих нарушений кровообращения в мозговой ткани также имеет смысл назначать Антикоагулянты непрямого действия:Пелентин по 0,1–0,3 г 2–3 раза в день или Фимилин по 0,03, два раза в день, Симкупар по 0,004 г 3 раза в день. Все эти препараты необходимо назначать при контроле крови, а также строго учитывать противопоказания к их применению (болезни печени и почек, язвенная болезнь желудка и 12-перстной кишки, геморроидальные и маточные кровотечения, повышенная кровоточивость и др). Отменяют эти препараты постепенно, снижая дозу и увеличивая интервал между приемами.
- При лечении преходящих нарушений мозгового кровообращения назначают Успокаивающие и Снотворные препараты: Сибазон, седуксен, сомапаис, валериану, пустырник и различные симптоматические средства, направленные на снятие, головной боли, головокружения, тошноты, рвоты.
Длительность постельного режима может быть различной, в зависимости от тяжести клинических проявлений.
Более длительный постельный режим должен быть у больных, у которых отличались симптомы поражения мозгового ствола— не менее 3 — 4 недель.
Ишемический инсульт: что это такое
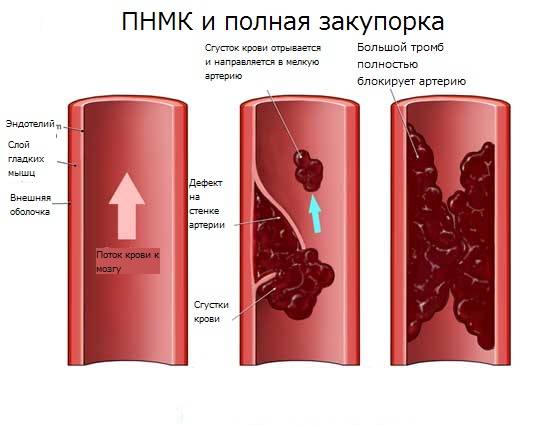
Ишемический инсульт происходит в результате возникновения препятствия в кровеносных сосудах, поставляющих кровь к головному мозгу. Основным условием для этого типа препятствий является развитие жировых отложений, выстилающих стенки сосуда. Это называется атеросклерозом.
В основе определения нозологической формы заболевания лежат три самостоятельные патологии, характеризующие локальное расстройство кровообращения, обозначаемые терминами ”Ишемия”, ”Инфаркт”, ”Инсульт”:
- ишемия – дефицит кровоснабжения в локальном участке органа, ткани.
- инсульт – это нарушение кровотока в головном мозге при разрыве/ишемии одного из сосудов, сопровождается гибелью мозговой ткани.
При ишемическом инсульте симптомы зависит от вида заболевания:
- Атеротромботический приступ – возникает по причине атеросклероза артерии крупного или среднего размера, развивается постепенно, чаще всего происходит во сне;
- Лакунарный – сахарный диабет или гипертоническая болезнь могут стать причиной нарушения кровообращения в артериях малого диаметра.
- Кардиоэмболическая форма – развивается в следствии частичной или полной закупорки средней артерии мозга эмболом, наступает внезапно во время бодрствования, в последствии могут возникнуть эмболии в других органах;
- Ишемический, связанный с редкими причинами – расслоение стенки артерии, чрезмерная свертываемость крови, патологии сосудов (неатеросклеротические), гематологические заболевания.
- Неизвестного происхождения – характеризуется невозможностью определения точных причин возникновения или наличием нескольких причин;
Из всего вышеизложенного можно сделать вывод, что ответ на вопрос «что такое ишемический инсульт» простой – нарушение кровообращения в одном из участков головного мозга из-за его закупорки тромбом или холестериновой бляшкой.
Выделяют пять основных периодов завершенного ишемического инсульта:
- Острейший период – первые трое суток;
- Острый период – до 28 дней;
- Ранний восстановительный период – до полугода;
- Поздний восстановительный период – до двух лет;
- Период остаточных явлений – после двух лет.
Большинство ишемических инсультов головного мозга начинаются внезапно, развиваются быстро, и приводят к гибели мозговой ткани в течение от нескольких минут до нескольких часов.
По области поражения инфаркт мозга делится на:
- Инсульт ишемический правая сторона– последствия затрагивают в основном двигательные функции, которые в последствии плохо восстанавливаются, психоэмоциональные показатели могут быть близки к норме;
- Инсульт ишемический левая сторона – в качестве последствий выступают в основном психоэмоциональная сфера и речь, двигательные функции восстанавливаются почти полностью;
- Мозжечковый – нарушается координация движений;
- Обширный – возникает при полном отсутствии кровообращения в большом участке мозга, вызывает отек, чаще всего приводит к полному параличу с невозможностью восстановиться.
Патология чаще всего происходит с людьми в пожилом возрасте, но может случиться и в любом другом. Прогноз для жизни в каждом случае индивидуален.
Нарушение кровообращения головного мозга в пожилом возрасте
Наиболее сложная и дискуссионная проблема в диагнозе – хроническая ишемия головного мозга, это хроническая прогрессирующая сосудистая патология, которая называется дисциркуляторная энцефалопатия. В МКБ-10 имеет код I 60-I 69.
Чаще всего это состояние проявляется в пожилом возрасте и развивается на фоне выраженного атеросклеротического поражения кровеносного русла, неконтролируемого артериального давления с ишемической болезнью сердца (ИБС) и наличием ревматизма. Реже поводом для такого тяжелого заболевания является сахарный диабет, заболевания, передающиеся половым путём (сифилис), и другие патологические состояния, которые поражают сосуды головного мозга.
Патогенетической причиной заболевания является изменение кровеносного сосуда. При этом может отмечаться:
- Закрытие просвета сосуда тромбом, эмболом, инородным телом (катетер), гельминтом, опухолью, атеросклеротической бляшкой и т. д.
- Сужение просвета за счет опухолевидного процесса извне, отека и т. д.
Чаще всего энцефалопатия проходит без ярких клинических симптомов, но при постоянном и длительном наблюдении за пациентом можно увидеть, как меняется его личность.
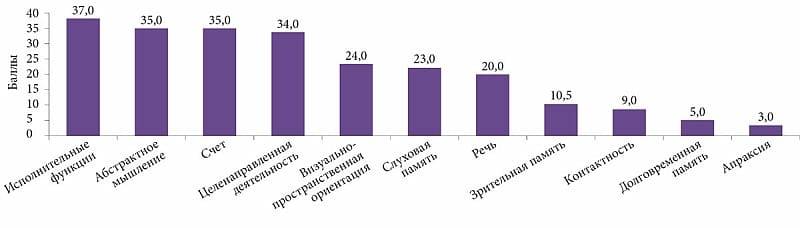
Начальный период дисциркуляторной энцефалопатии проявляется следующими жалобами пациента:
- Раздражительность и забывчивость.
- Рассеянность и нарушение концентрации внимания.
- Нарушение работоспособности.
Вторая стадия энцефалопатии проявляется:
- Расстройством артикуляции речи.
- Затруднением ходьбы без проявления парезов.
- Снижением координации и неловкостью в движениях.
- Постепенным усилением рефлексов, иногда определением патологических рефлексов.
Тяжелая стадия проявляется:
- Расстройством сфинктеров.
- Объективным проявлением монопарезов (отсутствие движения в одной конечности или части тела). Причем сначала это временные, потом постоянные симптомы.
- Выраженным расстройством координации движений.
- Нарушением речи, вплоть до афазии.
На второй стадии заболевания больному необходимо оформление инвалидности, так как его работоспособность резко нарушена.
Лечение дисциркуляторной энцефалопатии
Лечение ишемии головного мозга в пожилом возрасте, а также симптомов данной патологии имеет больше симптоматический характер, так как первоначальная причина сосудистой патологии до конца не выяснена.
Лекарственные средства, которые применяют при энцефалопатии сосудистого характера:
- Витаминные препараты (витамины группы В, аскорбиновая кислота, глютаминовая кислота, никотиновая кислота).
- Сосудорасширяющие средства (Платифилин, Папаверин).
- Препараты АТФ (Рибоксин).
- Биостимуляторы (алоэ, элеутерококк, настойка лимонника).
- Антисклеротические лекарственные средства (калия йодид (2% р-р по 25 мл 3 /д) и аналогичные лекарства).
- При нарушении психики можно применять Седуксен, Элениум, Бром, настойку валерианы.
Приём любого лекарственного средства необходимо начинать с четкого взвешивания всех «за» и «против». Такая тактика позволит не допустить неправильной комбинации препаратов и ухудшения состояния.
Нужно осознавать, что такие нарушения вылечить очень сложно, в связи с этим врачи ставят перед собой задачу не допустить ухудшения состояния больного. Необходима профилактика опасных последствий (инсульт или инфаркт головного мозга).
Причины ишемического инсульта
Этиология и патогенез инсульта рассматривают факторы ограничения кровотока:
- атеросклероз сонных и позвоночных артерий;
- образование тромбов или закупорка сосуда атеросклеротической бляшкой;
- эмболы – тромбы из сердечных отделов.
Окклюзия артерии развивается внезапно или постепенно, бывает полной или частичной, может быть стойкой или обратимой.
Немодифицируемые факторы риска ишемии: возраст, пол, фибромышечная дисплазия стенок артерий, семейный анамнез инсультов и транзиторных ишемических атак.
Модифицируемые факторы риска включают:
Учитываются факторы образа жизни: злоупотребление алкоголем, курение, низкий уровень физической активности, влияние половых отличий. Женщины должны контролировать артериальное давление во время беременности, при приеме оральных контрацептивов.
Атеросклероз сосудов связан не только с отложением холестерина. Это динамическое хроническое воспаление, вызванное ответной реакцией на повреждение эндотелия – внутренней выстилки сосудов. Окисление липопротеидов низкой плотности и курение способствуют их поражению. Рассматривается инфекционная природа эндотелиальных повреждений.
Мышечный слой артериол спазмирует в ответ на выброс адреналина, выработка которых стимулируется импульсами симпатических нервных волокон. В ответ на их сокращение повышается периферическое сопротивление сосудов, и повышается артериальное давление. Спазм сосудов приводит к ишемии, гипоксии органов и головного мозга, что опять же нарушает регулирующие функции нервной системы.
4 Как помочь человеку с транзиторной ишемической атакой

Вызов скорой помощи
Если вы подозреваете, что у человека симптомы транзиторной ишемии мозга, нужно незамедлительно вызвать скорую помощь. Чётко и внятно сообщить диспетчеру скорой помощи о своих подозрениях и о том, какие симптомы вы наблюдаете. До приезда скорой, обеспечить пациенту горизонтальное положение, создать приток свежего воздуха.
Если у пациента наблюдается рвота — повернуть его голову на бок и удерживать её в таком положении при рвотных позывах, чтобы он не захлебнулся рвотными массами. Измеряйте кровяное давление и пульс, фиксируйте данные и покажите врачу скорой. Уточните, если пациент в сознании, чем он болел и какие лекарственные средства принимал, какие причины могли вызвать ухудшение самочувствия, также сообщите эту информацию врачу.
Нельзя давать пациенту ни питья, ни еды, поскольку у него есть вероятность нарушения функции глотания, из-за чего может наступить удушье. Помните, что от того, насколько оперативно и чётко Вы окажете доврачебную помощь, зависит эффективность дальнейшего лечения жизнь пациента.
Клиника
Основные симптомы транзиторных ишемических атак заключаются в признаках поражения участка мозга.
Важно помнить, что развиваются они внезапно и могут быть «замаскированы» основным патологическим процессом. Например, ТИА при гипертоническом кризе очень трудно различимы
Все симптомы принято разделять на две группы: общемозговые и очаговые. Только следует знать, что общемозговые симптомы при отсутствии очаговых не являются характерными для ТИА.
К общемозговым относят следующие:
- Головная боль. Ее возникновение связано с раздражением рецепторов твердой мозговой оболочки в результате механического воздействия крупных сосудов и химического действия радикалов, появляющихся в ответ на ишемию. Также механическое воздействие может оказывать плазма, которая выходит из сосудов под действием высокого давления.
- Тошнота и головокружение. Возникают при раздражении вестибулярного аппарата. Само раздражение также может быть вызвано механическим сдавлением. Но чаще всего оно говорит о входе плазмы из сосудов во внутренние пространства головного мозга.
Появление общемозговой симптоматике при повышении артериального давления и ее уменьшение говорит в пользу развития гипертонического криза. Речь о ТИА можно вести только в случае появления очаговой симптоматики.
Очаговая симптоматика харатераизуется нарушениями различных функций в различных участках тела, иннервируемых соответствующим отделом головного мозга, подвергшегося ишемии:
- Нарушение зрения. Выражается в виде общего ухудшения на один, (реже на оба) глаз или выпадении полей зрения. Чаще всего наблюдается при ишемии глазного нерва, на каком либо участке или зрительной доли больших полушарий головного мозга.
- Нарушение чувствительности в половине тела или конечностях с одной стороны. На медицинском языке это состояние называется гемипарезом. Ишемии подвергается чувствительный участок коры больших полушарий и/или нервные тракты белого вещества и ядер головного мозга, через которые проходит афферентные и эфферентные нервы от данных участков тела. При более выраженной ишемии к нарушению чувствительности присоединяется прекращение двигательной активности в соответствующих участках тела. Это состояние уже назыверзтся гемипарезом.
- Нарушение речи и глотания. Развивается в результате ишемии основания мозга. Сюдаже можно отнести опущение угла рта, птоз верхнего века.
Как итог вышесказанного любой может проверить на родственнике и близком, нет ли у него симптомов ишемической атаки или инсульта. Для это его надо попросить сделать три вещи: улыбнуться, поднять руки к верху и промаршировать на месте. При неудовлетворительном выполнении любого из этих пунктов необходимо немедленно обратиться к врачу.
Профилактика возникновения и рецидивов ТИА
Основой профилактики ТИА можно считать изменение образа жизни. Достаточные физические нагрузки, рациональное питание, отказ от злоупотребления алкоголем и курения не только снижают вероятность развития ТИА, но и уменьшают шансы развития заболеваний, при которых вероятность возникновения транзиторных ишемических атак возрастает в разы.
Также для профилактики ТИА рекомендуют:
- Своевременно лечить заболевания сердца и сосудов, в первую очередь гипертоническую болезнь и атеросклероз.
- Пациенткам, принимающим гормональные противозачаточные средства, рекомендуют отказаться от данного метода контрацепции. Однако женщинам в менопаузальном периоде отказываться от приема содержащих эстрогены лекарственных средств наоборот, не рекомендуется.
- Для коррекции реологических свойств крови считается оправданным длительное применение антиагрегантов.
- Перспективным считается также дозированное воздействие на пациента воздуха с пониженным содержанием кислорода. Такие методики позволяют подготовить мозг к возможной нехватке кислорода во время приступа, и, как следствие, снижают тяжесть возможных последствий гипоксии.
Транзиторная ишемическая атака в большинстве случаев имеет легкое течение и не оставляет после себя каких-либо неврологических расстройств.
Однако это состояние требует к себе серьезного отношения и адекватного лечения, так как статистические данные говорят об достаточно высокой вероятности развития инсульта на протяжении пяти лет после первой ТИА.
При данном заболевании не следует заниматься самолечением, а стоит пройти полное обследование, и лечиться согласно полученным результатам, ведь причин, предрасполагающих к развитию ТИА достаточно много.
Подробнее о том, что такое транзиторная ишемическая атака, симптомы заболевания и методике лечения — смторим на видео:
Преходящее нарушение мозгового кровообращения: симптомы
Для ПНМК характерен внезапный старт и острое развитие нарушений. Признаки очагового неврологического дефицита полностью зависят от локализации очага поражения. Общемозговыми расстройствами при данной форме сбоя в мозговом кровообращении выступают симптомы:
- цефалгия;
- мышечная слабость;
- тошнота, позывы к рвоте;
- снижение остроты зрения;
- «приливы» жара либо озноб;
- усиление выделение пота;
- непродолжительное и незначительное нарушение функции сознания.
Как правило, проявления эпизода болезни наблюдаются на протяжении от десяти минут до пяти часов. В течение 24 часов наблюдается полное угасание симптоматики и восстановление мозговых функций с возможными незначительными органическими дефектами.
Если сбой кровотока произошел в сегментах a-carotis interna (внутренней сонной артерии), у больного обнаруживаются следующие симптомы:
- нарушение чувствительности кожи (покалывание, онемение, «ползанье мурашек») на отдельных участках конечностей и лица, расположенных с противоположной (гетеролатеральной) стороны очагу поражения;
- центральный парез (паралич), охвативший одну конечность;
- паралич мышц одной половины тела;
- умеренное снижение силы скелетной мускулатуры;
- неодинаковая интенсивность сухожильных и (или) кожных рефлексов с левой и правой половин тела;
- патологический стопный/кистевой сгибательный рефлекс;
- патологический стопный разгибательный рефлекс;
- локальное отсутствие или нарушение уже сформировавшейся речи;
- расстройство речи, выражаемое в затрудненном произношении некоторых слов, отдельных звуков, слогов или в их искаженном произношении;
- снижение остроты зрения на один глаз;
- двигательные, сенсорные или смешанные пароксизмы парциальной эпилепсии.
Если нарушение циркуляции крови возникло в вертебробазилярном бассейне, у больного обнаруживаются симптомы:
- ощущение вращения, падения, наклона или раскачивания собственного тела или окружающих элементов;
- ухудшение слуха, шум в ушах;
- тошнота и рвота;
- усиление потоотделения;
- неспособность к координации движений;
- шаткость походки;
- невозможность стоять прямо с опущенными вниз руками и соединенными стопами;
- искаженное восприятие формы, цвета и размера предметов;
- появление ярких световых феноменов перед глазами;
- выпадений области зрения;
- непроизвольные колебательные движения глаз высокой частоты;
- головная боль в затылочном отделе.
Если сосудистая проблема возникла в районе мозгового ствола, определяются симптомы:
- вестибулярное головокружение;
- неполный паралич глазодвигательных мышц;
- стойкое ослабление слуха;
- удвоение изображения рассматриваемого предмета;
- нарушения глотания и артикуляции;
- изменение чувствительности кожи лица.
Если криз затронул зону ретикулярной формации, у больного обнаруживаются симптомы:
- резкая мышечная слабость;
- внезапное падение без потери сознания.
При расстройстве мозгового кровообращения в медиальных отделах височной области, фиксируются симптомы:
- неспособностью к ориентации во времени и пространстве;
- амнезия на текущие события.
 МИР ЛОГИКИ
МИР ЛОГИКИ