Виды лейкоэнцефалопатии, сколько живут, симптомы и лечение
Симптомы лейкоэнцефалопатии
- Расстройства двигательного аппарата — нет координаций движения;
- Слабость в конечностях;
- Односторонний паралич конечностей;
- Нарушения в речевом аппарате — скотома;
- Отклонения в работе зрительного органа — гемианопсия;
- Онемение в различных частях на теле — временное онемение и постоянное;
- Нарушены функции глотания;
- Недержание урины органом мочевой системы — мочевым пузырем;
- Приступы эпилепсии;
- Снижение памяти, или частичная ее утрата;
- Снижение интеллектуальных способностей;
- Частичное слабоумие;
- Тошнота, которая длиться довольно долго и может спровоцировать рвотный рефлекс;
- Боль в голове, иногда очень сильная.
Симптомы данной патологии развиваются внезапно и прогрессируют в быстром темпе, что может привести больного к таким признакам заболевания:
- Паралич бульбарного типа;
- Синдром Паркинсона;
- Нарушена походка;
- Происходит тремор рук;
- Проявляются признаки дрожания тела.
Пациенты с такой симптоматикой не осознают о своей патологии и о поражении мозга, поэтому своевременно необходимо родственникам заставить таких людей пройти диагностирование, чтобы знать, как лечить заболевание.
Классификация
Дисциркуляторная
Основной причиной появления и развития мелкоочаговой лейкоэнцефалопатии сосудистого генеза является поражение сосудов мозга, вызванное гипертонией, травмами, появлением атеросклеротических бляшек, эндокринными заболеваниями, болезнями позвоночника. Кровообращение нарушается из-за сгущения крови и закупорки сосудов. Ухудшающим состояние фактором является алкоголизм и ожирение. Считается, что болезнь развивается при наличии отягчающих наследственных факторов.
Данную патологию называют также прогрессирующей сосудистой лейкоэнцефалопатией. Сначала появляются небольшие очаги поражения сосудов, потом они увеличиваются в размерах, вызывая ухудшение состояния больного. С течением времени нарастают признаки патологии, заметные окружающим. Ухудшается память, снижается интеллект, возникают психоэмоциональные расстройства.
Очаговая энцефалопатия сосудистого генеза регистрируется в основном у мужчин после 55 лет. Ранее данное нарушение было включено в список МКБ, но в дальнейшем его исключили.
Прогрессирующая мультифокальная
Главной особенностью этого типа нарушения считается появление большого количества очагов повреждения. Вызывают воспаление полиомавирус человека 2 (JC polyomavirus). Он обнаруживается у 80% жителей Земли. В скрытом состоянии живет в организме несколько лет, но при ослаблении иммунитета активируется и, попадая в ЦНС, вызывает воспаление.
Поражение часто имеет асимметричный характер. Признаками ПМЛ являются параличи, парезы, ригидность мышц, тремор, напоминающий болезнь Паркинсона. Лицо приобретает вид маски. Возможна потеря зрения. Проявляются тяжелые когнитивные нарушения, снижение внимания.
Перивентрикулярная
Лейкопатию головного мозга у ребенка вызывает гипоксия, возникшая при родах. Инструментальные методы диагностики позволяют увидеть участки гибели ткани, преимущественно рядом с мозговыми желудочками. Перивентрикулярные волокна несут ответственность за двигательную активность, и их поражение ведет к детскому церебральному параличу. Очаги поражения возникают симметрично, в особо тяжелых случаях обнаруживаются во всех центральных зонах мозга. Поражение характеризуется прохождением 3 стадий:
- возникновение;
- развитие, приводящее к структурным изменениям;
- образование кисты или рубца.
Перивентрикулярная лейкоэнцефалопатия характеризуется 3 степенями заболевания. Легкая степень характеризуется незначительной выраженностью симптомов. Обычно они проходят через неделю после рождения. Для средней степени характерно повышение внутричерепного давления, возникают судороги. При тяжелой ребенок находится в коме.
Лечение включает массаж, физиопроцедуры, специальные комплексы упражнений.
Лейкоэнцефалопатия с исчезающим белым веществом
Основной причиной этого заболевания являются мутации генов, подавляющие белковый синтез. Чаще всего появляется у детей, преимущественно в возрасте от двух до шести лет. К провоцирующим факторам относят сильное психическое напряжение, вызванное травмой или тяжелой болезнью.
Профилактические меры
Специальной терапии против лейкоэнцефалопатии нет. Но риск развития заболевания можно снизить до минимума. Для этого нужно соблюдать некоторые правила:
- прием минеральных комплексов, укрепление иммунитета поможет снизить активность вредных микробов, если они есть;
- контроль веса;
- исключение из жизни вредных привычек;
- регулярное пребывание на чистом воздухе;
- сбалансированное питание;
- своевременный прием медикаментов.
Учитывая, что слабоумие вызвано вирусным поражением головы, терапия будет направлена непосредственно на подавление симптомов заболевания. Трудность на этом этапе лечения может заключаться в преодолении так называемого гематоэнцефалического барьера. Чтобы препарат мог пройти этот барьер, он должен хорошо растворяться в жирах.
Однако на данный момент многие противовирусные средства считаются водорастворимыми, в связи с чем и создаётся сложность при их использовании. На протяжении десятков лет специалисты опробовали разного рода препараты, список большой и перечислять его нет смысла, в каждом случае лекарство подбирается индивидуально.

Этиология возникновения болезни Бинсвангера и ее формы
Происхождение связано с устойчивым повышением артериального давления. Чаще всего это происходит у пожилых пациентов, у которых отмечаются колебания давления в течение суток. Редко болезнь Бинсвангера диагностируется при отсутствии указанных нарушений. Кроме того, к заболеванию приводят церебральная или амилоидная ангиопатия и другие патологии сосудов.
Первые признаки подкорковой патологии обнаруживают в возрасте 55-60 лет. Однако у тех, кто генетически предрасположен к болезни Бинсвангера, симптомы деменции возникают даже в молодости.
Тем, кто попадает в группу риска и может заболеть лейкоэнцефалопатией, стоит узнать, что это такое. Разрушение белого вещества происходит из-за уменьшения просветов и увеличения толщины сосудов мозга. Это приводит к ухудшению кровоснабжения и постепенной атрофии белого вещества. В нем возникают кровоизлияния, уплотнения. Головной мозг с исчезающим белым веществом заполняется жидкостью.
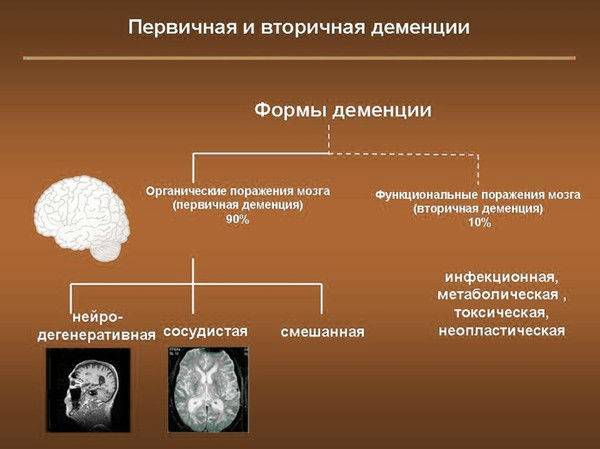
Код болезни по МКБ 10 определяется, как I67.3. При описании клинической картины указывают формы патологии: мелкоочаговая, прогрессирующая мультифокальная, перивентрикулярная, лейкоэнцефалопатия с исчезающим белым веществом.
Поддерживающая терапия
Полностью излечится от данной патологии невозможно, поэтому любые лечебные мероприятия будут направлены на сдерживание патологического процесса, и нормализацию функций подкорковых структур головного мозга.
Учитывая, что сосудистое слабоумие в большинстве случаев является результатом вирусного поражения структур головного мозга, лечение в первую очередь должно быть направлено на подавление вирусного очага.
Сложностью на данном этапе, может стать преодоление гематоэнцефалического барьера, через который не могут проникнуть необходимые лекарственные вещества.
Чтобы лекарственное средство могло пройти данный барьер, оно должно быть липофильным по своей структуре (жирорастворимым).
На сегодняшний день, к сожалению, большинство противовирусных препаратов являются водорастворимыми, чем и создают сложности в их применении.
На протяжении многих лет, медицинскими специалистами были опробованы различные лекарственные препараты, которые обладали разной степенью эффективности.
Список этих лекарств включает:
- ацикловир;
- пептид-Т;
- дексаметазон;
- гепарин;
- интерфероны;
- цидофовир;
- топотекан.
Препарат цидофовир, который вводится внутривенно, способен улучшать мозговую активность.
Хорошо зарекомендовал себя препарат цитарабин. С его помощью удаётся стабилизировать состояние пациента и улучшить его общее самочувствие.
Если заболевание возникло на фоне ВИЧ инфекции, должна проводиться терапия антиретровирусными препаратами (зипразидон, миртазипим, оланзапим).
Прогноз при лейкоэнцефалопатии
Сколько живут с лейкоэнцефалопатией, зависит от того, на какой стадии начали проводить поддерживающую терапию, и степени повреждения головного мозга. От любой этой формы болезни излечиться невозможно. Патологический процесс всегда приводит к смерти пациента. Если не проводить противовирусную терапию, то больной проживет не дольше шести месяцев с того момента, когда были обнаружены нарушения в белой мозговой ткани.
С помощью соблюдения предписанных врачом рекомендаций и употребления назначенных лекарственных средств можно немного увеличить продолжительность жизни. Если больной будет исправно пить все лекарства, то он проживет немного больше года с того момента, когда был поставлен диагноз.
Известны случаи, когда люди умирали в течение месяца после начала развития патологии. Это может произойти при ее остром течении.
Симптомы
Симптоматика патологических процессов развивается в течение нескольких лет и может проявляться в двух вариантах:
- Непрерывно развивающаяся, с постоянным усложнением.
- В период прогрессирования патологических изменений наблюдаются длительные периоды стабилизации без ухудшения состояния здоровья пациента.
 Клиническая картина заболевания напрямую зависит от места расположения патологического процесса в головном мозге и его вида
Клиническая картина заболевания напрямую зависит от места расположения патологического процесса в головном мозге и его вида
Как правило, ухудшение симптомов наблюдается при повышенном артериальном давлении в течение длительного времени.
На первоначальных стадиях клиническая картина лейкоэнцефалопатии характеризуется:
- понижением умственной работоспособности;
- слабостью в конечностях;
- рассеянностью;
- замедлением реакции;
- апатией;
- слезливостью;
- неуклюжестью.
Далее нарушается сон, увеличивается мышечный тонус, человек становится раздражительным, подверженным депрессивным состояниям, чувству страха, фобиям.
Иногда наблюдаются понижение зрения, головные боли, усиливающиеся во время чихания или кашля.
В итоге пациент становится полностью беспомощным, подверженным эпиприступам, неспособным себя обслуживать, контролировать опорожнение кишечника и мочевого пузыря.
Чаще всего симптомы проявляют себя как:
А еще советуем почитать:Гипоксически ишемическая энцефалопатия головного мозга
потеря памяти, пониженное внимание, резкий перепад в настроении, заторможенное мышление – наблюдается у 70–90% пациентов; несвязная, нарушенная речь, ненормальное произношение – 40%; замедленные, нарушенные движения – 50%; слабость одной стороны тела – 40%; нарушение глотательного рефлекса – 30%; недержание мочи – 25%; слабоумие – 90%
Психические нарушения
При сосудистой лейкоэнцефалопатии у заболевших наблюдаются психические расстройства, выражающиеся:
- В нарушении памяти. Человек становится неспособным запоминать новую информацию, воспроизводить прошлые события и их последовательность, утрачивает приобретенные ранее знания и навыки.
- К нарушениям интеллектуальных способностей относится пониженная способность к анализу повседневных событий, выделение наиболее важных и прогноз их дальнейшего развития. Человек с большими затруднениями переносит возможные новые условия жизни.
- Нарушение внимания, в виде сужения его объема, невозможности сосредоточить зрение на нескольких объектах и переключиться с одной темы на другую.
- Нарушенная речь напрямую связана с трудностью при вспоминании имен, фамилий знакомых, различных наименований. В результате речь становится замедленной, невнятной, отличающейся заметной бедностью.
Нарушенная память и внимание приводят к полнейшей потере ориентации человека во времени и пространстве. Проявление личностных изменений напрямую зависит от выраженности слабоумия и имеет большое разнообразие
Проявление личностных изменений напрямую зависит от выраженности слабоумия и имеет большое разнообразие.
Развитие факультативных признаков наблюдается в 70–80% случае. Они характеризуются спутанностью сознания, бредовыми расстройствами, депрессией, тревожными расстройствами, психопатоподобным поведением.
Симптоматика слабоумия зависит от его вида:
- дисмнестическое. Характеризуется снижением памяти и замедлением психомоторных реакций. Также неспособностью приобретать новые знания с длительным сохранением в памяти доведенных до автоматизма навыков. Для пациентов не представляют труда домашние заботы, однако, сложная профессиональная деятельность для них непригодна. Человек критически относится к своему состоянию (забывчивости, нерасторопности и т. д.) и тяжело его переживает;
- амнестическое. Пациент неспособен к запоминанию происходящего, однако, прошлое помнит достаточно хорошо;
- псевдопаралитическое слабоумие характеризуется устойчивым благодушным настроением пациента, незначительными расстройствами в памяти, выраженным снижением к самокритике.
Клинические проявления деменции варьируются в широких пределах.
Классификация лейкоэнцефалопатии
В медицинской практике принято различать несколько форм этой патологии.
- Мелкоочаговая лейкоэнцефалопатия сосудистого генеза. Это состояние является хроническим, при нем характерно медленное уничтожение клеток головного мозга. В зоне риска находятся люди, переступившие черту в 58 лет. Причиной такого явления считается наследственная предрасположенность. Также мелкоочаговую лейкоэнцефалопатию может вызвать гипертония хронического типа. Последствием болезни является слабоумие и смерть пациента.
- Прогрессирующая мультифокальная лейкоэнцефалопатия. Данный тип заболевания является острым и имеет вирусное происхождение. Из-за слабого иммунитета белое вещество имеет свойство разжижаться, что, естественно, приводит к необратимым процессам в коре головного мозга. Патология способна стремительно развиваться, так как многоочаговая лейкоэнцефалопатия проявляется на фоне соматического недуга.
- Неспецифическая перивентрикулярная лейкоэнцефалопатия. Недуг выражается поражением мозга на фоне ишемической болезни. Ствол в коре головного мозга чаще всего подвержен патологическому процессу. Развивается болезнь в связи с недостатком кислорода и голоданием сосудов мозга, локализуется данная форма в мозжечке, поэтому при наличии заболевания в первую очередь выявляются двигательные расстройства. Если заболевание было выявлено у ребенка, оно провоцирует детский церебральный паралич. Обычно, недуг ребёнок получает при рождении, в результате родовой травмы.
Признаки
Проявления патологического процесса напрямую зависят от локализации очага поражения и его разновидности. Первоначально симптоматика не особо выражена. Больные ощущают общую слабость и ухудшение умственных способностей на фоне быстрой утомляемости, но часто списывают возникшие признаки на усталость.
Психоневрологические проявления возникают у каждого по-разному. В одних случаях процесс занимает 2-3 дня, а в других 2-3 недели. Самостоятельно выявить наличие лейкоэнцефалопатии можно, ориентируясь на наиболее основные ее признаки:
- Возникновение эпилептических припадков;
- Учащение приступов головной боли;
- Сбои в координации движений;
- Развитие речевых дефектов;
- Снижение двигательных способностей;
- Ухудшение зрения;
- Снижение чувствительности;
- Угнетение сознания;
- Часты всплески эмоций;
- Снижение умственной активности;
- Проблемы при глотании из-за сбоев в глотательном рефлексе.
Бывали ситуации, когда специалисты диагностировали очаги поражения лишь в спинном мозге. В таком случае у больных проявлялись исключительно спинальные признаки, связанные с расстройством опорно-двигательного аппарата. Когнитивные нарушения преимущественно отсутствовали.
Причины формирования
Патологические изменения в головном мозге, характерные для классической лейкоэнцефалопатии, возникают при первичном заражении или реактивации полиомавируса человека 2 типа в организме. Главным условием формирования болезни является снижение иммунитета. В норме защитные системы организма не позволяют вирусу проявить свои свойства, поэтому инфекционный агент в неактивной форме сохраняется в почках, селезенке и других органах. В случае иммунодефицита полиомавирус активируется в виде оппортунистической инфекции.
Другие виды недуга связаны с нарушением функций сердечно-сосудистой системы. Так, сосудистая лейкоэнцефалопатия представляет собой дегенеративное заболевание головного мозга, характеризующееся постепенным поражением белого и серого вещества на фоне нарушения кровотока. Это отдельная патология, которую можно отнести к разновидностям дисциркуляторной энцефалопатии.
Причины активации вируса:
- Заражение вирусом иммунодефицита человека. Вирусы постепенно уничтожают большое количество иммунокомпетентных клеток, в результате чего механизм сдерживания условно-патогенных инфекционных агентов нарушается. Диффузная лейкоэнцефалопатия диагностируется у 5% людей, страдающих от СПИДа.
- Врожденный иммунодефицит. Это синдром Ди Джорджи, атаксия-телеангиэктазия и другие наследственные патологии, характеризующиеся сниженным иммунитетом и врожденными аномалиями. При такой этиологии лейкоэнцефалопатия нередко выявляется у детей.
- Нарушение кроветворных и иммунных функций при гемобластозах. Онкологические заболевания костного мозга и других структур, образующих компоненты иммунной системы, увеличивают риск возникновения демиелинизирующих процессов.
- Аутоиммунные расстройства — болезни, при которых защитные системы организма начинают атаковать здоровые ткани. Заболевание возникает у пациентов, страдающих от системной красной волчанки, ревматоидного артрита и других патологий иммунитета. Также аутоиммунная лейкоэнцефалопатия появляется при агрессивной иммуносупрессивной терапии.
Таким образом, формирование лейкоэнцефалопатии может быть обусловлено нарушением иммунного контроля организма или недостаточным кровоснабжением нейронов.
Информация о вирусе
Семейство полиомавирусов (Polyomaviridae) было описано во второй половине 20 века. Изначально данные инфекционные агенты были обнаружены в организме птиц и млекопитающих, однако позже ученые доказали опасность отдельных видов вируса для человека. Полиомавирусы способны не только поражать структуры нервной системы, но и увеличивать риск роста опухолей.
Клинически значимые виды вируса:
- полиомавирус человека первого типа — поражает почки и дыхательную систему, часто активируется после пересадки органов;
- полиомавирус человека второго типа — разрушает почки, селезенку и структуры головного мозга, вызывает лейкоэнцефалопатию;
- полиомавирус человека пятого типа — патоген, ассоциированный с редким видом рака кожи.
До 80% людей заражается вирусом еще в детском возрасте. Источником инфекции может быть любой человек с носительством полиомавируса или острой инфекцией. Патогены передаются воздушно-капельным путем. Если иммунодефицит не возникает, вирусные частицы никак себя не проявляют и сохраняются в тканях в течение всей жизни человека.
Факторы риска
Врачам известны факторы риска возникновения болезни, связанные с образом жизни, индивидуальным и семейным анамнезом пациентов. Эти признаки увеличивают вероятность появления расстройства, но не обуславливают формирование инфекции или сосудистого недуга напрямую.
Основные факторы риска:
- Медикаментозное лечение рассеянного склероза. В терапии этого демиелинизирующего заболевания иногда используются лекарственные средства, увеличивающие риск активации полиомавируса.
- Патологические состояния, сопровождающиеся сужением просвета артерий и повреждением сосудистой оболочки. Это отложение жировых бляшек в сосудах (атеросклероз), повышенное кровяное давление и врожденные аномалии.
- Пересадка органов с последующей иммуносупрессивной терапией. Защита организма ослабевает, и инфекция начинает поражать головной мозг.
- Аутоиммунные и иммунодефицитные состояния у близких родственников пациента.
- Позднее начало лечения ВИЧ-инфекции и врожденных патологий, нарушающих иммунитет.
- Применение химиотерапии для лечения онкологических заболеваний. Цитостатические препараты негативно влияют на функцию красного костного мозга и снижают иммунитет.
Своевременное обнаружение факторов риска играет важную роль в профилактике заболевания.
Классификация
Различают несколько видов лейкоэнцефалопатии.
Мелкоочаговая
Это лейкоэнцефалопатия сосудистого генеза, которая представляет собой хроническую патологию, развивающуюся на фоне высокого давления. Другие названия: прогрессирующая сосудистая лейкоэнцефалопатия, субкортикальная атеросклеротическая энцефалопатия.
Одинаковые клинические проявления с мелкоочаговой лейкоэнцефалопатией имеет дисциркуляторная энцефалопатия — медленно прогрессирующее диффузное поражение сосудов головного мозга. Раньше эта болезнь была включена в МКБ-10, сейчас она в ней отсутствует.
Чаще всего мелкоочаговую лейкоэнцефалопатию диагностируют у мужчин старше 55 лет, у которых имеется генетическая предрасположенность к развитию этого заболевания.
В группу риска входят пациенты, страдающие такими патологиями, как:
- атеросклероз (холестериновые бляшки закупоривают просвет сосудов, в результате наблюдается нарушение кровоснабжения головного мозга);
- сахарный диабет (при этой патологии кровь сгущается, замедляется ее течение);
- врожденные и приобретенные патологии позвоночника, при которых наблюдается ухудшения кровоснабжения мозга;
- ожирение;
- алкоголизм;
- никотиновая зависимость.
Также к развитию патологии приводят погрешности в диете и гиподинамичный образ жизни.
Прогрессирующая мультифокальная лейкоэнцефалопатия
Это самая опасная форма развития заболевания, которая нередко становится причиной летального исхода. Патология имеет вирусную природу.
Ее возбудителем является полиомавирус человека 2. Этот вирус наблюдается у 80% человеческой популяции, но заболевание развивается у пациентов с первичным и вторичным иммунодефицитом. У них вирусы, попадая в организм, еще сильнее ослабляют иммунную систему.
Прогрессирующая многоочаговая лейкоэнцефалопатия диагностируется у 5% ВИЧ-положительных пациентов и у половины больных СПИДом. Раньше прогрессирующая мультифокальная лейкоэнцефалопатия встречалось еще чаще, но благодаря ВААРТ распространенность этой формы снизилась. Клиническая картина патологии полиморфна .
Заболевание проявляется такими симптомами, как:

- периферические парезы и параличи;
- односторонняя гемианопсия;
- синдром оглушения сознания;
- дефект личности;
- поражение ЧМН;
- экстрапирамидные синдромы.
Нарушения со стороны ЦНС могут существенно варьировать от небольшой дисфункции до тяжелой степени слабоумия. Могут наблюдаться нарушения речи, полная потеря зрения. Зачастую у пациентов развиваются тяжелые нарушения со стороны опорно-двигательного аппарата, которые становятся причиной потери работоспособности и инвалидизации.
В группу риска входят следующие категории граждан:
- пациенты с ВИЧ и СПИДом;
- получающие лечение моноклональными антителами (их назначают при аутоиммунных заболеваниях, онкологических болезнях);
- перенесшие пересадку внутренних органов и принимающие иммунодепрессанты с целью предупредить их отторжение;
- страдающие злокачественной гранулемой.
Перивентрикулярная (очаговая) форма
Развивается в результате хронического кислородного голодания и нарушения кровоснабжения головного мозга. Ишемические участки расположены не только в белом, но и сером веществе.
Обычно патологические очаги локализованы в мозжечке, мозговом стволе и лобной части коры больших полушарий. Все эти структуры мозга отвечают за движение, поэтому при развитии такой формы патологии наблюдаются двигательные расстройства.
Это форма лейкоэнцефалопатии развивается у детей, у которых есть патологии, сопровождающиеся гипоксией при родоразрешении и в течение нескольких дней после появления на свет. Также данную патологию называют “перивентрикулярная лейкомаляция”, как правило, она провоцирует ДЦП.
Лейкоэнцефалопатия с исчезающим белым веществом
Она диагностируется у детей. Первые симптомы патологии наблюдаются у пациентов в возрасте от 2 до 6 лет. Появляется она из-за генной мутации.
У пациентов отмечается:
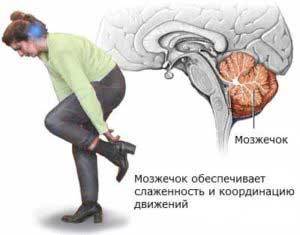
- нарушение координации движения связанное с поражением мозжечка;
- парез рук и ног;
- ухудшение памяти, снижение умственной работоспособности и другие когнитивные нарушения;
- атрофия зрительного нерва;
- эпилептические приступы.
У детей до года наблюдается проблемы со вскармливанием, рвота, высокая температура, психическое отставание, чрезмерная возбудимость, повышенный тонус мышц рук и ног, судороги, ночное апноэ, кома.
Профилактические мероприятия и прогноз на жизнь при лейкоэнцефалопатии
Не существует специальных мероприятий по профилактике лейкоэнцефалопатии.
Общие меры, это:
- Здоровый образ проживания;
- Своевременное лечение всех патологий системы сосудов;
- Культура питание и отказ от пагубных привычек;
- Адекватные нагрузки на организм;
- Заниматься профилактикой и лечением патологий, которые стали провокаторами лейкоэнцефалопатии.
Данная патология неизлечима и прогноз на жизнь зависит от своевременной диагностики и прогрессирования заболевания.
При проведении медикаментозной терапии вирусов — продолжительность жизни увеличивается на 12 — 18 календарных месяцев.
Диагностика заболевания
Чтобы правильно установить диагноз и определить место положения болезни, необходимо произвести следующие мероприятия:
- проведение томографии полушарий головного мозга;
- консультация у специалиста-невропатолога;
- развернутый анализ крови;
- электроэнцефалография;
- биопсия полушарий головного мозга;
- магнитно-резонансная томография (дает возможность дифференцировать дисцикуляторный тип энцефалопатии);
- спинномозговая пункция;
- ПЦР (полимеразная цепная реакция).
Если же врач считает, что в основе заболевания лежит лейкоцитарный вирус, он назначает больному электронную микроскопию. При проведении иммуноцитохимического анализа можно выявить антигены микроорганизма. Также в диагностировании заболевания помогают различные тесты на координацию движений.
Дифференциальная диагностика должна исключить такие патологии:
- криптококкоз;
- токсоплазмоз;
- ВИЧ;
- рассеянный склероз;
- лимфома нервной системы.
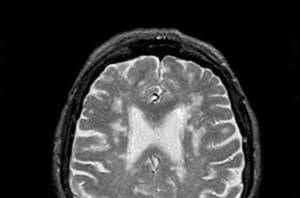
Проведение МРТ позволяет выявить различные очаги недуга в белом веществе. Таким образом, болезнь можно выявить на ранней стадии, тем самым не упустив драгоценное время
Коварство заболевания заключается в том, что человек может жить и не знать о его наличии, поскольку симптомы могут возникать и исчезать на время, поэтому крайне важно проводить своевременную диагностику
К лабораторным способам исследования относят ПЦР, методика позволяет выявить вирусную ДНК в клетках мозга. Такой способ диагностирования является популярным, так как информативность процедуры составляет не менее 95%. С помощью ПЦР можно избежать хирургического вмешательства – биопсии.
Ломбальная пункция также используется в медицинской практике, но крайне редко, по причине небольшой информативности. Какой способ обследования лучше выбрать, решает только лечащий врач, исходя из общего состояния пациента.
Лечение
На сегодняшний момент не существует средства, позволяющего предотвратить разрушение белого вещества ЦНС. Основная причина – невозможность повлиять на воспаление. Лекарства не проникают сквозь гематоэнцефалический барьер (естественное препятствие между мозговой тканью и кровью).
Назначаемая терапия имеет комплексный поддерживающий характер. Ее целями являются замедление скорости развития заболевания, нормализация психоэмоционального состояния человека, снятие симптомов:
- Лекарства, стимулирующие и нормализующие кровообращение, – Актовегин, Кавинтон.
- Ноотропные средства – Ноотропил, Пантогам, Церебролизин, Пирацетам.
- Препараты, предназначенные для защиты сосудов, — Курантил, Циннаризин, Плавикс.
- Средства для защиты от вирусов – Ацикловир, Кипферон, Циклоферон.
- Лекарственные средства, содержащие стероидные гормоны, – Дексаметазон.
- Препараты, улучшающие свертываемость крови, – Гепарин, Фрагмин.
- Антидепрессанты – Флувал, Прозак, Флунисан.
- Витаминные комплексы с витаминами A, B, Е.
- Препараты, способные повысить сопротивляемость организма к вредному воздействию окружающей среды, — экстракт алоэ, женьшеневые препараты.
Лечение включает гомеопатические медикаменты, лекарства на основе трав. Дополнительно проводится массаж, преимущественно воротниковой зоны, физиотерапевтические методы, рефлексотерапия, иглоукалывание.
 МИР ЛОГИКИ
МИР ЛОГИКИ