Маниакальный синдром: причины, признаки, симптомы и лечение
Виды биполярного аффективного расстройства
Разобравшись с основным понятием биполярного расстройства личности, стоит знать, что эта болезнь имеет два вида:
- БАР I (биполярное аффективное расстройство). Характеризуется ярко выраженной манией – степенью нервного возбуждения, при которой пациент может потерять контроль над действиями, связь с реальностью. Больной мнит себя сверхчеловеком, пророком, знатоком того, что неведомо окружающим. Авантюрность многократно повышается;
- БАР II. Основной признак данного вида – наличие гипомании, т. е. эйфории, приподнятого воодушевленного настроения. Опасность II типа заключается в том, что депрессивная фаза преобладает, длится дольше.
Подобные резкие перепады настроения наблюдаются с самого детства или в подростковый период ввиду гормональной перестройки. В фазе гипомании взрослый человек впадает в детство, ищет приключений, поскольку не может усидеть на месте. В депрессии он ощущает себя многолетним беспомощным старожилом, которому сложно лишний раз подумать о чем-то хорошем, тем более соответственно поступить.

Эйфория как крайность биполярного расстройства
Возможные причины возникновения заболевания
Причины развития депрессивно-маниакально синдрома связаны с нарушениями функционирования тех отделов головного мозга, которые регулируют эмоции и настроение. И, как выяснили исследователи, предрасположенность к данному расстройству может передаваться генным путем. Но следует заметить – только предрасположенность, потому что, несмотря на нее, признаки маниакально-депрессивного синдрома могут так и не проявиться в течение всей жизни.
Существует еще одна причина, которая, по мнению исследователей, способна спровоцировать развитие описываемого заболевания – это нарушение в организме гормонального баланса. Так, например, низкий уровень серотонина способен вызвать резкие перепады настроения, а недостаток норэпинефрина – подстегнуть к депрессивному состоянию, в то время как его переизбыток может возбудить у человека маниакальный эффект.

И, конечно же, не менее важную роль, чем перечисленные причины, в вероятности развития заболевания играет обстановка, в которой живет человек.
Исходя из всего вышесказанного, современная нозология рассматривает депрессивно-маниакальный синдром как биполярное расстройство, на развитие которого влияют как генетические и нейрофизиологические, так и семейные факторы.
Между прочим, из психиатрической практики видно, что в некоторых случаях толчком к развитию данного заболевания явно становятся переживания утраты, личного крушения или сильного стресса, обрушившиеся на больного. Но все же чаще всего описываемый синдром возникает без явных причин.
Симптомы маниакально-депрессивного психоза
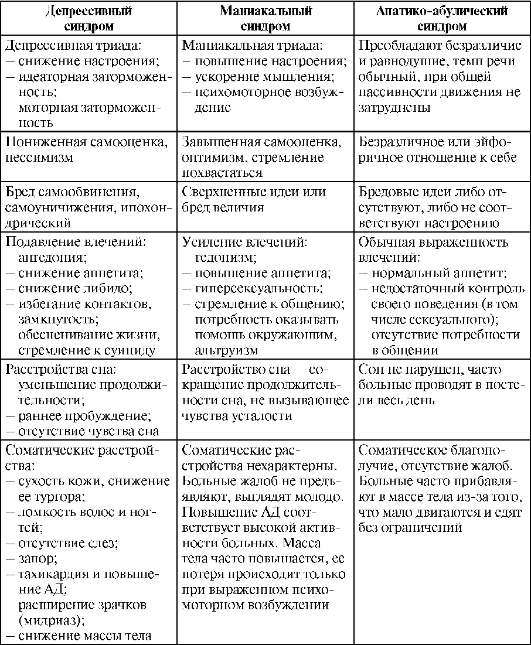
Выделяют симптомы мании (гипомании) и непосредственно депрессии. Мания отличается повышенным настроением, которое не связано с определенными явлениями и событиями, его невозможно испортить. Человек энергичен, готов работать в разы лучше среднестатистического сотрудника. Больной гиперактивен, приступает к бурной деятельности, находится в постоянной ускоренной динамике. Сон сокращается до 2-4 часов, при этом организм не изнашивается, человек не испытывает усталости. Мания величия достигает краев и «переливается», больной пребывает в уверенности, что обладает знаниями всего мира. В то же время становится неразборчив в сексуальном плане, ввязывается в краткосрочные связи, не задумываясь о последствиях. В итоге он теряет контроль над своими действиями, становится неуправляемым, тратит все сбережения на развлечения. Вдруг мания сменяется фазой депрессии.

Человек с диагнозом биполярного аффективного расстройства готов тратить все деньги на развлечения
Депрессия – подавленное настроение без возможности ободрения, тоска, безнадежность, чувство непростительной вины. Человек находит десятки проблем дома, на работе, у друзей, пребывая в уверенности, что всему причина – он сам. Чувствуя себя обузой, больной невольно размышляет о суициде. В наличии – хронический упадок сил, пробуждение после 11-часового сна разбитым, уставшим, либо бессонные ночи в течение нескольких дней из-за тревог.
Человек переживает ангедонию, теряет интерес к когда-то любимым вещам и радостям. Происходят самоизоляция, потеря трудоспособности, ухудшение здоровья, падает иммунитет, болят все органы: сердце, желудок, голова и мышцы.
Варианты маниакально-депрессивного расстройства
В зависимости от чередования фаз и того, какая из них преобладает, можно выделить такие типы синдрома:
- Униполярный – доминирует только одна фаза с ремиссиями между ее наступлениями. При этом можно выделить периодическую манию и периодическую депрессию, называемую также рекурентной.
- Правильное чередований фаз – маниакальных и депрессивных состояний примерно одинаковое количество. Они идут одна за другой, но разграничиваются наступающими интермиссиями, при которых больной чувствует себя хорошо.
- Неправильное чередование – фазы следуют без особого порядка, одна из фаз может чередоваться с интермиссией несколько раз подряд.
- Двойное перемежевание – интермиссия следует не после каждой фазы, а после смены двух противоположных вместе.
- Циркулярное течение синдрома схоже с правильным чередованием, но при этом в нем отсутствуют интермиссионные периоды. Это наиболее тяжелое из всех проявлений биполярного расстройства.

Униполярный синдром – доминирует только одна фаза с ремиссиями между ее наступлениями
Профилактика и прогноз
Вылечиться от маниакального психоза полностью удается редко. Повторное возникновение приступов отмечается в 90% случаев. Между эпизодами когнитивные и психические функции больного полностью восстанавливаются. В 30% случаев болезнь протекает непрерывно без стадий ремиссии. Последствием депрессивного психоза часто становится алкоголизм, возможно появление зависимости от наркотических веществ, суицид.
Рекомендаций по предотвращению заболевания не существует. предотвратить обострение болезни можно, принимая медикаменты: нормотимики, антидепрессанты. Профилактическую дозировку и препараты подбирает врач. Кроме того, следует соблюдать режим, избегать стрессовых ситуаций, перенапряжения.
Виды
Составные части маниакального синдрома могут быть выражены в разной степени, а также сочетаться с другими психотическими проявлениями. В зависимости от этого выделяют такие виды мании:

- радостная (гипертимическая) – на первый план выходит патологически-приподнятое настроение;
- спутанная – мышление ускорено до скачки идей, невозможно обнаружить хотя бы одну логически завершенную мысль;
- гневливая – повышенное настроение изменяется на противоположное, пациент злобен, раздражителен, агрессивен, может причинить вред себе или окружающим;
- непродуктивная – вместо ускорения мышление замедляется, поведение человека становится хаотичным, поскольку двигательная расторможенность и повышенное настроение остаются.
Сочетание мании с другими психическими расстройствами дает такие синдромы:
-
- маниакально-параноидный – присоединяется бредовая структура, чаще всего бред отношения и преследования;
- бредовая мания – бред «вырастает» из тех событий, которые реально присутствуют в жизни пациента, но преувеличены настолько, что полностью отрываются от реальности (например, мегаломания, основанная на профессиональных навыках);
- онейроидная – к бреду присоединяются галлюцинации фантастического содержания, невероятные картины нереальных событий.
Самодиагностика мании
Для того чтобы отграничить у себя психическое расстройство от временных психологических проблем, существует шкала Альтмана. Это опросник, состоящий из 5 разделов – о настроении, уверенности в себе, потребности во сне, речи и жизненной активности. В каждом разделе 5 вопросов, на которые требуется честно ответить. Ответы оцениваются в баллах от 0 до 4. Суммируя все полученные баллы, можно получить результат. Баллы от 0 до 5 соответствуют здоровью, от 6 до 9 – гипомании, от 10 до 12 – гипомании или мании, более 12 – мании.
Шкала Альтмана предназначена для того, чтобы человек вовремя обратился к врачу. Результат опроса не является диагнозом, однако отличается высокой точностью. В психиатрии этому опроснику соответствует шкала мании Янга, которая служит для подтверждения (верификации) диагноза.
Пятна Роршаха
Это тест, который ввел в обиход в начале прошлого века швейцарский психиатр Герман Роршах. Стимульный материал представляет собой 10 карточек, на которых располагаются монохромные и цветные симметричные пятна.
 Сами по себе пятна аморфны, то есть не несут никакой конкретной информации. Разглядывание пятен стимулирует у человека какую-то эмоцию из его жизни и интеллектуальный контроль происходящего. Сочетание этих двух факторов – эмоций и интеллекта – дает практически исчерпывающую информацию о личности пациента.
Сами по себе пятна аморфны, то есть не несут никакой конкретной информации. Разглядывание пятен стимулирует у человека какую-то эмоцию из его жизни и интеллектуальный контроль происходящего. Сочетание этих двух факторов – эмоций и интеллекта – дает практически исчерпывающую информацию о личности пациента.
Психология часто использует нестандартные подходы к изучению личности, и это один из самых удачных. Тест Роршаха раскрывает глубоко спрятанные страхи и желания человека, которые по каким-то причинам находятся в подавленном состоянии.
Пациенты с гипоманиакальностью или манией часто видят движущиеся фигуры, хотя изображения статичны. Часто возникающие при работе с тестом ассоциации могут рассказать о скрытых конфликтах, сложных отношениях, изменениях намного больше, чем прямая беседа. Можно выявить потребности личности, давние психологические травмы, агрессивные или суицидальные устремления.
Диагностика заболевания
При обращении к психиатру проводится для верной постановки диагноза «маниакально-депрессивный синдром» тест, который позволяет четко определить тяжесть состояния больного. Специалист учитывает при этом и схожесть отдельных симптомов описываемого синдрома с формами шизофрении. Правда, при психозе личность больного не страдает, а у шизофреников замечена деградация личностных характеристик.
При поступлении на лечение обязателен полный анализ истории заболевания, который охватывает и ранние симптомы, и принимавшиеся препараты. Учитывается наследственная предрасположенность пациента, функционирование его щитовидной железы, проводят физикальное обследование, исключают возможность потребления наркотиков.
Депрессивно-маниакальный синдром может выражаться и монополярным расстройством, то есть наличием лишь одного из двух состояний – только депрессивной или только маниакальной фазы, которые сменяет состояние интермиссии. В таких случаях, кстати, опасность развития второй фазы не исчезает на протяжении всей жизни больного.
Лечение маниакально-депрессивного психоза
Лечение биполярного аффективного расстройства должно проводиться квалифицированным врачом-психиатром. Психологи (клинические психологи) в данном случае не смогут вылечить данное заболевание.
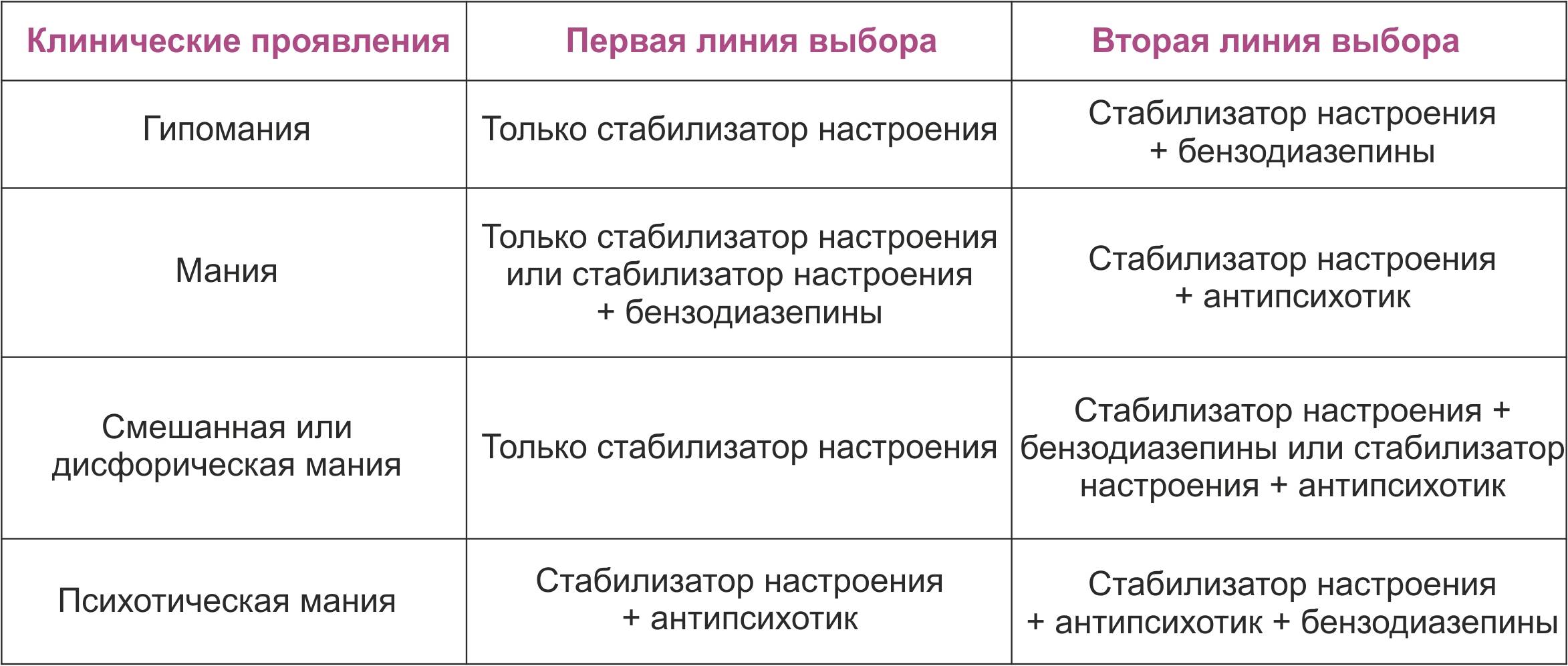
Согласно клиническим рекомендациям, принятым Российским обществом психиатров, лечение БАР делится на три основных этапа:
- купирующая терапия — направлена на устранение имеющейся симптоматики и минимизация побочных эффектов;
- поддерживающая терапия — сохраняет эффект, полученный на этапе купирования заболевания;
- противорецидивная терапия — предотвращает рецидивы (возникновение аффективных фаз).
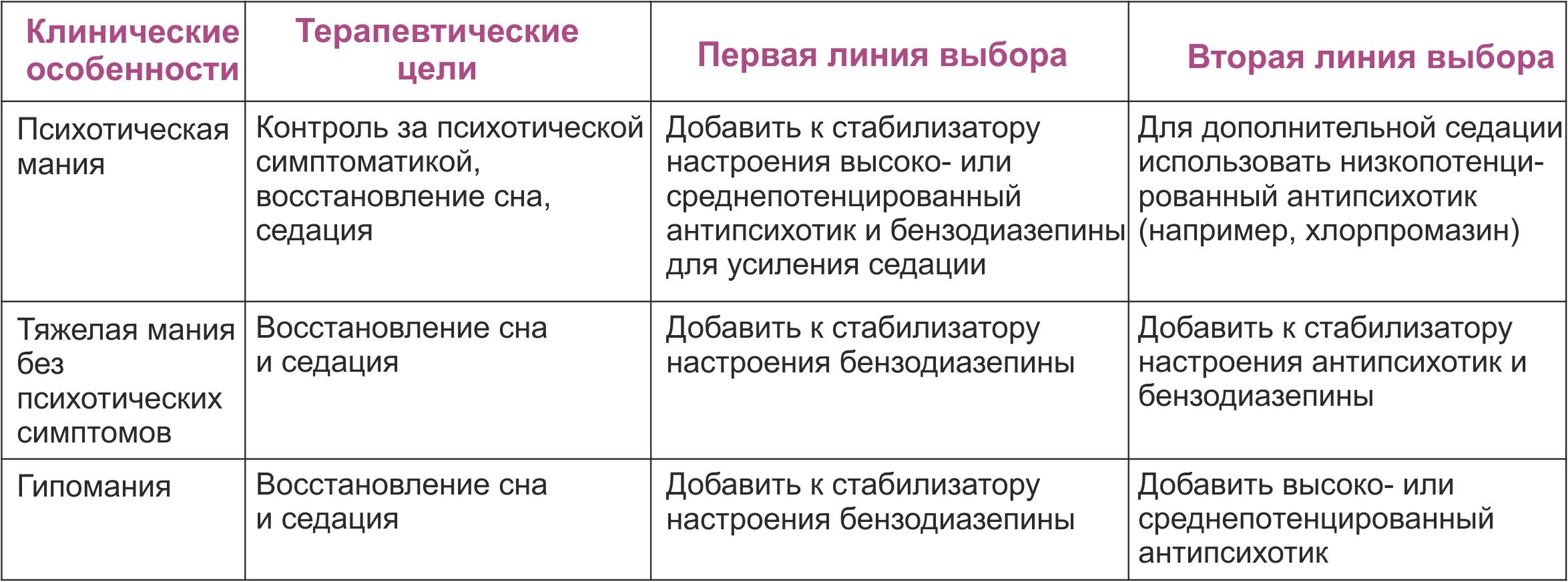
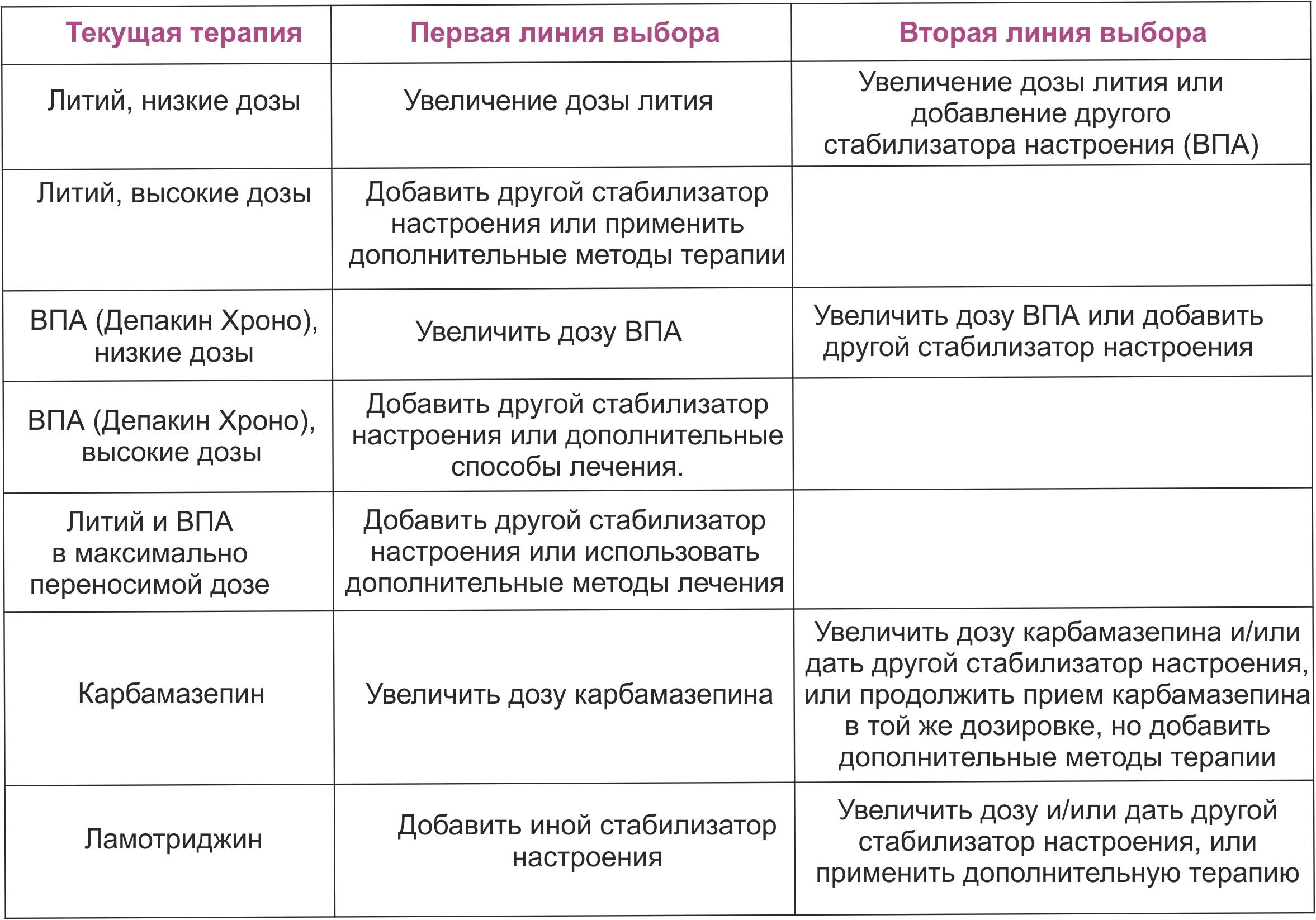
Для терапии БАР используют препараты из разных групп: препараты лития, противоэпилептические препараты (вальпроаты, карбамазепин, ламотриджин), нейролептики (кветиапин, оланзапин), антидепрессанты и транквилизаторы.
Следует отметить, что терапия БАР проводится длительно — от шести месяцев и более.
Существенно помочь в терапии БАР могут психосоциальная поддержка, психотерапевтические мероприятия. Однако они не могут заменить медикаментозную терапию. На сегодняшний день имеются специально разработанные методики для лечения БРА, которые могут уменьшить интерперсональные конфликты, а также несколько «сглаживать» циклические изменения различного рода факторов внешней среды (например, продолжительность светового дня и пр.).
Различные психообразовательные программы проводятся с целью повышения уровня информированности пациента о заболевании, его природе, течении, прогнозе, а также современных методах терапии. Это способствует установлению более лучших отношений между врачом и пациентом, соблюдению режима терапии и т. д. В некоторых учреждениях проводятся различные психообразовательные семинары, на которых подробно разбираются обозначенные выше вопросы.
Есть исследования и наблюдения, показывающие эффективность применения когнитивно-поведенческой психотерапии совместно с медикаментозным лечением. Используются индивидуальные, групповые или семейные формы психотерапии, способствующие снижению риска развития рецидивов.
Сегодня существуют карты самостоятельной регистрации колебаний настроения, а также лист самоконтроля. Эти формы помогают оперативно отслеживать изменения в настроении и своевременно корректировать терапию и обращаться к врачу.
Отдельно следует сказать о развитии БАР во время беременности. Данное расстройство не является абсолютным противопоказанием для беременности и родов. Наиболее опасным является послеродовой период, в котором могут развиться различные симптомы. Вопрос об использовании медикаментозной терапии во время беременности решается индивидуально в каждом конкретном случае. Необходимо оценить риск/пользу применения лекарственных средств, тщательно взвесить все «за» и «против». Также в лечении БРА может помочь психотерапевтическая поддержка беременных. По возможности, следует избегать приёма препаратов в первом триместре беременности.
Терапия БАР
Лечение аффективных заболеваний может проводить только лицензированный психиатр. Основа терапии — медикаментозная; часто врачи назначают психотерапию как дополнение
Особенно это важно, если у пациента частые тяжёлые депрессии, есть трудности с принятием диагноза или сопутствующие проблемы — например, повышенная тревожность
Фармакотерапия
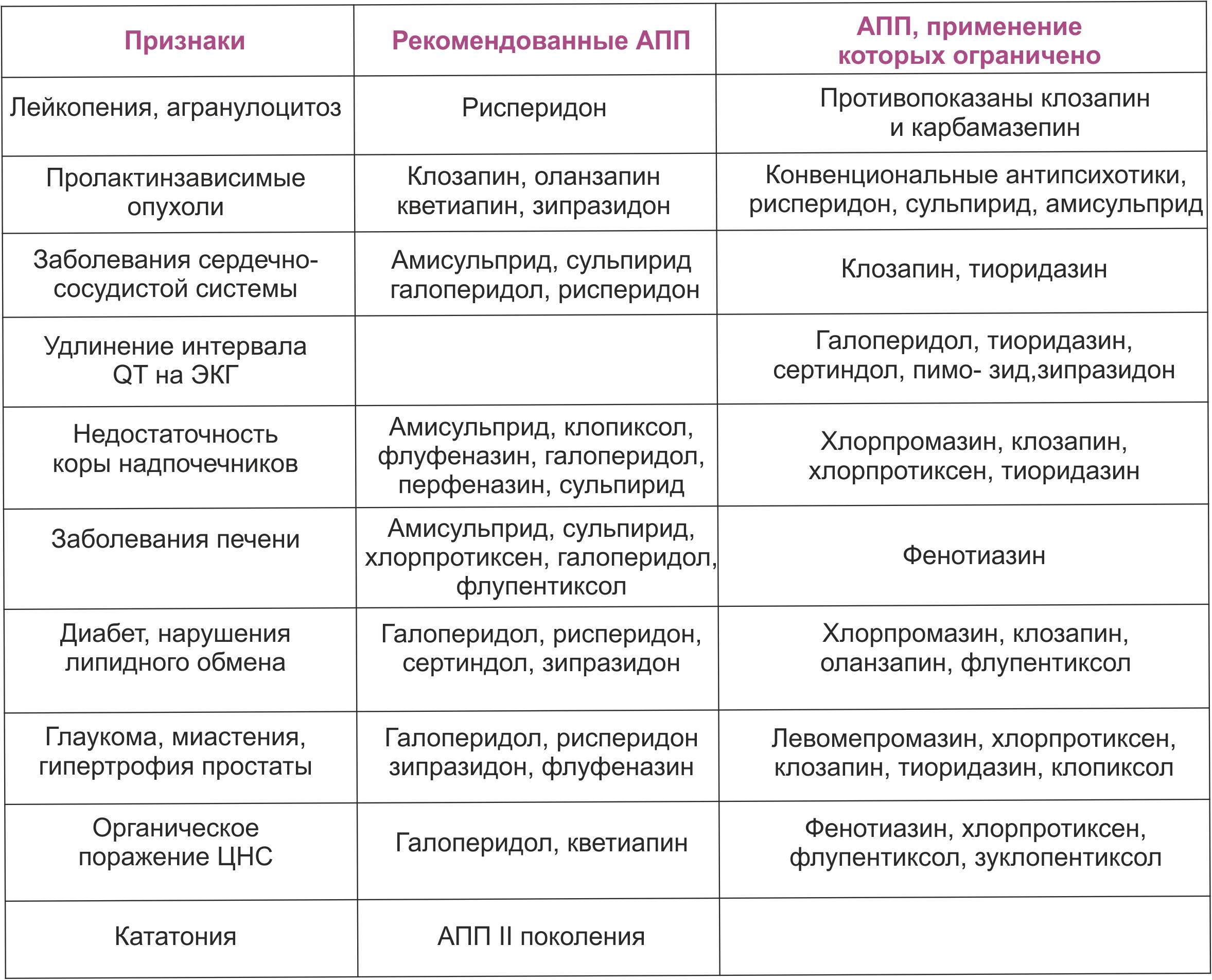
Основная цель медикаментозного лечения — недопущение развития депрессивных и маниакальных состояний. Для этого пациентам назначается длительная терапия препаратами из классов нормотимиков и атипичных нейролептиков (антипсихотических средств). Для купирования депрессивных симптомов в некоторых случаях выписываются антидепрессанты.
Дозировка и сочетание препаратов индивидуальны, поэтому принимать решение о смене схемы должен только врач.
Психотерапия
Психотерапевт не снимет острый психоз и не выведет из депрессии за один сеанс. Его функция — научить пациента жить полной жизнью, несмотря на болезнь, и решать свои психологические проблемы самостоятельно. Психотерапия показана пациентам, испытывающим внутренний дискомфорт из-за наличия заболевания или безотносительно его.
Симптомы
 Маниакальный синдром развивается очень быстро. Помимо маниакальной триады: перманентно повышенное настроение, ускоренный темп мышления и психомоторное возбуждение, обычно человек становится очень активным, постоянно прибывает в эйфорическом состоянии. Признаки болезни также могут выражаться в чрезмерной раздражительности, агрессивности и враждебности.
Маниакальный синдром развивается очень быстро. Помимо маниакальной триады: перманентно повышенное настроение, ускоренный темп мышления и психомоторное возбуждение, обычно человек становится очень активным, постоянно прибывает в эйфорическом состоянии. Признаки болезни также могут выражаться в чрезмерной раздражительности, агрессивности и враждебности.
У человека, может наблюдаться рассеянное внимание, поверхностность в суждениях, человек становиться неутомимым и постоянно жаждет активности. Этот синдром также выражается в невозможности сконцентрироваться на чем-то одном, завышенной самооценке и эгоистичности
В тяжёлой стадии заболевания у пациента наблюдается повышение активности как физической, так и мыслительной, возникает необоснованное возбуждение, называемое также делириозной манией. Такие симптомы могут привести к летальному исходу, т. к. человек может умереть из-за истощения. Маниакальный синдром также проявляется в усиленной необоснованной весёлости, бессвязном мыслительном процессе и спутанной речи. Симптомы также могут проявляться в постоянном учащённом сердцебиении, частом пульсе и увеличенном слюноотделении.
Люди с маниакальным синдромом не осознают или чаще не хотят осознавать своей болезни, потому часто лечение может быть принудительным.
Виды заболевания

Психиатры насчитывают несколько разновидностей психоза в зависимости от характера проявления. По эмоциональному состоянию и содержанию мании бывают 6 видов.
- Радостный. Выражается в бурной деятельности, проявляемой больным, часто бессмысленной, которая сопровождается тахикардией и резкими движениями.
- Гневный. Здесь речь идет о необоснованной агрессии, провоцировании конфликтов с окружающими людьми.
- Параноидальный. Желание или маниакальное влечение, дополненное манией преследования, постоянным подозрением других в том, что они что-то против тебя замышляют.
- Мания величия или особого предназначения. Больной считает себя избранным совершить какую-либо миссию, иногда просто мнит себя совершенным и непревзойденным.
- Онейроидный. Периодические помутнения сознания у больного, во время которых ему могут мерещиться галлюцинации.
- Мания вины. Пациент постоянно винит и угнетает самого себя.
Маниакально-депрессивный синдром характеризуется периодической сменой мании на депрессию. Фазы длятся неопределенное количество времени и чередуются.
Симптоматика
Увидеть симптомы сложно. Многие знают, что в маниакальном состоянии люди не выглядят на свой возраст. Болезнь молодит человека, и в основном это относится к женщинам. Симптомы мании:
- чувства счастья, радости и успеха;
- присутствие оптимизма в любой ситуации;
- прекрасное настроение может быстро измениться на агрессию и злость;
- плохой сон;
- разговорная речь быстрая и непонятная;
- неуважение к своему собеседнику;
- жестикуляция в момент разговора;
- увеличенное либидо, аппетит и хороший обмен веществ;
- рассеянность, суетливость, неусидчивость;
- плохая оценка собственных возможностей.
Если у человека присутствует хотя бы несколько симптомов, то можно говорить о начальной стадии. Через короткое время болезнь перерастет в серьезную проблему.
Если у больного тяжелая форма заболевания, то он чувствует стыд и раскаяние за свое поведение. Воспоминания постоянно мучают, он не может долгое время избавиться от чувств вины.

Маниакальный синдромд
Прогноз
Прогноз МДС благоприятный только в том случае, если схема лечения и дозировка препаратов подобраны исключительно лечащим врачом с учетом особенностей течения недуга и общего состояния пациента. Самолечение может привести к развитию серьезных последствий для жизни и здоровья больных.

Своевременная и правильная терапия позволят человеку с МДС вернуться к работе и семье, вести полноценный образ жизни. Неоценимую роль в процессе лечения играет поддержка родных и близких, покой и дружелюбная атмосфера в семье. Прогноз МДС также зависит от длительности фаз и наличия психотической симптоматики.
Часто повторяющиеся приступы синдрома вызывают определенные трудности социального характера и становятся причиной ранней инвалидности больных. Основным и самым страшным осложнением недуга является шизофрения. Обычно это происходит у 30% пациентов с непрерывным течением синдрома без светлых промежутков. Потеря контроля над собственным поведением может привести человека к самоубийству.
МДС опасен не только для самого больного, но и окружающих его людей. Если вовремя от него не избавиться, все может закончиться трагическими последствиями. Своевременное выявление признаков психоза и отсутствие отягощения сопутствующими недугами позволяют человеку вернуться к нормальной жизни.
Патогенез маниакального расстройства
Различные триггеры маниакального расстройства связаны с переходом от депрессивных состояний. Одним из распространённых триггеров мании является терапия антидепрессантами. Дофаминергические препараты, такие как ингибиторы обратного захвата дофамина и агонистов, могут также увеличить риск развития гипомании.
Триггеры образа жизни включают нерегулярные графики бодрствования/сна и отсутствие сна, а также чрезвычайно эмоциональные или стрессовые стимулы.
Также мания может быть связана с инсультами, особенно поражениями головного мозга в правом полушарии.
Глубокая стимуляция мозга субталамического ядра при болезни Паркинсона связана с манией, особенно с электродами, помещёнными в вентромедиальный STN. Предложенный механизм предполагает увеличение возбуждающего входа от STN до допаминергических ядер.
Мания также может быть вызвана физической травмой или болезнью. Такой случай маниакального расстройства называется вторичной манией.
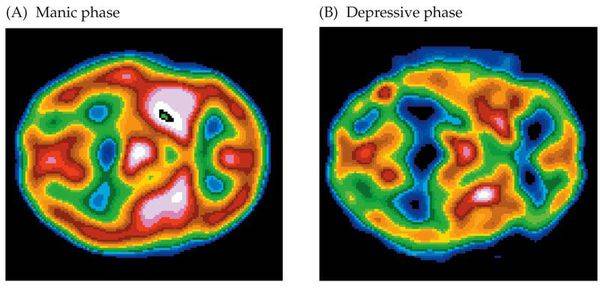
Механизм, лежащий в основе мании, неизвестен, но нейрокогнитивный профиль мании в значительной степени согласуется с дисфункцией в правой префронтальной коре, что часто встречается в исследованиях нейровизуализации. Различные линии доказательств из посмертных исследований и предполагаемые механизмы анти-маниакальных агентов указывают на аномалии в GSK-3, допамине, протеинкиназе C и инозитолмонофосфатазе (ИМФаза).
Мета-анализ исследований нейровизуализации демонстрирует повышенную таламическую активность и двустороннее снижение активации нижней лобной извилины. Активность в миндалине и других подкорковых структурах, таких как вентральный стриатум (участок обработки стимулов мотивации и награды), как правило, увеличивается, хотя результаты противоречивы и, вероятно, зависят от характеристик задачи.
Снижение функциональной связности между вентральной префронтальной корой и миндалевидной железой наряду с переменными данными подтверждает гипотезу об общей дисрегуляции подкорковых структур префронтальной корой. Смещение в сторону позитивно-валентных стимулов и повышенная отзывчивость в схемах вознаграждения могут предрасполагать к мании. И если мания связана с поражением правой части полушария, то депрессия обычно ассоциируется с поражением левого полушария.
Маниакальные эпизоды могут быть вызваны агонистами допаминовых рецепторов. При этом в сочетании с предварительным отчётом о повышенной активности VMAT2, измеренной с помощью ПЭТ-сканирования радиолигандного связывания, предполагает роль допамина в мании. Снижение уровня цереброспинальной жидкости в метаболите серотонина 5-HIAA было обнаружено и у маниакальных больных, что может объясняться нарушением серотонергической регуляции и дофаминергической гиперактивностью.
Ограниченные данные свидетельствуют о том, что мания связана с поведенческой теорией «вознаграждение». Электрофизиологическое доказательство, подтверждающее это, исходит из исследований, связывающих левую лобную активность ЭЭГ с манией. Левая префронтовая область на ЭЭГ может быть отражением поведенческой деятельности при системе ее активации. Доказательства нейровизуализации во время острой мании редки, но одно исследование сообщило о повышенной активности орбитофронтальной коры к денежному вознаграждению, а другое исследование сообщило о повышенной стриатальной активности.
Лечение
Лечение маниакального синдрома должно начаться на ранних стадиях заболевания, иначе у человека остается немного шансов полностью излечить все симптомы и с психикой могут произойти необратимые изменения.
 Основное лечение происходит комплексно: с помощью фармакологических средств и когнитивной психотерапии. Медикаменты подбирает строго врач в зависимости от состояния пациента. Например, если симптомы выражаются в чрезмерном возбуждении и активности, пациенту назначаются успокоительные средства, в противоположном случае, когда преобладающие симптомы – заторможенность, назначают стимулирующие препараты. Медикаментозно лечение может также проходить с помощью нейролептических средств, которые помогают снять симптомы заболевания.
Основное лечение происходит комплексно: с помощью фармакологических средств и когнитивной психотерапии. Медикаменты подбирает строго врач в зависимости от состояния пациента. Например, если симптомы выражаются в чрезмерном возбуждении и активности, пациенту назначаются успокоительные средства, в противоположном случае, когда преобладающие симптомы – заторможенность, назначают стимулирующие препараты. Медикаментозно лечение может также проходить с помощью нейролептических средств, которые помогают снять симптомы заболевания.
Когнитивная терапия направлена на удаление причины возникновения болезни. Чтобы достичь полного излечения терапия и медикаментозное лечение проходит в среднем на протяжении года, после чего пациент будет обязан постоянно наблюдаться у лечащего врача для предупреждения повторного развития синдрома.
При тяжёлом состоянии пациента, он может быть госпитализирован, для того, чтобы держать его под контролем и не допустить рискованного поведения. Также, если обычное, комплексное лечение не помогает, может быть назначен курс шоковой терапии.
Каким бы ни было состояние пациента, лечение должно быть назначено как можно раньше, только тогда оно будет иметь наилучший результат.
Происхождение (этиология) и факторы риска
Наиболее часто маниакальный синдром наблюдается в рамках биполярного аффективного расстройства. В этих случаях он протекает приступообразно, в виде «эпизодов» с характерными этапами развития. Выраженность симптомов, входящих в структуру маниакального эпизода, может быть различной, меняться у одного больного в зависимости от стадии развития заболевания.
Кроме того, маниакальный синдром может наблюдаться при инфекционных, токсических, органических и других психозах, на почве церебрального или общесоматического заболевания. Поэтому необходимо производить тщательное соматическое обследование маниакальных пациентов. В частности, маниакальный синдром может быть проявлением гипертиреоза.
Маниакальный синдром также может быть индуцирован наркотиками или лекарственными средствами (например, антидепрессантами, тетурамом, бромидами, мепакрином (акрихином), изониазидом, кортикостероидами, леводопой, бромокриптином, галлюциногенами, опиатами, кокаином и другими стимулирующими препаратами), развиться после перенесённого соматического заболевания или хирургической операции. Маниакальный синдром при применении антидепрессантов развивается не только у пациентов с биполярным аффективным расстройством, но и (значительно реже) у пациентов с униполярной депрессией и у пациентов с обсессивно-компульсивным расстройством. При дифференциальной диагностике у пациентов, у которых маниакальный синдром присутствует на фоне приёма антидепрессантов (а также у лиц, злоупотребляющих психоактивными веществами), о диагнозе биполярного аффективного расстройства можно думать лишь в том случае, если симптомы мании отмечались до начала приёма антидепрессанта или наркотика или если они длятся не менее месяца после его отмены.
К факторам риска развития маниакального синдрома у пациентов с относятся (по данным, полученным главным образом в небольших или в ретроспективных исследованиях):
- Приём антидепрессантов (особенно трициклических)
- Коморбидное злоупотребление психоактивными веществами
- Относительно более молодой возраст
- Снижение уровня ТТГ
- SS-генотип транспортёра серотонина
- Наличие биполярного расстройства I типа
- Гипертимический темперамент ()
- Наличие смешанной депрессии
- Предшествующее количество маниакальных эпизодов у пациента
- Отсутствие в схеме лечения нормотимика
- Женский пол
- Наличие психоза
Симптоматика
Людей, страдающих подобной манией, для которой характерно чрезмерное проявление эмоций, окружающие часто путают с чересчур общительными и открытыми личностями. Как распознать основные приметы заболевания:
- приподнятое настроение;
- ускоренная речь и ход мыслей, живая мимика;
- резкие движения.
Подобные проявления в психиатрии называют маниакальной триадой.
Со временем, когда признаки проявляются все сильнее, выходя за рамки приемлемого, и больного все чаще «накрывают» депрессии, близкие начинают бить тревогу. Маниакальный синдром имеет свойство быстро развиваться. Для больного характерны приступы неестественно бодрого настроения, метания от одной мысли к другой, повышенная активность, он начинает отчаянно жестикулировать, рассказывая о чем-либо. Но настроение может резко меняться, и тогда одержимый манией становится злым и раздражительным
Ему трудно сконцентрировать свое внимание на чем-то одном, он устраивает показную деятельность. Его речь бессвязна, поток мыслей хаотичен
Можно заметить легкий тремор, сопровождающий действия этого человека. В поведении прослеживаются проявления эгоистичности и переоценки самого себя. Расточительность, бесшабашность, неконтролируемые эмоции, чрезмерная общительность, гиперсексуальность – все эти симптомы должны насторожить близких. Больные, имеющие диагноз маниакальный синдром, обладают неиссякаемым запасом оптимизма, будущее видится им лишь в ярких красках, а плохого они предпочитают не замечать. За подобной жизнерадостностью кроются серьезные отклонения. Никто не знает, когда одержимого может охватить приступ гнева и к чему он приведет.
Легкая степень мании, проявляющаяся в повышенной активности и дружелюбии, называется гипоманией. Более тяжелой форме сопутствует повышенное возбуждение, называемое делириозным синдромом. Организм, охваченный манией, проявляет себя в виде учащенного пульса, сердцебиении, повышенном слюноотделении.
Психиатрия синдрома свидетельствует, что в запущенной стадии он может привести к истощению и летальному исходу. Сложность состоит в том, что одержимый в большинстве ситуаций не осознает свою болезнь и не признает ее, отказывается от медицинской помощи.
Маниакальный синдром

Развитие маниакального синдрома вызывают следующие причины:
- Нарушение функционирования областей головного мозга, ответственных за эмоциональный фон человека и его настроение.
- Генетическая предрасположенность. И стоит подчеркнуть, что именно предрасположенность, а не сама патология передается от родителей к детям. То есть мания у потомков людей, страдающих подобной болезнью, может и не развиться. Здесь играет большую роль обстановка, в которой растет и развивается человек.
- Нарушение гормонального баланса, к примеру, недостаток гормона счастья – серотонина.
- По мнению ряда исследователей, имеет значение также пол и возраст людей. Например, большая предрасположенность к маниакальному синдрому отмечается у мужчин, чей возраст превышает тридцать лет.
Симптомы заболевания
Заподозрить маниакальный синдром можно в том случае, если на протяжении, как минимум семи дней, по три и больше раз в сутки у пациента наблюдаются следующие симптомы:
- Беспричинное ощущение переполнения счастьем, восторгом и оптимизмом.
- Внезапные смены веселья на злость, грубость, раздражительность.
- Снижение потребности во сне, повышенная энергичность.
- Рассеянность.
- Неуемная разговорчивость плюс ускорение темпа речи.
- Поток новых идей.
- Усиление либидо.
- Постоянное составление грандиозных планов, которые по большей части невозможно выполнить.
- Принятие ошибочных решений и высказывание неверных суждений.
- Чрезмерно высокая самооценка и вера в обладание сверхъестественными возможностями.
- Опасное для жизни и здоровья поведение.
- При переходе в психоз возможно развитие галлюцинаций. Интересно, что некоторые широко известные миру неудачные начинания в науке, бизнесе или искусстве имеют все признаки мании. Ведь люди верят в свои уникальные художественные способности или безошибочные бизнес-идеи.
Клиническая характеристика маниакального синдрома подразумевает деление его проявлений на два основных состояния:
1) Гипомания. Она представляет собой наиболее легкую форму проявлений, которая может и не переходить в болезнь. Гипомания дарит человеку только приятные впечатления, — он хорошо себя чувствует и работает удивительно продуктивно.
Идеи идут в голову непрерывным потоком, пропадает застенчивость, появляется интерес к вещам, которые раньше казались будничными. Человека переполняет эйфория, сила и ощущение всемогущества. Появляется желание соблазнять и поддаваться на соблазн.
Обратите внимание
2) Мания. Идей постепенно становится настолько много и они вращаются в голове так быстро, что за ними невозможно уследить и ясность сменяется замешательством.
Появляется забывчивость, страх, озлобленность, ощущение нахождения в какой-то ловушке.
Также выделяется маниакально параноидный синдром, при котором у пациента к основной картине заболевания прибавляются бредовые идеи преследования и отношения.
Лечение заболевания
Лечение маниакального синдрома проводится при помощи нейролептиков, — бензодиазепина или солей лития, которые способствуют купированию излишней активности, враждебности и раздражительности.
Параллельно назначаются стабилизаторы настроения.
Поскольку при выраженных проявлениях маниакального синдрома больные становятся непредсказуемыми и начинают очень рискованно себя вести, то возникает необходимость их госпитализации.
Видео: Пример маниакального синдрома
 МИР ЛОГИКИ
МИР ЛОГИКИ