Как распознать инсульт головного мозга: симптомы и первая помощь
Описание и особенности болезни
Каждая зона мозга несет ответственность за выполнение определенных и очень важных функций. При поражении этих зон человек утрачивает рефлексы, способности и перестает контролировать свое тело.
Если при мелких ишемических очагах близлежащие структуры берут на себя выполнение функций пораженных областей, то при значительном поражении такой вариант развития событий маловероятен, а порой и вовсе не возможен.
Обширный тип патологии развивается по причине ухудшения или полного прекращения снабжения питательными веществами части мозга, при этом отмечается кислородное голодания мозговых структур. Это приводит к ряду деструктивных процессов, восстановление после которых очень затруднительно.
Недуг может быть:
- Геморрагическим – неблагоприятный вариант, при котором положительный исход составляет не более 10%;
- Ишемическим – краткосрочное ухудшение проходимости сосудов, и при незамедлительном лечении патологическое состояние купируется;
- Стволовым – в этом случае поражается не весь мозг, а только его ствол — основание, однако, именно в нем локализуются центры дыхания, а также центры, от которых зависит работа сердца.
Обширный тип инсульта – это общий термин массовых поражений сосудов головного мозга, признаки его резко выражены и проявляются в следующем:
- общемозговые симптомы;
- угнетенное сознание;
- клиника очагового расстройства;
- отек мозга;
- нарушения сознания – полушарные повреждения – расстройство речевой функции, утрата сознания, отсутствие адекватной оценки самочувствия;
- нарушение управлением систем;
- нарушения ЦНС;
- парезы.
Что касается наблюдения со стороны, обширный инсульт можно определить по следующей клинической картине:
- громкое дыхание с хрипами;
- усиленная пульсация сосудов;
- смещение глазных яблок;
- рвота;
- паралич конечностей;
- непроизвольные двигательные реакции здоровых конечностей.
Диагностика инсульта
- Компьютерная томография (КТ). Проводят с помощью аппарата, в котором получают чёткое трёхмерное изображение головного мозга. КТ назначают сразу после подозрения на инсульт. Этот метод позволяет определить – есть ли в головном мозге кровотечения, и каков объём поражения.
- Доплер. Исследованию подвергают каротидные артерии. Метод заключается в ультразвуковом исследовании сонных артерий – это главные магистрали крови. По ним кровь поступает в мозг. Благодаря доплеру удаётся оценить состояние артерий – есть ли в них атеросклеротические бляшки.
- Магнитно-резонансная томография (МРТ). С помощью этого аппарата, использующего магнитное поле, получается чёткое и детальное 3-х мерное изображение мозга. Исследование может заменить КТ или дополнить его. МРТ даёт возможность заглянуть в ткани головного мозга – оценить произошедшие изменения и объёмы поражения, вызванные инсультом.
- Магнитно-резонансная ангиография. Повторяет МРТ. Отличие – исследование сосредотачивается на сосудах головного мозга. Можно определить – есть ли тромб, где он находится. Также получают данные о движении крови в поражённых сосудах.
- Транскраниальное доплер исследование. В результате ультразвукового исследования сосудов, получают сведения о движении крови в них, а также о поражении их бляшками – если они имеются.
- Церебральная ангиография. Проверка сосудов головного мозга путём введения контрастного состава. Используется рентген для получения снимков. Метод позволяет узнать – где находятся тромбы, аневризмы, сосудистые дефекты. По уровню сложности и информативности, это исследование превосходит МРТ и КТ.
- Эхокардиограмма сердца (Эхо-КГ). Благодаря ультразвуковому исследованию определяют нарушения в работе сердца, есть ли дефекты клапанов. Из-за последних в сосудах появляются сгустки крови и тромбы.
- Коагулограмма. Исследуют кровь, определяя скорость загустения. Позволяет определить нарушения, которые могут спровоцировать кровотечение или тромбоз. С помощью этого анализа контролируют дозировку препарата, разжижающего кровь.
- Электрокардиограмма (ЭКГ) – одно из самых простых, но информативных исследований сердца. С его помощью определяют – есть ли нарушения в ритме сердца.
- Электроэнцефалограмма (ЭЭГ) – исследует активность головного мозга. Во время исследования измеряют электрическую активность головного мозга посредством электродов, прикрепляемых к голове.
- Липиды крови. Определяет уровень холестерола и липидов, из-за которых может случиться инсульт.
- Глюкозу крови. Отклонения от нормы в любую из сторон способно спровоцировать симптомы, аналогичные инсульту.
Последствия
Вне зависимости от страны проживания инвалидизация после ишемического инсульта происходит достаточно часто. При этом сложно говорить о последствиях патологии сразу после ее развития. Обычно врачи смотрят на месячную динамику.
За это время становится понятно, с какой степенью инвалидности столкнулся пациент, и какую тактику лечения нужно выбрать. Бывает и так, что через месяц после инсульта наступает смертельный исход. Возможность вылечить человека и восстановить утраченные функции во многом будет зависеть от продолжительности ишемии и пораженных мозговых структур и отделов:
- Полностью восстанавливаются утраченные функции обычно только у 8-12% больных. Рассчитывать на абсолютное выздоровление могут только те пациенты, у которых наблюдалась непродолжительная инактивация мозговых структур, которая не привела к повреждению важных отделов и гибели множества клеток.
- Компенсация функций. Наблюдается в случае перепрограммирования системы взаимной связи между нервными клетками.
- Адаптация. В этом случае человеку необходимо приспосабливаться к возникшим двигательным и прочим дефектам.
Последствия, которые возникли у мужчин или женщин после ишемического или геморрагического инсульта, принято классифицировать отдельно. Можно выделить несколько категорий, которыми пользуются врачи:
- Очаговые последствия. Развиваются из-за возникшего дефицита кислорода только в тех мозговых структурах, в которых проявилось поражение.
- Общемозговые. Обычная реакция мозга человека (как правило, сопровождается развитием воспалительного процесса, отека).
- Менингеальные. Точно такие же проявления, как и при менингите (та же самая симптоматика, когда в патологический процесс вовлекается оболочка мозга).
- Экстрацеребральные расстройства (при подобных последствиях наблюдается развитие патологических нарушений в других органах человеческого организма). В частности, может развиваться мерцательная аритмия, проблемы с пищеварением и желудочно-кишечным трактом, печенью, почками, поджелудочной железой.
Чаще всего при обычном ишемическом инсульте проявляются исключительно очаговые признаки патологии, распознать которые врачи могут достаточно быстро. Симптоматика и нарушения, связанные с развитием ишемии, в любом случае будут преобладать над иными симптомами. В некоторых случаях симптомы менингита и общемозговые нарушения развиваются изолированно, отдельно от ишемии.
Последствия инсульта также принято классифицировать в соответствии со стадией развития заболевания:
- Ранние (наблюдаются в первые дни после инсульта и до третьей недели после него).
- Поздние (развиваются в первые 5-6 месяцев после инсульта, в период восстановления и реабилитации).
- Остаточные явления (наблюдаются у людей в течение 2-3 лет после перенесенного обширного инфаркта мозга).
Лечение пациента после приступа должно проходить в реанимации (особенно, если человек потерял сознание), где могут остановить патологический процесс (в первые дни после его развития), в условиях неврологического стационара (первые 1-1,5 месяца), в реабилитационном центре. В домашних условиях, после всех проведенных лечебных мероприятий, также необходимо соблюдать все рекомендации врача, осуществлять профилактику повторного инсульта, следить за рационом питания и диетой.
Врачами может быть назначен прием различных препаратов (например, часто прописывается Мексидол), пить которые нужно обязательно для достижения положительного терапевтического эффекта. Нежелание принимать назначенные лекарства чревато увеличением вероятности развития повторного инсульта.
Профилактика инсульта: памятка
 Лицам, подверженным риску возникновения инсульта, необходимо предпринимать меры по профилактике этого опасного для жизни заболевания. Для этого им необходимо откорректировать образ жизни и в повседневных заботах соблюдать следующие несложные правила и рекомендации:
Лицам, подверженным риску возникновения инсульта, необходимо предпринимать меры по профилактике этого опасного для жизни заболевания. Для этого им необходимо откорректировать образ жизни и в повседневных заботах соблюдать следующие несложные правила и рекомендации:
- сбалансировать эмоциональное состояние, избегая стрессовых ситуаций и предупреждая тем самым повышение артериального давления;
- пересмотреть рацион – дополнить его продуктами, богатыми микроэлементами и витаминами, исключить или ограничить в повседневном меню жареные, соленые, острые и маринованные блюда;
- нормализовать сон: оптимальное время для засыпания – не позже 22:00, время ночного отдыха – не менее 8-ми часов;
- в дневные часы чередовать физическую и умственную нагрузку с отдыхом, равномерно распределяя на это время;
- отказаться от привычек, пагубно воздействующих на организм – курения, спиртных напитков, наркотических веществ;
- заниматься лечебной гимнастикой, при этом комплекс упражнений лучше подбирать с лечащим доктором с учетом имеющихся в анамнезе хронических заболеваний;
- в дни отдыха заниматься активными видами спорта – ездой на велосипеде, пешими прогулками, плаваньем в бассейне, играми в теннис, бадминтон, волейбол, любительский футбол;
- следить за собственным весом, не допуская его превышения и появления ожирения;
- контролировать кровяное давление в динамике, особенно если некоторые факторы могут спровоцировать его повышение;
- контролировать сахар в крови, если у человека выявлены нарушения обменной и эндокринной систем;
- регулярно отслеживать показатель холестерина в крови, сдавая анализы в лаборатории;
- периодически проходить обследование у невролога для оценки состояния сосудов мозга и своевременного выявления патологических процессов.
Описанные мероприятия помогут не только снизить вероятность возникновения инсульта. Они также значительно улучшат общее самочувствие и настроение, придадут дополнительных сил для выполнения повседневных дел.
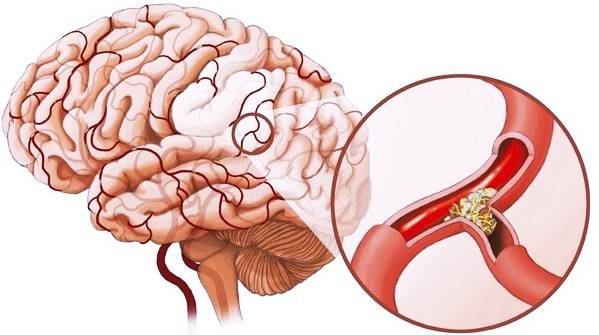
Инсульт головного мозга – острое нарушение обращения крови. Оно незамедлительно вызывает отмирание либо частичное повреждение нервных клеток. Механизм развития такой патологии заключается в блокировании кровотока оторвавшимся тромбом либо разрыве такого образования.
После того, как в головном мозгу происходит такое нарушение, организм теряет определенные функции. Степень этой потери зависит от количества поврежденных нервных клеток. Из-за инсульта может возникнуть потеря речи, паралич, хромота и многое другое.
В группе повышенного риска возникновения такого нарушения находятся:
- Мужчины старше 50 лет;
- Женщины, которые принимают противозачаточные с высоким содержанием эстрогена;
- Люди с повышенным артериальным давлением;
- Страдающие от избыточной массы тела;
- Больные сахарным диабетом или тромбоцитозом;
- Курящие и выпивающие;
- Пациенты с атеросклерозом;
- Люди, родственники которых сталкивались с инсультом.
Прогноз при повторном инсульте
При повторном инсульте прогноз практически всегда будет не самым утешительным. Речевые, двигательные функции, интеллектуальные способности, если ишемический инсульт повторяется, утрачиваются или нарушаются пожизненно. Многие пациенты, у которых наблюдается 2-3 инсульта подряд (если они выживают), сталкиваются с необратимыми изменениями, локализованными в коре головного мозга.
Повторный инсульт в 90% случаев приведет к тому, что человек станет инвалидом. Также велика вероятность, что он просто впадет в коматозное состояние, из которого многие больные попросту не выходят.

При этом есть определенные шансы на то, что человек сможет нормально жить. Более-менее благоприятный прогноз дается при наличии несущественных нарушений в мозговых структурах, позитивной перспективе восстановления утраченных функций, полноценном прохождении всех необходимых реабилитационных мероприятий. Реабилитация для инсультных больных может базироваться на традиционных, народных, авторских, инновационных методиках (в зависимости от клиники и реабилитационного центра).
Первая помощь пострадавшему
При обширном инсульте нужно срочно вызывать скорую помощь. Но до ее приезда нельзя терять время. Первая помощь больному предусматривает такие действия:
- Сначала человека следует уложить в горизонтальное положение, при этом голова и верхняя часть туловища должна находиться несколько выше общего уровня тела (ее нужно поднять на 20-30 см). Это позволит замедлить развитие отека мозга.
- Обеспечить максимальный приток свежего воздуха. Для этого нужно снять с пациента все стесняющие предметы одежды, ремни, галстук. Окна в помещении, где он находится, должны быть открыты (надо следить, чтобы не было сквозняка).

Дыхательные пути следует освободить от слизи и рвотных масс
Важно следить, чтобы у человека не западал язык, так как он может перекрыть дыхательные пути. Обязательно следует повернуть голову набок, а съемные протезы снять.
Если пациент не может самостоятельно дышать, нужно проводить реанимационные действия до момента приезда скорой помощи.
О правильном алгоритме проведения сердечно-легочной реанимации:
- Нельзя давать человеку еду, медикаментозные препараты или воду — это только навредит.
- Если у пострадавшего парализованы конечности, то их надо растирать.
Диагностика обширного инсульта предусматривает проведение МРТ или КТ головного мозга. Эти исследования позволят определить степень тяжести болезни, размер пораженных участков, их локализацию.
Лечение
Лечение обширного инсульта должно начинаться еще до приезда скорой помощи. Люди, не имеющие медицинского образования, не могут оказать профессиональную помощь больному, однако они способны облегчить его состояние и замедлить прогрессирование патологии. На доврачебном этапе необходимо следовать алгоритму:
- Приподнять голову человека, подложить под плечи свернутую одежду, одеяло. Нельзя помещать валик только под шею, так как необходимо приподнять и грудную клетку для улучшения кровотока мозга.
- Произвести разворот головы пострадавшего в правую сторону для предотвращения аспирации рвотных масс в легкие. Около рта необходимо поместить тазик, пакет или другие емкости для сбора рвоты.
- Расстегнуть воротник, снять одежду, стесняющую грудную клетку и затрудняющую дыхание. Если инсульт у больного случился в помещении, необходимо открыть окна и двери, обеспечить максимальное проветривание комнаты.
- При наличии тонометра измерить артериальное давление пациента. Если оно повышено, то можно поместить ноги человека в тазик с горячей водой.
- При отсутствии дыхания или сердцебиения необходимо в срочном порядке спасать пациента и начать сердечно-легочную реанимацию. Нельзя дожидаться скорой, нужно тщательно провести непрямой массаж сердца и искусственное дыхание. На каждые 15-20 нажатий необходимо делать 2 вдоха. Реанимацию нужно продолжать в течение 30 минут даже при отсутствии эффекта.

Врачебная помощь
Терапия при обширном инсульте включает:
- Снижение артериального давления (введение гипотензивных средств);
- Оксигенотерапию (подачу кислорода через маску или перевод пациента на искусственную вентиляцию легких);
- Устранение отека мозга (назначение диуретиков);
- Нормализация сердечной деятельности (кардиотоники).
Важным компонентом экстренного лечения является коррекция нарушений свертывания крови. Если у пациента возник ишемический инсульт, вызванный тромбозом, назначается тромболитическая терапия и препараты из группы антиагрегантов. В случае геморрагического поражения мозга проводится обратное лечение – используются кровоостанавливающие средства.
В некоторых случаях консервативная терапия заболевания оказывается неэффективной. Таким пострадавшим проводится операция в нейрохирургическом отделении.
Восстановительный период
После перенесенного инсульта важно своевременно начать реабилитацию пациента для того, чтобы снизить вероятность возникновения отдаленных последствий. В восстановительную терапию входят:
- Санитарная обработка больных, профилактика пролежней;
- Рациональное питание, назначение витаминов группы B для стимуляции нервной системы;
- Адекватный контроль давления при гипертонической болезни, коррекция гипотензивной терапии;
- Ранняя активизация пострадавших, обучение элементарных навыкам ухода за собой (при их утрате на фоне заболевания);
- Лечебная физкультура;
- Массаж;
- Социальная адаптация, при необходимости – психотерапевтическая поддержка;
- Дыхательная гимнастика;
- Восстановление речевых навыков (занятия у дефектолога или логопеда);
Пациентам назначаются лекарственные средства, улучшающие мозговое кровообращение (пикамилон, кавинтон). Проводится терапия ноотропами, способствующими восстановлению памяти и внимания. Комплексная реабилитация после обширного инсульта – залог восстановления когнитивных функций человека. После нормализации основных навыков показано санаторно-курортное лечение.

Прогноз для жизни при ишемическом инсульте
Прогноз исхода ишемического инсульта в пожилом возрасте зависит от степени поражения мозга и от своевременности и систематичности лечебных мероприятий. Чем раньше была оказана квалифицированная медицинская помощь и правильная двигательная реабилитация, тем более благоприятен будет исход заболевания.
Временной фактор играет огромную роль, от него зависят шансы на выздоровление. В первые 30 дней умирает около 15—25 % больных. Смертность выше при атеротромботическом и кардиоэмболическом инсультах и составляет только 2 % при лакунарном. Тяжесть и прогрессирование инсульта часто оценивают, используя стандартизированные измерители, например шкалу инсульта Национального Института Здоровья (NIH).
Причина смерти в половине случаев — отёк мозга и вызванная им дислокация структур мозга, в остальных случаях — пневмония, сердечные заболевания, эмболия легочной артерии, почечная недостаточность или септицемия. Значительная часть (40 %) летальных исходов возникает в первые 2 сут заболевания и связана с обширными размерами инфаркта и отёком мозга.
Из оставшихся в живых около 60—70 % больных имеют инвалидизирующие неврологические расстройства к концу месяца. Через 6 мес после инсульта инвалидизирующие неврологические расстройства остаются у 40 % выживших больных, к концу года — у 30 %. Чем более значителен неврологический дефицит к концу 1-го месяца заболевания, тем менее вероятно полное восстановление.
Восстановление двигательных функций наиболее существенно в первые 3 месяца после инсульта, при этом функция ноги часто восстанавливается лучше, чем функция руки. Полное отсутствие движений руки к концу 1-го месяца заболевания — плохой прогностический признак. Спустя год после инсульта дальнейшее восстановление неврологических функций маловероятно. У больных с лакунарным инсультом отмечается лучшее восстановление, чем при других типах ишемического инсульта.
К плохим прогностическим признакам выживаемости в первые 5 лет после инсульта относят пожилой возраст больного, перенесённый инфаркт миокарда, мерцательную аритмию, предшествующую инсульту застойную сердечную недостаточность. Повторный ишемический инсульт возникает примерно у 30 % больных в период 5 лет после первого инсульта.
Как лечить
Терапия ишемического инсульта правой стороны мозга начинается только после того, как будет подтвержден диагноз. План действий врач составляет по результатам обследования.
Методы распознавания
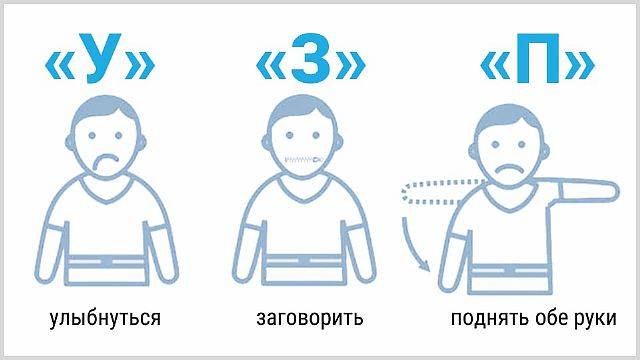
Диагностика правостороннего ишемического инсульта довольно проста. Нужно попросить человека выполнить 3 действия: улыбнуться, одновременно поднять обе руки, назвать свое имя.
Полноценная улыбка у человека не получится, поскольку уголок губ будет опущен вниз. Одна рука будет слабее другой, вследствие чего он не сможет поднять их обе вверх. Произнести даже несложное имя он не в состоянии.
Если есть затруднения хотя бы с 2 действием, необходимо сразу обращаться в скорую помощь. У врача есть чуть более 4 часов для того, чтобы спасти пострадавшего.
Терапевтическое лечение
Лечение нужно начинать сразу после того, как был диагностирован инсульт. Обычно оно комплексное и включает в себя несколько мероприятий.
Тромболитическая терапия. Проводится после компьютерной томографии в реанимационном отделении. Предполагает использование препаратов для разжижения крови и устранения тромбов.
Борьба с повышенным артериальным давлением. Особенно серьезно к этому вопросу следует отнестись в случае с пациентами преклонного возраста.
Нормализация сердечного ритма.
Прием статинов, препаратов для уменьшения количества холестерина в крови.

Применение нейропротекторов и ноотропов. Эти препараты назначаются после того, как закончится острый период заболевания. Она помогают восстановить нормальный обмен веществ в головном мозге, улучшают кровообращение и способствуют насыщению клеток и тканей кислородом и другими полезными веществами.
Контроль количества сахара в крови. Этот этап лечения касается тех, кто уже давно страдает от сахарного диабета.
Поддержка жизненно важных функций, в частности, дыхания, работы сердца и сосудов.
Нормализация температуры тела. Повышенная температура сильно усложняет процесс восстановления.
Профилактические мероприятия, предупреждающие осложнения, например, воспаления легких, пролежней и тромбоза вен).
Избавление от сопутствующих симптомов. Сюда относятся учащенное сердцебиение, аритмия, судороги, рвота.
Также нужно проводить профилактику отека мозга, а, если он уже развился, лечить его.
Реабилитация

Как сказано выше, при ишемическом инсульте правого полушария головного мозга пациент теряет возможность двигаться, внятно разговаривать, концентрировать внимание и даже общаться. Ввиду этого реабилитация направлена на восстановление этих функций
Есть несколько рекомендаций относительно восстановительного периода:
Больному нужно обеспечить покой, как физический, так и эмоциональный.
Важно скорректировать рацион питания, исключив из меню продукты, в составе которых есть липопротеиды. Это фастфуд, полуфабрикаты, жирные и жареные блюда.
Пройти курс лечебно-восстановительного массажа.
Восстановиться после паралича поможет лечебная физкультура.
Ни в коем случае не позволять больному курить или употреблять спиртные напитки.
По возможности снизить все виды нагрузок.
Не забывать о лечении имеющихся хронических заболеваний.
Записать на прием к физиотерапевту, психологу и неврологу.. Длительность восстановления отличается в зависимости от состояния пациента
На него влияет то, насколько поврежден головной мозг. В некоторых случаях реабилитация занимает всего пару недель, в других же затягивается на полгода
Длительность восстановления отличается в зависимости от состояния пациента. На него влияет то, насколько поврежден головной мозг. В некоторых случаях реабилитация занимает всего пару недель, в других же затягивается на полгода.
Профилактика
Основа профилактики – здоровый образ жизни. Он предполагает отказ от алкоголя и курения, правильное питание и умеренные физические нагрузки. Также нужно контролировать артериальное давление. При его устойчивом повышении рекомендуется пройти обследование и курс лечения.
Причины инсульта и факторы риска
- Тромбы в кровеносной системе.
- Наличие холестериновых бляшек.
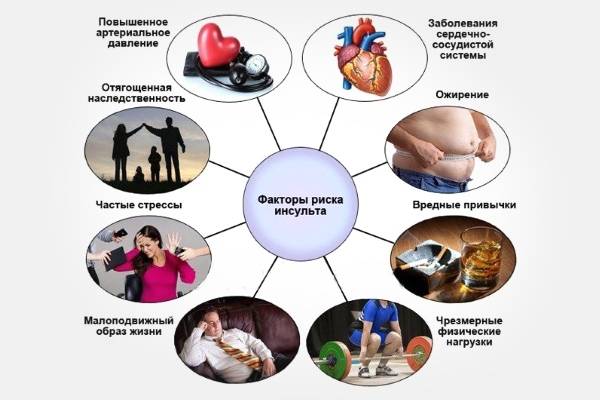
- Заболевания сердца. Чаще всего, к инсульту приводит аритмия. Сосудистая катастрофа может произойти из-за трепетания и мерцания предсердий, из-за дефектов и расширения клапанов сердца. Образующиеся сгустки крови или тромб, попав в сосуды головного мозга, могут закупорить их.
- Артериальная гипертония. Сосудам головного мозга удаётся долгое время выдерживать повышенное давление, но при постоянной нагрузке и скачках АД, сосуд теряют свою эластичность, что приводит к разрывам.
- Атеросклероз. Повышенное содержание холестерина в крови. В организме человека содержится вещество – холестерол. Это жироподобный и воскообразный компонент нужен для нормальной работы организма. Если холестерола много, он скапливается на стенках сосуда – это атеросклертические бляшки, сужающие просвет. Из-за суженного просвета ухудшается поступление крови – растёт вероятность закупорки сосудов.
- Сахарный диабет. Заболевание негативно отражается на стенках сосудов. Из-за хрупкости и ломкости сосудов может произойти инсульт. В местах повреждений сосудов также могут формироваться тромбы. Риск повышается, если к диабету присоединятся артериальная гипертония.
- Аневризма сосудов головного мозга. Аневризма заключается в выпячивании стенок сосуда. Размером аневризма может достигать 2 см. Они бывают врождённые или приобретённые. Появление их может спровоцировать травма, атеросклероз, инфекция. Аневризма имеет тонкие стенки, которые неспособны выдерживать большие нагрузки, и при повышении давления может произойти её разрыв, а далее – геморрагический инсульт.
- Переедание и ожирение. Лишний вес и потребление большого количества калорийной пищи ведёт к повышению холестерола в крови. В результате появляются жировые бляшки и, как следствие, их закупорка.
- Курение, употребление алкоголя и наркотических веществ. Наблюдается разрушительное влияние на сосуды. Также эти негативные факторы повышают давление.
- Продолжительный приём противозачаточных гормональных препаратов. Из-за гормонов в крови образуются тромбы – они могут, попав в сосуд головного мозга, закупорить их. Чаще других, это случается с курящими женщинами после 35 лет.
- Нарушена свертываемость крови. Из-за разных факторов кровь становится «гуще» или наоборот более «жидкая». В первом случае могут образовываться тромбы, во втором – есть риск кровотечений.
- Резкая смена горизонтального положения на вертикальное. Если человек лежал, а потом резко встал или сел – возникает критическая нагрузка.
- Большое количество еды.
- Приём горячей ванны.
- Жара на улице.
- Высокие нагрузки – физические и психические.
Самая частая причина инсульта, согласно медицинской статистике — высокое давление. В 7 случаях из 10, инсульт случается у людей с гипертонией (давление больше 140/90) и проблемами сердца. Чтобы случился инсульт, достаточно мерцательной аритмии.
Симптомы транзиторных ишемических атак ТИА
Часто они предшествуют ишемическому инсульту, а иногда ТИА является продолжением инсульта. Симптомы ТИА подобны очаговым симптомам малого инсульта.
Главные отличия ТИА от инсультов выявляют при КТ/МРТ исследовании, клиническими методами:
- Отсутствует (не визуализируется) очаг инфаркта мозговой ткани;
- Продолжительность неврологических очаговых симптомов не более 24 часов.
Симптомы ТИА подтверждаются лабораторными, инструментальными исследованиями.
- Кровь с целью определения её реологических свойств;
- Электрокардиограммой (ЭКГ);
- УЗИ – доплерографией сосудов головы и шеи;
- Эхокардиографией (ЭхоКГ) сердца – выявление реологических свойств крови в сердце и окружающих тканях.
 МИР ЛОГИКИ
МИР ЛОГИКИ