Факторы риска, первичная и вторичная профилактика острых нарушений мозгового кровообращения
От болезни быстрым шагом
Физическая активность – лучшее, а порой и единственное средство избежать инсульта, считают американские ученые. Упражнения помогают сбросить вес, а также снизить содержание холестерина в крови и артериальное давление, что является отличной профилактикой инсульта.
На протяжении 8 лет ученые наблюдали за здоровьем более 72 тысяч американских медсестер из 11 штатов. За это время у подопечных произошло 407 инсультов – не так уж много, причем более половины из них были ишемическими (вызванные недостаточным снабжением тканей головного мозга кислородом). Инсульты настигали тех, кто пренебрегал физической активностью. У тех же, кто регулярно занимался бегом, риск развития недуга снижался на 24-34% – почти на треть!
Сколько времени нужно посвящать тренировкам, чтобы свести риск инсульта к минимуму? Оказывается, не так уж много. Всего 30-40 минут прогулки в энергичном темпе ежедневно!
Описание патологии
Что такое инсульт? Многие из нас не раз слышали это название, но каждый человек уверен, что его это заболевание обойдет стороной. Кто-то думает, что он слишком молод, другие уверены, что это удел хронически больных людей, а третьи и вовсе считают, что это заболевание может появиться лишь у тех, у кого есть наследственная предрасположенность.
Читать также: Реабилитация после инсульта ижевск
Сегодня врачи утверждают, что да действительно патология чаще всего поражает пожилых людей и наследственность тоже играет свою роль, а также хронические заболевания могут стать причиной развития инсульта. Однако также специалисты утверждают, что никто не застрахован от этого опасного заболевания. Все чаще инсульт настигает молодых и на первый взгляд вполне здоровых людей. В чем же причина и чем опасен инсульт?
Причина инсульта головного мозга кроется в различных заболеваниях сосудов. Именно сосуды питают мозг кислородом. Их сеть распространена по всему телу, и они должны быть крепкими, эластичными и чистыми. Если происходит сужение просвета сосуда, по разным причинам, начинается давление на стенку, и она может не выдержать и лопнуть. Так происходит кровоизлияние в мозг. Его последствия чаще всего тяжелы и нарушают важные функции организма.
Другой разновидностью инсульта является некроз клеток головного мозга при закупорке сосудов головного мозга от кислородного голодания.
Наиболее опасен инсульт с кровоизлиянием. При кровоизлиянии образуется гематома, и именно она становится причиной смерти и инвалидности человека. Гематома растет и сдавливает нервные окончания, которые сосредоточены в головном мозге. Мозг перестает нормально функционировать. Человек может потерять речь, двигательную активность, способность самостоятельно дышать. Такие же последствия могут развиваться и при некрозе клеток мозга, однако ишемический инсульт (при котором сосуд не разрывается, а только закупоривается) считается наиболее благоприятным в плане прогнозов и реабилитации для пациента.
Факторы риска инсульта, на которые вы не можете повлиять
Существуют некоторые факторы риска, с которыми ничего нельзя сделать
Но о них важно знать:
- Возраст. Чаще всего инсульты у людей случаются после 65 лет. Но это не значит, что «мозговой удар» не может произойти в более раннем возрасте. Это может случиться даже с младенцем.
- Наследственность. Если у ваших близких родственников (родители, бабушки, дедушки) были инсульты, особенно до 65 лет, ваши риски также повышены. Известны некоторые генетические расстройства, при которых нарушается кровоток в мозге.
- Пол. У женщин инсульты бывают чаще. С одной стороны, это связано с более высокой продолжительностью жизни по сравнению с мужчинами. В то же время, развитию инсульта способствуют такие «женские» факторы риска, как беременность, гестационный сахарный диабет, прием оральных контрацептивов (особенно в сочетании с курением), заместительная гормональная терапия в постменопаузе.
- Личный анамнез. Если человек уже переносил инсульт или инфаркт, его риски выше. После перенесенной транзиторной ишемической атаки риск «настоящего» инсульта повышается примерно в 10 раз.
До приезда скорой
>> Уложите больного на высокие подушки, подсунув их под плечи, лопатки, голову, чтобы она была приподнята над уровнем постели примерно на 30°.
>> Откройте форточку или окно, обеспечив приток свежего воздуха. Расстегните воротничок рубашки, тугой ремень или пояс, снимите стесняющую одежду.
>> Измерьте артериальное давление. Если оно повышено, дайте препарат, который больной обычно принимает. Если лекарств под рукой нет, опустите ноги больного в таз с умеренно горячей водой.
>> При первых признаках рвоты поверните голову больного набок и подложите под нижнюю челюсть лоток – рвотные массы не должны попасть в дыхательные пути. Если все же это произошло – попытайтесь как можно тщательнее очистить от них полость рта, чтобы пострадавший мог свободно дышать.
Взаимосвязь инсульта и гипертонии
Заболевания сердца и сосудов, проблемы артериального давления провоцируют инфаркт головного мозга. При инсульте в острой форме происходит нарушение мозгового кровообращения, вызывающее повреждение функций центральной нервной системы (ЦНС). Пациенты, болеющие гипертонией, находятся в зоне риска. Это связано с состоянием сосудов при высоком давлении:
- Бляшки при атеросклерозе закупоривают крупные артерии.
- Стенки капилляров мозга ослабевают, раздуваются и лопаются.
- Теряется эластичность сосудов.
- Уменьшается их тонус.
- Возникает ломкость, хрупкость стенок.
Резкий скачок давления на величину от 25 до 100 миллиметров ртутного столба (мм рт. ст.) повышает нагрузку на сосуды гипертоника. Это может привести к их изнашиванию, образованию разрывов, провоцирующих развитие геморрагического вида инсульта. При этом возникают:
- изменения проницаемости стенок, которые начинают истончаться;
- кровоизлияния;
- гематомы;
- дистрофические изменения на его отдельных участках;
- эритроцитарная инфильтрация мозговой ткани – мелкоочаговые кровоизлияния.
Не меньшую опасность представляет закупорка сосудов головного мозга, приводящая к ишемической форме инсульта. Атеросклероз, сопутствующий гипертонии, вызывает:
- спазмы;
- отрывы холестериновых бляшек;
- перекрытие кровотока;
- тромбоз мозговых артерий;
- расстройство циркуляции крови;
- разрывы сосудистых стенок;
- кислородное голодание;
- отмирание клеток;
- некроз пораженных тканей.
Повышенное давление как причина ишемического инсульта
Гипертония требует внимания, коррекции лекарствами. Запущенная болезнь приводит к кризу, переходящему в инсульт. Нарушение кровообращения может произойти в считанные минуты, требует оказания срочной помощи. Ишемическая форма патологии имеет свой механизм развития. Происходит закупорка кровеносных сосудов, питающих мозг, атеросклеротическими бляшками или тромбами. Нарушается снабжение клеток кислородом, происходит их гибель. Провоцирующими факторами являются:
- инфекции, протекающие в острой форме;
- физические нагрузки;
- психологические проблемы, стрессы.
В зоне риска по развитию ишемического инсульта находятся пожилые люди. Эту форму отличает медленное прогрессирование. Не исключено образование быстро проходящих транзиторных ишемических атак – микроинсультов. Основные симптомы могут накапливаться постепенно, появляются:
- головокружение;
- слабость;
- бледность;
- головная боль;
- тяжесть в руке и ноге, чаще с одной стороны;
- качание при ходьбе;
- онемение конечностей;
- при поражении правой стороны – расстройство зрения, глотания, проблемы речи;
- обмороки;
- боли в сердце.
Ишемический инсульт различают по видам. Тромботический, при котором бляшка, тромб появляются в артерии, питающей мозг, в области сосуда, пораженного атеросклерозом. Эмболический вид отличает образование сгустка в артериях, расположенных около сердца. С током крови он перемещается к более узким сосудам, где и застревает, вызывая проблемы кровообращения. Главные причины патологии:
- артериальная, кардиогенная эмболия;
- атеротромботические, атеросклеротические стенозы;
- ангиоспастическое состояние;
- рубцы, воспаления сосудов;
- вазомоторные расстройства артерий.
Влияние гипертонии на возникновение геморрагического инсульта
Если артериальное давление (АД) превышает значения 180/100 мм рт. ст., происходит повреждение стенок сосудов. Патогенез геморрагического инсульта имеет особенности. В результате приступа гипертонии возникает кровоизлияние, повреждающее ткани мозга. Высокое давление провоцирует развитие аневризмы с местным расширением сосудов, которое однажды прорывается. Для геморрагической формы патологии характерны:
- быстрота процессов;
- резкая головная боль;
- гиперемия – покраснение лица;
- проблемы с речью;
- головокружение.
Геморрагическая форма опасна быстрым развитием, приводящим к летальному исходу. Не исключено появление таких симптомов патологии:
- повышение температуры;
- тахикардия;
- кровотечение из носа;
- ригидность затылочной части;
- пульсация шейных сосудов;
- потливость;
- рвота;
- хриплое, громкое дыхание;
- редкий пульс;
- потеря сознания, переходящая в кому;
- асимметричность, перекос лица;
- отклонение глазных яблок в пораженную сторону.
Провоцирующими факторами становятся стрессы, сильные эмоции, физические перегрузки. Различают кровоизлияния, возникающие при геморрагическом инсульте:
- Внутримозговое, при котором кровь попадает в ткани, клетки мозга перестают функционировать.
- Субарахноидальное – возникает в результате разрыва аневризмы. Кровь проникает между поверхностью мозга и черепом.
Депрессия после инсульта.
Депрессия— еще одно последствие инсульта, способное перечеркнуть любые усилия врача и близких людей по восстановлению утраченных функций. По некоторым данным, до 80% перенесших инсульт, страдают депрессией в той или иной степени выраженности. Это довольно серьезное последствие, которое можно и нужно лечить.
Кроме настроя на восстановление, дополнительным не менее важным «бонусом» устранения депрессии будет противоболевой эффект. Давно доказано, что депрессия может усиливать боли у человека, а при инсульте боли — не редкое явление. Назначение антидепрессантов может помочь в решении этой проблемы.
Крайне важно назначение «правильного» антидепрессанта, так как некоторые из них могут вызывать «тормозящий эффект», который в отдельных случаях так же может снизить стремление человека к выполнению рекомендаций врача и активизации для лучшей реабилитации. Инсульт, последствия которого остались после курса лечения в больнице- явление частое
Таким людям необходим курс полноценной реабилитации, который, зачастую, начинается уже в больнице. Сам курс реабилитации назначается индивидуально, в зависимости от выраженности и стойкости последствий, а также от времени, которое прошло с момента инсульта и общего состояния пациента
Инсульт, последствия которого остались после курса лечения в больнице- явление частое. Таким людям необходим курс полноценной реабилитации, который, зачастую, начинается уже в больнице. Сам курс реабилитации назначается индивидуально, в зависимости от выраженности и стойкости последствий, а также от времени, которое прошло с момента инсульта и общего состояния пациента.
О том, как проходит этот процесс восстановления читайте подробнее в статье реабилитация после инсульта.
Читайте о примере такого реабилитационного центра в статье реабилитационный центр после инсульта.
https://vashflebolog.com/insult/insult-posledstviya.html
https://krov.expert/zabolevaniya/insult-posledstviya.html
Основные причины инсульта
Прежде, чем говорить о причинах возникновения, нужно четко представлять себе, что это за болезнь.
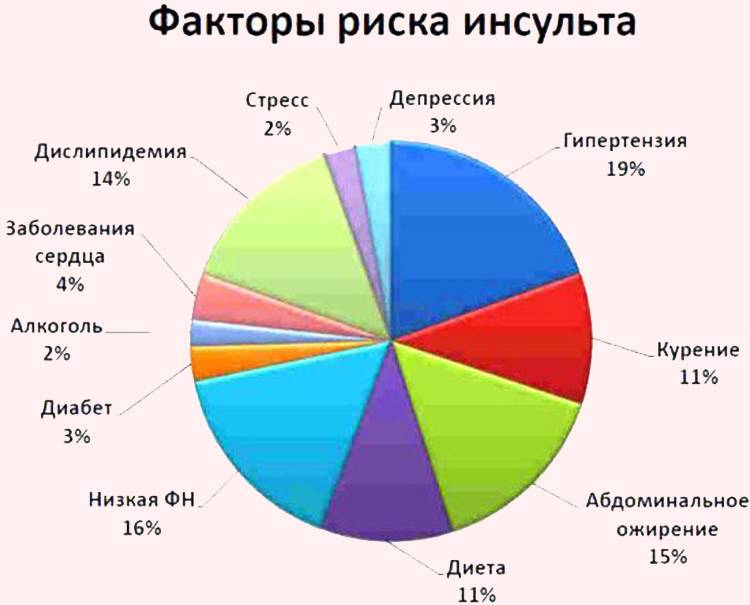
Факторы риска инсульта
Под инсультом понимают острое нарушение мозгового кровоснабжения. В результате происходит повреждение нервных клеток и быстрое их отмирание. Это ведет к утрате организмом функций, находившихся под контролем пораженного участка мозга.
Болезнь бывает двух типов:
- Более частый ишемический инсульт (называемый также инфарктом мозга) – это когда тромб или бляшка закупоривают кровеносные сосуды. Нервным клеткам без доступа кислорода и питательных веществ грозит гибель.
- Геморрагический инсульт (внутримозговая гематома) случается из-за разрыва мозгового кровеносного сосуда, ведущего к кровоизлиянию в головной мозг.
Приступ возникает, когда нарушается нормальное поступление крови в каком-то участке головного мозга.
Причинами ишемического и геморрагического вида служат разные факторы.
Причины ишемического инсульта
 Этот тип возникает по причине:
Этот тип возникает по причине:
- атеросклероза сосудов;
- тромбоэмболии;
- спазмов сосудов головного мозга.
Атеросклероз опасен тем, что на стенках питающих головной мозг сосудов постепенно образуются холестериновые бляшки.
Сосуды сужаются, нарушая процесс питания мозга.
Разрастание атеросклеротических бляшек может привести к закупорке сосуда.
При тромбоэмболии сгусток крови в виде тромба образуется на одном из участков сонной артерии, блокируя ее.
Тромб (или эмбол) может сформироваться в другой части организма, оторваться и, двигаясь с кровотоком, закупорить сосуд.
Также питательные вещества перестают поступать в мозг по причине длительных спазмов сосудов. Они вызваны чаще всего гипертонией.
Причины геморрагического инсульта
 Разрыв мозговой артерии и кровоизлияние в мозг происходят из-за:
Разрыв мозговой артерии и кровоизлияние в мозг происходят из-за:
- гипертонической болезни;
- аневризмы сосудов;
- тяжелых травм.
Порядка 85% случаев приступа этого типа происходят по причине повышенного давления у пациента, то есть, гипертонии.
Сама же гипертоническая болезнь бывает вызвана разными причинами: атеросклерозом, дисфункцией почек, ожирением, болезнями щитовидной железы и т.д.
При аневризме сосуды имеют слабые стенки, что может привести к их разрыву.
Чаще всего эта патология – врожденная.
Травмы тяжелого характера, особенно сильные повреждения головы, повышают риск разрыва сосудов с последующим кровоизлиянием в мозг.
Факторы риска, провоцирующие инсульт
Есть категории людей, более других подверженные риску развития этого заболевания.
Многолетнее нездоровое питание приводит к повышению уровня плохих жиров
Ответственно относиться к собственному здоровью нужно, если присутствуют такие факторы:
- плохая наследственность (у близких родственников случался приступ);
- заболевания сердца, в том числе аритмии, дефекты клапанов;
- повышен уровень холестерина;
- нарушена свертываемость крови, изменен ее состав, есть склонность к образованию тромбов;
- наличие сахарного диабета, вызывающего хрупкость стенок сосудов;
- неправильное питание, склонность к перееданию, переизбыток массы тела;
- регулярное использование гормональных контрацептивов;
- вредные привычки – курение, неумеренное употребление алкоголя, пристрастие к наркотикам;
- гиподинамия.
Последствия
Мозг чрезвычайно сложный орган, который контролирует различные функции тела. Если кровь не может достичь областей мозга, отвечающих за функции определенных частей тела, эти части тела перестанут работать должным образом.
После ишемического инсульта люди могут испытывать:
- Двигательные нарушения, слабость или паралич – это может привести к трудностям при движении, ходьбе и координации. Нарушения движения на одной стороне тела называются гемипарез или гемиплегия.
- Нарушение Глотания. Нарушение акта глотания может привести к попаданию пищи и жидкости не в пищевод, а в дыхательное горло и легкие, становясь тем самым причиной тяжелого воспаления легких. Нарушение глотания может привести так же к запорам и обезвоживанию организма.
- Нарушение Речи. Нарушение воспроизведения и понимания речи, в том числе трудности в чтении, письме, счете происходят в результате повреждения левого полушария головного мозга.
- Проблемы восприятия. При нормальном зрении человек не в состоянии понять, что он видит. Нарушения восприятия затрудняют использование человеком предметов обыденного обихода. Например, человек не может взять стакан и налить в него воду и затем выпить её.
- Когнитивные нарушения. Нарушается способность к умственному восприятию и переработке внешней информации. Нарушается ясное и логическое мышление, ухудшается память, утрачивается способность к обучению, принятию решений и перспективному планированию.
- Нарушения поведения. Может появиться агрессия, замедленная реакция, пугливость, эмоциональная нестабильность, дезорганизация.
- Нарушение мочеиспускания и дефекации. Трудности с кишечником или мочевым пузырем (недержание или задержка мочи, недержания кала) может быть вызвано целым рядом различных проблем после инсульта.
- Психологические нарушения. Резкие колебания настроения, депрессия, раздражительность, беспричинный смех или плач. Депрессия очень частая проблема у людей перенесших инсульт и часто сопровождается потерей аппетита, беспричинным смехом или плачем, бессонницей, низкой самооценкой и повышенным чувством тревоги…
- Эпилепсия развивается у 7-20 % людей, перенесших инсульт.
- Болевой синдром. После инсульта у небольшого количества людей, развиваются болевые приступы в виде горения, стреляющих, пульсирующих болей, которые не снимаются обезболивающими препаратами.
Диагностика и лечение
На сегодняшний день приоритетным национальным проектом в сфере предотвращения развития инсультов, является диспансеризация населения. Основная цель подобных осмотров – раннее выявление, а также своевременное лечение вышеперечисленных негативных факторов.
Ангиография — одна из диагностических процедур, которые проводят для раннего выявления инсульта
С этой целью проводятся диагностические процедуры:
- ЭКГ и ЭХО КГ;
- рентгенография позвоночника и легких;
- анализы крови: общий и биохимический;
- ведение дневника параметров артериального давления;
- дуплексное сканирование сосудов;
- КТ либо МРТ головного мозга;
- ангиография.
В зависимости от результатов, специалистом назначаются более углубленные, а также дорогостоящие диагностические процедуры.
Взятые под контроль лица из подгрупп по выявленным у них факторам риска, должны проходить контрольные обследования, после проведения у них соответствующих коррекционных мероприятий, к примеру, после приема гипотензивных или антихолестеринемических медикаментов.
Посещение разнообразных школ – по диабету, артериальной гипертензии – также будет способствовать профилактике развития инсульта. Осознание человеком риска ее возникновения, а также тяжести последствий – главная задача специалистов первичного звена медицинской помощи.
Во время консультации у практически здоровых лиц выявляются и фиксируются вредные привычки, к примеру, табакокурение, которые также могут самым нехорошим образом отразиться на состоянии внутричерепных сосудов. Беседы, проведенные медицинским персоналом, должны подействовать на желание человека от них отказаться.
Своевременная коррекция соматических патологий, адекватное воздействие на них современными препаратами, к примеру, противодиабетическими или гипотензивными медикаментами – еще одно из наиболее важных звеньев профилактики мозговых катастроф.
Только комплексный учет всех вышеперечисленных факторов риска инсульта, а также их своевременная коррекция может значительно понизить вероятность развития острого нарушения мозгового кровообращения.
Диагностика инсульта ОНМК
При постановке диагноза «ишемический инсульт» необходимо выяснить предшествующий анамнез болезни и возможные факторы риска, наличие заболеваний, увеличивающих риски данного заболевания. Оцениваются типичные симптомы инсульта, характерные для определённой локализации и протяженности инсульта.
Выполняются общеклинические анализы, такие как ОАК, мочи, коагулограмма (параметры свёртывающей системы), гликемический и холестериновый профили, необходимые биохимические маркеры. Основными базовыми методами диагностики острого инсульта являются новые технологические методики (КТ и МРТ визуализация очагового поражения ткани мозга).
Эти методы позволяют наблюдать за больными в динамике, оценивать результаты лечения и уточнять локализацию инсульта. Методы с использованием ангиографических методик (рентгеновский, МРТ, КТ) позволяют точно увидеть холестериновую бляшку, приведшую к окклюзии и снижению кровообращения в мозге. Брахиоцефальная доплерография является УЗИ-методом, позволяющим уточнить наличие в сосудах артериального русла атеросклеротических бляшек и других сужений, выявить аномалии строения сосудов мозга у данного пациента.
Как возникает инсульт
Механизм развития ишемического инсульта схож с инфарктом миокарда, его еще называют инфарктом мозга. Если в мозговой артерии происходит разрушение атеросклеротической бляшки, то в поврежденной области образуется тромб. Этот кровяной сгусток перекрывает просвет артерии.
Кровоток замедляется, затем останавливается, клетки мозга испытывают кислородное голодание. Нейроны, не получающие кровоснабжение, гибнут за 2-4 минуты – процесс называют некрозом. В этой центральной зоне инсульта изменения носят необратимый характер.
Реже наблюдаются воздушная и жировая эмболии – когда просвет артерии могут закупоривать воздушные пузырьки, фрагменты жира (в виде капелек). Также иногда перекрывают кровоток тромбы, поступающие из левого желудочка сердца. Артерия может сдавливаться из-за опухоли или травмы.
Геморрагический инсульт случается реже, чем ишемический, но он считается более опасным. От кровоизлияния из-за разрыва артерии пациенты умирают чаще.
Имеющая дефект стенка артерии лопается, кровь поступает в мозговые ткани. Это приводит к быстрой гибели клеток. Размеры гематом зависят от напора поступающей из сосуда крови. Соседние ткани пропитываются и сдавливаются кровью, что затрудняет их функционирование.
Сегодня инсульт – один из лидеров печального списка болезней, ведущих к потере трудоспособности и смертельному исходу. Инсульт не возникает вдруг, о риске его развития организм сигнализирует заранее. Если исключить провоцирующие опасный недуг факторы и следить за своим здоровьем, в большинстве случаев инсульта вполне реально избежать.
Последствия приступа
Инсульт головного мозга неизменно приводит к негативным последствиям. В принципе нет различий между тем, какие последствия инсульта у женщин, и какие у мужчин. Последствия инсульта у мужчин можно наблюдать чаще лишь по той причине, что у представителей мужского пола эта патология развивается чаще. Самым опасным осложнением инсульта считается повторный приступ.
Именно от него в первые 30 дней погибают около 40% больных.
Последствия приступа начинают проявляться с первых минут удара. Пациент испытывает следующие симптомы, которые явно указывают на развитие мозгового инсульта:
- Повышение давления.
- Повышение температуры тела.
- Заторможенность реакции.
- Судороги.
- Резкая головная боль.
- Потеря чувствительности в одной стороне тела.
- Потеря ориентации.
- Потеря памяти.
- Нарушение речи.
- Кома.
После купирования приступа у пациента могут наблюдаться следующие отклонения:
Паралич. Самое частое последствие инсульта это паралич одной стороны тела. Паралич развивается с противоположной от локализации патологии стороны. При данном нарушении пациент не может больше обходиться без посторонней помощи. Ему нужна серьезная реабилитация, которая может длиться несколько лет. Основные двигательные функции должны быть восстановлены в течение года, мелкая моторика восстанавливается гораздо дольше.
Потеря чувствительности. Это отклонение характеризуется потерей чувствительности мышц тела. Восстановление должно сопровождаться вместе с упражнениями для возвращения двигательной активности.
При данном последствии инсульта активно используется ЛФК и другие методы реабилитации.
Речевые нарушения. Восстановление речевых навыков зависит от конкретного нарушения. Проблемы с речью возникают примерно у трети пациентов перенесших инсульт. Человек может столкнуться со следующими проблемами речи:
- Нарушение понимания речи.
- Нарушение собственной речи.
- Трудности с подбором слов.
- Нарушение, как понимания, так и воспроизведения речи.
- Полное нарушение восприятия и воспроизведения речи.
Читать также: Помощь после инсульта
Восстановление речевых функций должно начинаться как можно раньше. Для этого пациенту рекомендуются специальные занятия с логопедом. Сроки восстановления довольно длительные. Как правило, речь восстанавливается спустя несколько лет.
Помимо этих последствий пациент может столкнуться с такими осложнениями как:
- Гипотонус мышц.
- Центральный болевой синдром.
- Трофические патологии.
- Патологии зрения.
- Трудности глотания.
- Нарушения нервной системы.
- Нарушение координации.
- Эпилепсия.
Все эти нарушения требуют длительного лечения. Часто забота о больных ложиться на плечи родственников, и именно они должны контролировать выполнение всех рекомендаций врача. Сколько живут люди после инсульта, во многом зависит именно от ухода родственников. Главной задачей родных и врачей является предупреждение повторного приступа и реабилитация пациента, которая должна начинаться как можно раньше.
Факторы риска мозгового инсульта
При обсуждении причин мозговых инсультов необходимо понимать, что не существует единственного этиологического фактора и причины данного тяжёлого неврологического заболевания. Как правило, в основе формирования органического дефекта, повлекшего за собой инсульт, лежит множество причин и факторов риска. Можно выделить две группы риска.
К факторам риска, на которые невозможно повлиять, относят возраст, половую принадлежность пациента, особенности анатомических структур сосудистого аппарата головного мозга (гипоплазия мозговых сосудов, аплазия, удвоение артерий, дополнительная артерия) и наследственно обусловленную предрасположенность.
К факторам, риски которых можно значительно снизить, относят особенности образа жизни человека, на которые можно повлиять. Среди них отмечают наличие вредных привычек (табакокурение, избыточный приём этанолсодержащих напитков — алкоголя), присутствие у больного ожирения, особенно морбидного, недостаточную физическую активность, длительные стрессовые ситуации.
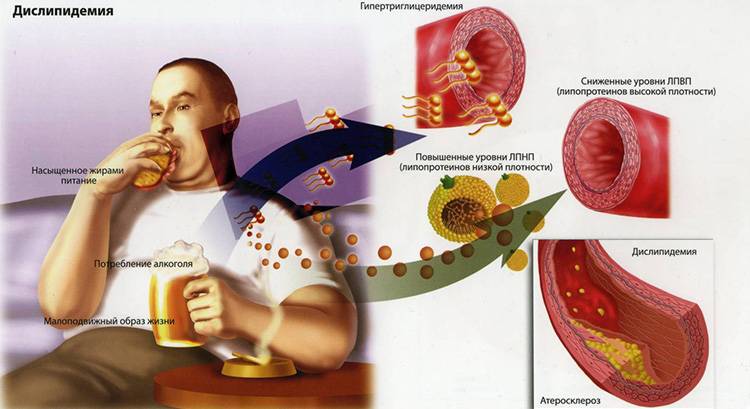
Факторами, увеличивающими риски возможности развития инсульта, являются также такие заболевания и состояния, как дислипидемия (увеличение в плазме крови низкой плотности фракции липидов, холестерина), изменения гликемического профиля крови в сторону повышения глюкозы.
Увеличивают риски инсульта такие часто встречающиеся болезни системы кровообращения, как гипертония, нарушение ритма, особенно по типу фибрилляции предсердий (доказанный восьмикратный риск вероятности развития мозгового церебрального инсульта при данной аритмии), пароксизмы желудочковых аритмий, органические поражения клапанного аппарата, наличие холестериновых бляшек в сосудах головы и шеи, ИБС и перенесённый острый коронарный синдром (в виде инфаркта миокарда).
Наши новости
-
Что такое Новый год?
Что такое Новый год?
Вместо каши – бутерброд,
Дед Мороз, Снегурка, ёлка,
Смех и шутки без умолку,
Танцы, песенки, стишки
И с подарками мешки.
Разрешают папа с мамой
Поиграть до ночи самой,
Наливают лимонад,
Вкусный делают салат.
Дарят бабушка и дед
Горы целые конфет!
Жаль, что снова Новый год
Только через год придёт…01.01.2020
-
Как поликлиники и травмпункты работают в новогодние праздники
Минздрав Башкирии сообщил расписание работы медицинских учреждений в новогодние праздники. Амбулатории и поликлиники c 1 по 8 января работают по графику праздничного дня — с 8 до 16.00. Прием вызовов, в том числе неотложных — до 15.00. Взрослые травмпункты будут работать в круглосуточном режиме.
31.12.2019
-
С Новым годом, Стерлитамак!
Устремлённый в будущее город,
01.01.2020
-
Перечень мероприятий, проводимых в рамках Республиканского фестиваля «Новогодние семейные игры — 2020″
Перечень мероприятий, проводимых в рамках Республиканского фестиваля «Новогодние семейные игры — 2020», г.Стерлитамак
В Стерлитамаке пройдут «Новогодние семейные игры — -2020»
План мероприятий
30.12.2019
-
Новогодний троллейбус спешит по утреннему Стерлитамаку.
Новогодний троллейбус спешит по утреннему Стерлитамаку!
30.12.2019
Все новости
Главный провокатор курение
Моя мама скончалась от инсульта. Может ли подобное произойти со мной и чего надо особенно остерегаться?
Светлана, Подольск
– Людям, чьи близкие родственники страдают сосудистыми заболеваниями, необходимо тщательно следить за своим самочувствием. Среди главных факторов риска – артериальная гипертензия и, представьте, курение. Кстати, в Америке после тотального продолжительного (в течение 30 лет!) исследования здоровья жителей одного городка медики пришли к выводу, что курение провоцирует инсульты даже чаще, чем повышенное давление.
Причинами инсульта бывают также атеросклероз и сахарный диабет, особенно инсулинозависимый. Способствуют болезни различные заболевания сердца (особенно мерцательная аритмия) и крови, ревматизм, гиперлипидемия, то есть повышенное содержание определенной группы жиров. При этих патологиях высок риск закупорки просвета сосуда сгустком крови (тромб). Спровоцировать мозговую катастрофу могут также гиподинамия, неумеренное потребление алкогольных напитков.
 МИР ЛОГИКИ
МИР ЛОГИКИ