Синдром Грефе
Выявление болезни
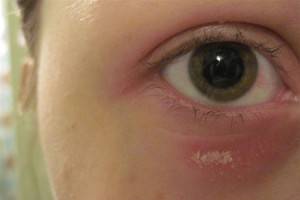 Неприятные ощущения, невозможность заплакать в трудных ситуациях или отсутствие слез при банальной нарезке лука, указывают на развитие ксерофтальмии – сухости глаз с отсутствием слезообразования.
Неприятные ощущения, невозможность заплакать в трудных ситуациях или отсутствие слез при банальной нарезке лука, указывают на развитие ксерофтальмии – сухости глаз с отсутствием слезообразования.
Подтвердить диагноз или исключить, либо выявить наличие болезни Шегрена, можно путем проведения лабораторных и инструментальных исследований.
Для выявления ксерофтальмии инструментальным способом применяют метод Ширмера. В этом случае больному за нижнее веко закладывается специальная полоска фильтрованной бумаги шириной 5мм. В норме эта полоска намокает не менее чем на 15 мм за 5 мин.
Таким же распространенным способом диагностики служат исследования, в ходе которых микрочастицы роговицы окрашивают раствором бенгальского розового. При окрашивании тканей, дефектные нарушения слоя роговицы становятся хорошо заметны.
Еще один метод – сиалография. При использовании этого метода в протоки околоушных слюнных желез вводят контрастное вещество, а затем проводят рентгенография. Это позволяет обнаружить местные расширения протоков, которые характеры при развитии данного синдрома.
В ходе лабораторных исследований у пациента берут кровь на анализы. Наличие признаков воспалительных процессов и аутоантитела (в основном ревматоидного характера) в крови, служат еще одним показателем развития синдрома Шегрена.
Каждое исследование по отдельности не дает точного ответа на наличие сухого синдрома. Совокупность диагностических методов (исследования крови и роговицы глаз, биопсия тканей полости рта) позволяет установить диагноз наиболее достоверно.
Диагностика
С одной стороны, поиск несуществующей болезни — задача исключительно сложная и вряд ли вообще выполнимая. С другой — ситуация с диагностикой СпГ, СнГ и БГ во многом схожа с теми симптомами, которые им приписывают. Потому однозначно утверждать, что заключение «синдром Грефе» можно и нужно игнорировать, мы не станем.
Так, на одном весьма солидном сайте утверждается: к основным (можно подумать, что еще имеются дополнительные!) клиническим проявлениям синдрома Грефе относят слабовыраженные врожденные рефлексы, низкий тонус мышц, приступы судорог, проблемы с фокусировкой зрения и частую рвоту. Не замечать такие симптомы (какой бы болезни они ни соответствовали) — сознательно обрекать на страдания собственного ребенка. Но и лечить фантомные, несуществующие патологии глупо. Следовательно, вы должны найти другого, адекватного специалиста, который и разработает тактику дальнейших действий.
Самолечение
В связи с тем, что синдром Шегрена может быть как первичным, так и вторичным заболеванием, многие пациенты не торопятся обращаться к врачам и занимаются самостоятельным устранением неприятных симптомов.
Избавиться от сухости глаз помогают глазные капли, которые легко купить в любой аптеке. Избавиться от сухости во рту помогают различные жевательные резинки и частое употребление жидкости.
Но несмотря на традиционные медикаментозные способы лечения, существуют и народные методы лечения синдрома Шегрена:
 Уколы с сырым яйцом. Сырое куриное яйцо дезинфицируют и отделяют белок от желтка. Затем три кубика белка соединяют с таким же количеством физраствора, и вводят в ягодичную мышцу Инъекции делаются раз в неделю.
Уколы с сырым яйцом. Сырое куриное яйцо дезинфицируют и отделяют белок от желтка. Затем три кубика белка соединяют с таким же количеством физраствора, и вводят в ягодичную мышцу Инъекции делаются раз в неделю.
Данный способ лечения не имеет доказательств эффективности и опасен риском появления новых заболеваний;
Сок картошки и укропа. Применяют для снятия эффекта покраснения глаз. Марлевый тампон смачивают в свежевыжатом соке укропа или картофеля и на 20 минут прикладывают к глазам. Эффективность этого метода не имеет доказательств, а риск занесения инфекции увеличивается;
Добавление в ежедневный рацион «слюногонных» продуктов. Усилить слюноотделение помогут горчица, пряности, лимон и другие кислые фрукты.
Других народных методов лечения синдрома Шегрена не существует. Занятие самолечением или изобретение новых способов лечения в домашних условиях, чревато развитием различных осложнений.
Состояния, сопровождаемые симптомом Грефе
ГГС
Чаще всего СпГ проявляется при гипертензионно-гидроцефальном синдроме (ГГС). Это патологическое состояние проявляется, если оболочки мозга выделяют слишком много жидкости или не успевают их всасывать обратно. При этом происходит скапливание спинномозговой жидкости, которая начинает давить на головной мозг, вызывая специфическую неврологическую симптоматику.
Определять, есть у крохи с симптомом Грефе ГГС, врач будет, основываясь на общей симптоматике. При гипертензионно-гидроцефальном синдроме, помимо полоски белой склеры на глазках крохи, он отметит:
- повышенное внутричерепное давление;
- подрагивание конечностей;
- судороги;
- снижение тонуса мышц;
- активное увеличение окружности головы;
- незаживающий родничок и раскрывающиеся швы черепа;
- отечность зрительных дисков;
- выпирание родничков.
Для более точного диагноза врач должен направить вас на УЗИ, к окулисту для оценки состояния сосудов глазного дна, а также рекомендовать пройти ЭЭГ, ЭхоЭГ и РЭГ. Последняя тройка исследований даст полную картину состояния грудничка: обнаружатся внутричерепные поражения, выявится активность головного мозга и проходимость сосудов.
Недоношенность
Иногда он отмечается у недоношенных или слабых детей в качестве временного явления и исчезает, как только нервная система достаточно окрепнет и разовьется.
Синдром внутричерепной гипертензии
Неврологи отмечают связь появления синдрома Грефе и синдрома внутричерепной гипертензии. Повышенное внутричерепное давление может возникнуть:
- при ГГС, когда над оболочками скапливается много спинномозговой жидкости;
- при венозном застое, когда в венах накапливается кровь и давит на оболочки мозга;
- при отеке мозга, вызванном застоем тканевой жидкости;
- при росте злокачественных или доброкачественных клеток.
Данный синдром характеризуется рядом прогрессирующих симптомов:
- малыш плохо сосет;
- ребенок вялый;
- роднички не зарастают, а швы — стремятся разойтись;
- выбухание родничков в совокупности с отсутствием на них пульсации;
- симптом Грефе, переходящий в симптом «заходящего солнца»;
- повышенная тонусность;
- судороги и рвота.
Диагностика этого состояния заключается в изучении глазного дна младенца, общем неврологическом осмотре, при котором выявляются специфические симптомы заболевания. Для точности врач может назначить рентген, МРТ и люмбарную пункцию.
Билирубиновая энцефалопатия
СпГ также сопровождает билирубиновую энцефалопатию — поражение и отмирание головного мозга из-за того, что на него токсически воздействует билирубин. Это состояние у детей может возникнуть по разным причинам:
- несовместимость резусов;
- токсоплазмоз;
- желтуха новорожденных;
- сахарный диабет у мамы;
- родовые травмы;
- сепсис.
Несмотря на разность первопричин этого состояния, признаки всегда будут одинаковы и станут протекать в определенной последовательности.
- Слабость, монотонный крик, снижение аппетита вплоть до полного отказа от питания, снижение тонусности мышц.
- Ручки и ножки детей не разгибаются, пальчики сжаты в кулачки, при попытке опустить головку и прижать подбородок к груди дитя будет сильно кричать. На этом же этапе проявляется симптом Грефе у грудничков.
- На 10-12 день приходится период ремиссии, вся симптоматика затухает на месяц-полтора.
- Нарастание неврологических симптомов у детей, проявляется клиническая картина церебрального паралича, завершающаяся летальным исходом.
Базедова болезнь
Симптом Грефе наблюдается также и при тиреотоксикозе у новорожденных. Эта патология передается грудничку от матери: при токсическом зобе через пуповину малыш получает огромное количество ее антител, которые сохраняются у младенца вплоть до года, постепенно выводясь из организма.
При тиреотоксикозе у плода наблюдается тахикардия, задержка в развитии, а также малый вес. У новорожденных при тиреотоксикозе будут отмечаться:
- зоб;
- повышенная активность;
- возбудимость;
- потливость;
- сильный аппетит;
- на фоне рвоты и поноса у детей будет отмечаться потеря веса;
- проявятся глазные симптомы: симптомы Грефе и Мебиуса, выпячивание глазных яблок, редкое моргание, сильное раскрытие век;
- при тиреотоксикозе происходит раннее окостенение швов черепа.
Как правило, этот синдром диагностируется при анализе гормонов щитовидной железы у малыша и прогнозируется, если у матери есть эндокринные проблемы. При тиреотоксикозе уровни общих Т4 и Т3 будут превышать возрастную норму.
Какой врач лечит синдром Гретте
Даже если малышу был поставлен данный синдром, в большинстве случаев, это не должно вызывать излишних переживаний. Ведь если синдром выражается лишь в некорректном положении глаз и отмечается вскоре после рождения малыша, в большинстве случаев, это состояние проходит само по себе без медицинского вмешательства. Однако если этот недуг не проходит долго и к нему присоединяются дополнительные болезненные симптомы, придётся начать лечение у детского невропатолога. Лечащий врач может ребёнка на комплексное обследование, в которое может также быть включено УЗИ мозга младенца. После получения результатов обследования врач сможет сделать выводы о серьёзности недуга и назначить соответствующее состоянию ребёнка лечение.
Крайне важно для родителей позаботиться о том, чтобы полученные от врача рекомендации по лечению младенца были проведены в полном объёме. Не стоит прерывать курс лечения тот час же после улучшения состояния ребёнка, ведь снятие либо ослабление симптомов ещё не говорит о выздоровлении
В зависимости от общего состояния младенца, тяжести имеющихся симптомов и эффективности назначенного лечения, врач может решить, стоит ли ложить ребёнка в больницу, или лечение может быть продолжено в домашних условиях. Конечно, нарушения работы сердечной и дыхательной деятельности, а также повышенное внутричерепное давление — это весьма опасные состояния, угрожающие жизни ребёнка. Однако нужно помнить, что синдром Грефе далеко не всегда говорит о наличии каких-либо тяжёлых недугов
Поэтому, при лечении данного заболевания крайне важно чётко следовать рекомендациям лечащего врача невропатолога, не преуменьшая, но и не преувеличивая тяжесть состояния своего ребёнка
Причины синдрома Шегрена
Этиология синдрома Шегрена, не установлена. Ученые полагают, что в основе возникновения заболевания находится сочетание экологических факторов и предпосылок генетической природы. Но хотя выявлены определенные гены, наличие которых повышает риск развития синдрома, они не являются единственной причиной указанного состояния. Считается, что для запуска синдрома Шегрена в организме, на иммунную систему должен воздействовать определенный триггер – такой как вирусная или бактериальная инфекция, – который вызывает сбой перегрузку защитных механизмов.
Имеются доказательства того, что синдром Шегрена в большей степени грозит людям, у которых есть родственник с этим заболеванием. Установлено, что около 12% пациентов с этой патологией имеют одного или нескольких родственников, пораженных синдромом.
К тому же, среди родственников пациентов, страдающих синдромом Шегрена, более распространены другие виды аутоиммунных заболеваний, например, волчанка или гипотериоз.
Хотя на данный момент не установлена причина, по которой женщины подвержены синдрому Шегрена в большей степени, чем мужчины, исследователи склонны видеть в этом явлении гормональную природу, отводя важную роль в механизме явления эстрогену. Менопауза является для женщин основным фактором риска развития синдрома Шегрена, поскольку с наступлением этого периода уровень эстрогена в организме падает.
Симптомы синдрома Грефе
1. Слабовыраженные рефлексы у новорожденного ребенка, ему тяжело глотать, хвататься за палец.
2. Мышечная система ослаблена – стопы, кисти свисают, когда ребенок оказывается на руках.
3. Постоянные судорожные приступы, дрожит тельце.
4. Выраженное косоглазие.
5. Ребенок часто срыгивает.
Если вовремя не проконсультироваться по поводу синдрома Грефе, начинает подскакивать внутричерепное давление, становится в головном мозге много ликворы. Когда у ребенка со временем укрепляется нервная система, нормализуется выработка ликворы, в результате внутричерепное давление нормализуется, родничок закрывается.
В случае патологического развития у ребенка, жидкость со спинного мозга оказывается в венозной системе, в результате может развиться глухота, слепота, ребенок отстает в физическом, психическом развитии, возникают проблемы с недержанием кала, мочи. Если заболевание вовремя не лечить, может наблюдаться паралич, эпилепсия, кома.
У взрослых синдром протекает так: возникают головные боли утром, затем тошнота и рвота. Боли являются тупыми, распирающими, ноющими, отдают в лоб, виски, надбровную область. Детям тяжело поднимать глаза, опускать голову. В некоторых ситуациях кружится голова. Когда появляются приступы боли, бледнеет кожа, человек становится вялым, ослабевает.
Больной ходит на носочках, из-за того, что повышается мышечный тонус ног, затем появляется сонливость, косоглазие, замедляется мыслительный процесс, возникают проблемы с внимательностью, памятью.
Возможные осложнения
Нарушение основных функций желез слизистых оболочек нередко приводит к развитию сопутствующих болезней (осложнениям).
Больным с синдромом Шегрена для исключения и предупреждения развития осложнений необходимо постоянно наблюдаться у следующих специалистов:
- Офтальмолог;
- Стоматолог;
- Терапевт;
- Ревматолог.
Страдающие от синдрома Шегрена подвергаются риску поражения поджелудочной железы, развития диабета, поражения суставов, нарушения функций щитовидной железы.
Наиболее частыми осложнениями являются:
- Кариес. Сухость рта вызывает рост бактерий способствующих поражению внешней эмали и более глубоких слоев зуба;
- Ухудшение зрения. Недостаточная влажность глаза приводит к падению зрения, блефаритам, язвенным поражениям роговицы глаз;
- Дрожжевые поражения. Заболевшие синдромом Шегрена подвержены развитию молочницы полости рта;
- Заболевания легких, печени, почек. Воспалительные процессы желез могут послужить причинами нарушения функциональности почек, а также становятся причинами пневмонии и бронхита.
Осложнений, которые может вызвать синдром Шегрена, очень много. Воспалительные процессы служат причиной поражения желудочно-кишечного тракта, поджелудочной железы, мочеполовой системы, ревматических поражений суставов.
Сухость слизистой гортани приводит к затруднению в употреблении пищи и различным сопутствующим болезням.
Избежать осложнений возможно регулярно проходя комплексное обследование и тщательно соблюдая предписания профильных специалистов.
Диагностирование синдрома Шегрена
Для снижения влияния синдрома на глаза, ротовую полость и другие органы важна ранняя диагностика заболевания. В ходе обследования врач собирает информацию о персональном анамнезе и задает вопросы о симптоматике состояния
В ходе физического осмотра обращают внимание на возможные состояния:
- Изменения глаз, ротовой полости и слюнных желез
- Воспаление суставов
- Мышечную слабость
- Отек шейных лимфатических узлов
Лечащий врач может порекомендовать дополнительное обследование глаз у офтальмолога.
В ходе диагностирования возможно назначения ряда дополнительных тестов. Они включают:
- Анализы крови. В крови пациентов могут содержаться определенные белки, называемые аутоантителами, что свидетельствует о защитной реакции организма на собственные ткани. Выявить их наличие помогают определенные анализы крови. При синдроме Шегрена наиболее специфическими являются анализы на наличие антител к анти-SSA/Ro и анти-SSB/La. Другие исследования по выявлению антинуклеарных антител: анализ на ANA-профиль и анализ выявления ревматоидного фактора в крови. Кроме того, возможно назначение таких исследований, позволяющих выявить воспалительный процесс, как оценка повышенного уровня иммуноглобулина в крови или С-реактивных белков (СРБ анализ). Повышенное содержание этих белков в крови сигнализирует об иммунной реакции организма. Кроме того, общим исследованием, свидетельствующим о воспалении, является анализ скорости оседания эритроцитов (СОЭ).
- Исследования сухости глаз. Оценка базального уровня выработки слезной жидкости проводится на основе пробы Ширмера. Осмотр с помощью щелевой лампы позволяет оценить возможные повреждения поверхности глаза (роговицы), вызванные сухостью.
- Исследование слюноотделения. Оценка выработки слюны, функциональности слюнных желез и их проверка на предмет воспаления.
- Рентгенограмма грудной клетки. Возможно назначение рентгенографии легких, поскольку синдром Шегрена способен поражать эти органы.
Что такое синдром Грефе

Под этим заболеванием подразумевается гипертензионно-гидроцефальный синдром, то есть такое состояние, при котором в желудочках головного мозга или под его оболочкой у малыша скапливается чрезмерное количество спинномозговой жидкости
Развитие данной патологии происходит при наличии повышенного внутричерепного давления и гидроцефалии. Причиной развития синдрома Грефе является избыточное скопление ликвора в желудочках или под оболочками головного мозга. Недуг встречается крайне редко.
Синдром Грефе впервые был рассмотрен в качестве самостоятельного заболевания немецким офтальмологом Альбрехтом Грефе в середине XIX века. Он смог определить, что недуг развивается ввиду дегенерации определенных нервных клеток. Ученый также выделил основные симптомы данного заболевания:
- голова пациента запрокинута назад;
- зрачки расширены;
- взгляд имеет ограниченную подвижность.
При осмотре у ребенка отмечается характерное отставание верхнего века от радужной оболочки. Особенно заметной данная особенность становится при опускании взгляда вниз.
Известны случаи неправильной постановки диагноза, когда наследственная особенность строения глаз принималась за симптом Грефе.
Причины
Развитие синдрома Грефе происходит ввиду внутриутробного или послеродового воздействия ряда факторов. Они негативно влияют на неокрепшую нервную систему, провоцируя развитие заболевания. По мере развития детского организма центральная нервная система постепенно адаптируется к эндогенным и экзогенным условиям, ввиду чего болезнь исчезает.
Нередко развитие недуга происходит в результате тяжелых или преждевременных родов. Немалую роль играет в данном случае и наследственность. Инфекционные и хронические заболевания матери в период беременности также увеличивают риск развития синдрома Грефе.
Основными причинами развития недуга являются:
- ранние (до 36 недели) или поздние (после 42 недели) роды;
- родовые травмы;
- наличие поздних или ранних токсикозов беременности;
- новообразования в головном мозге;
- нейроинфекции (энцефалит, менингит, арахноидит);
- генетическая предрасположенность;
- внутричерепная гипертензия, этиология которой остается невыясненной;
- заболевания эндокринного характера;
- травмы спинного мозга;
- метаболические расстройства;
- гипоксия плода.

Причиной возникновения синдрома могут быть осложнения при родах, хронические заболевания мамы, наследственность
Причиной возникновения синдрома может быть осложнения при родах,хронические заболевания мамы,наследственность
У взрослых людей синдром Грефе имеет приобретенный характер и может развиться ввиду следующих причин:
- нарушение обменных процессов;
- черепно-мозговые травмы;
- заболевания инфекционной природы и т. д.
В группе риска развития данного заболевания находятся люди, имеющие слабо функционирующую и неполноценно развитую нервную систему.
Симптоматика
Осложнения и последствия для жизни
Синдром Грефе, как и любое другое заболевание, оставленное без медицинской помощи, может вызвать серьезные последствия
Отсутствие лечения синдрома Грефе приводит к ряду тяжелых осложнений. Чаще всего возникают следующие недуги:
- потеря зрения и слуха;
- недержание кала и мочи;
- задержка психического и физического развития;
- эпилепсия;
- тяжелые формы паралича;
- кома;
- смерть.
Диагностика
Диагностика синдрома Грефе основывается на данных осмотра и жалобах пациентов. Характерные клинические признаки позволяют предположить диагноз патологии. Для его подтверждения или опровержения проводят полное медицинское обследование.
- Анализы крови и мочи.
- Консультация невропатолога с определением неврологического статуса.
- Офтальмологическое обследование с осмотром глазного дна и определением остроты зрения.
- Люмбальная пункция и монометрия ликвора.

К инструментальным методам диагностики относятся:
- УЗИ головного мозга у новорожденных или нейросонография – информативная методика исследования структур головного мозга с помощью ультразвуковой волны, которая отражается от анатомических образований и формирует изображение на мониторе. Эта диагностическая процедура полностью безопасна, безболезненна и может проводиться многократно. Нейросонография позволяет оценить состояние мозгового вещества, желудочков мозга, ликворопроводящих путей.
- Допплерография сосудов головного мозга представляет собой неинвазивный, высоко информативный и абсолютно безопасный метод исследования мозговых сосудов, оценивающий скорость кровотока. Допплерография проводится по строгим показаниям и позволяет выявить опасные заболевания.
- Рентгенография черепа позволяет оценить состояние костей черепа, является не самым информативным, но в некоторых случаях незаменимым методом. С его помощью ставят точный диагноз, выбирают лечебную тактику, контролируют эффективность лечения при заболеваниях головного мозга.
- Реоэнцефалография – метод функциональной диагностики, оценивающий состояние сосудов головного мозга, характеризующий их кровенаполнение, эластичность, напряженность, состояние венозного оттока. Когда сосуды переполняются кровью, электрическое сопротивление тканей снижается. Этот процесс регистрируется реографом.
- Электроэнцефалография – метод исследования головного мозга, выявляющий очаги повышенной судорожной готовности коры, что характерно для эпилепси, опухолей, постинсультных состояний, различных энцефалопатий. Энцефалография основана на записи электрической активности мозга через электроды, прикрепленные в разных местах на поверхности головы.
- КТ и МРТ головного мозга — неинвазивные методики, выявляющие патологию ЦНС. Компьютерная томография с помощью рентгеновских лучей лучше обнаруживает патологию костной ткани — новообразования, переломы и прочие дефекты, но с трудом выявляет заболевания мозговой ткани и сосудов. Ядерно-магнитный резонанс применяют чаще, поскольку он лучше «видит» мягкие ткани. Оба эти метода в настоящее время являются очень популярными и самыми распространенными в диагностике различных заболеваний мозга.
На основании полученных результатов исследований врачи составляют курс лечения, длительность и эффективность которого определяется возрастом пациента, наличием осложнений и тяжестью течения синдрома.
Лечение патологического состояния
Купировать патологический процесс в головном мозге можно только при комплексном подходе к лечению. Сюда входят упражнения, медикаментозная терапия, профилактические методы: массаж, лечебная физкультура, занятия в бассейне.
Медикаментозная терапия назначается исключительно лечащим врачом. При синдроме Грефе назначают:
- мочегонные средства. С их помощью можно уменьшить количество ликвора в желудочковой системе и его патологическое воздействие на мозг;
- препараты ноотропного ряда. Средства улучшают кровообращение головного мозга;
- успокаивающие препараты растительного или синтетического происхождения, которые способствуют восстановлению вегето-сосудистой системы организма;
В случае отсутствия положительной динамики от медикаментозного лечения пациенту может быть назначено хирургическое вмешательство, шунтирование. Суть процедуры в том, чтобы оперативным путем удалить излишки спинномозговой жидкости из головного мозга. В результате состояние новорожденного значительно улучшается.
Болевой синдром
Боль — это реакция организма на внешние раздражители, тревожный сигнал о том, что присутствует повреждающий фактор. Если человек чувствует боль, следовательно, срабатывает защитная и предупреждающая функция организма. Поэтому наличие неприятных ощущений – это повод посетить врача.

Появление болей различного происхождения называют болевым синдромом, описание которого выделяет два его вида:
- острый, характеризующийся разовым проявлением острой боли;
- хронический, которому присуще регулярное или постоянное наличие болевых ощущений.
Хронические боли, проявляющиеся после того, как человек выздоровел, носят название болевого синдрома. Длящиеся в течение 3 месяцев называют острыми. Соответственно те, что длятся дольше, называются хроническими.
Последние могут быть вызваны:
- хирургическим вмешательством;
- инфарктом или инсультом;
- сильными стрессовыми ситуациями.
Зачастую хронический болевой синдром сопровождается симптомами депрессии:
бессонница;
хроническая усталость;
рассеянное внимание;
неспособность сконцентрироваться;
общее подавленное состояние.
Так же как при СРК, диагноз болевой синдром ставится методом от противного. Прежде всего, врач должен исключить все симптомы, которые могут вызывать те или иные недуги. Если же не выявлено никаких заболеваний, тогда хронические боли лечатся как самостоятельная болезнь.
Терапия включает в себя:
- обезболивающие средства;
- физиотерапевтические процедуры;
- прием антидепрессантов (при необходимости);
- мотивирование и ориентация пациента на полное выздоровление.
Немаловажно при лечении болевого синдрома:
- правильное питание, в некоторых случаях диета;
- полноценный качественный сон;
- отсутствие факторов стресса.
Следует помнить, что самостоятельный прием обезболивающих средств может ухудшить состояние организма. Препараты должен назначать только врач. При появлении болевых симптомов следует незамедлительно обратиться за квалифицированной помощью.
Способы лечения синдрома Грефе
При заболевании чаще всего необходима операция. В современной хирургии используют метод шунтирования, когда ликвору выкачивают с желудочка головного мозга. После хирургического вмешательства обязательно нужно консультироваться у офтальмолога, невролога.
Дополнительно необходимо пройти амбулаторное лечение:
1. Назначают ноотропные лекарственные препараты, с помощью их можно улучшить кровообращение в головном мозге.
2. Использование мочегонных лекарственных препаратов, с помощью их можно уменьшить выработку жидкости в спинном мозге.
3. Прием седативных лекарственных средств, с помощью которых можно привести в норму функцию вегетативно-сосудистой системы.
В том случае, если синдром Грефе не доказан, о нем только подозревают, ребенок генетически предрасположен к нему, нужно в профилактических целях обратить внимание на такие методы:
1. Массаж, с помощью которого можно повысить мышечный тонус малыша.
2. Прием расслабляющих ванночек.
3. Лечебная физкультура.
4. Употребление седативных лекарственных препаратов, с помощью которых можно нормализовать состояние нервной системы.
 МИР ЛОГИКИ
МИР ЛОГИКИ