Эпилепсия. Понятие. Классификация. Типы. Лечение эпилепсии
Причины эпилепсии
Как уже говорилось выше, эпилепсия подразделяется на 2 основные разновидности: Идиопатическая и симптоматическая. Идиопатическая эпилепсия чаще всего бывает генерализованной, а симптоматическая – парциальной. Это связано с разными причинами их возникновения. В нервной системе сигналы от одной нервной клетки к другой передаются с помощью электрического импульса, который генерируется на поверхности каждой клетки. Иногда возникают ненужные избыточные импульсы, но в нормально работающем головном мозге они нейтрализуются специальными антиэпилептическими структурами. Идиопатическая генерализованная эпилепсия развивается в результате генетического дефекта этих структур. В этом случае мозг не справляется с излишней электрической возбудимостью клеток, и она проявляется в судорожной готовности, которая может в любой момент «захватить» кору обоих полушарий мозга и вызвать приступ.
При парциальной эпилепсии формируется очаг с эпилептическими нервными клетками в одном из полушарий. Эти клетки генерируют излишний электрический заряд. В ответ на это сохранившиеся антиэпилептические структуры образуют вокруг такого очага «защитный вал». До какого-то момента судорожную активность удается сдерживать, но наступает кульминационный момент, и эпилептические разряды прорываются сквозь границы вала и проявляются в виде первого приступа. Следующий приступ, скорее всего, не заставит себя ждать – т.к. «дорожка» уже проложена.
Такой очаг с эпилептическими клетками формируется, чаще всего, на фоне какого-либо заболевания или патологического состояния. Вот основные из них:
- Недоразвитие структур мозга – возникает не в результате генетических перестроек (как при идиопатической эпилепсии), а в период созревания плода, и может быть увиденным на МРТ;
- Опухоли головного мозга;
- Последствия инсульта;
- Хроническое употребление алкоголя;
- Инфекции центральной нервной системы (энцефалиты, мениногоэнцефалиты, абсцесс мозга);
- Черепно-мозговые травмы;
- Наркологическая зависимость (особенно от амфетаминов, кокаина, эфедрина);
- Прием некоторых лекарственных препаратов (антидепрессантов, нейролептиков, антибиотиков, бронходилятаторов);
- Некоторые наследственные болезни обмена веществ;
- Антифосфолипидный синдром;
- Рассеянный склероз
Факторы развития эпилепсии
Бывает так, что генетический дефект не проявляется в виде идиопатической эпилепсии и, человек живет без болезни. Но при возникновении «благодатной» почвы (одно из вышеперечисленных заболеваний или состояний) может развиться одна из форм симптоматической эпилепсии. В таком случае у молодых людей чаще формируется эпилепсия после черепно-мозговых травм и злоупотребления алкоголем или наркотиками, а у пожилых – на фоне опухолей головного мозга или после инсульта.
Лечение эпилепсии
Для лечения и профилактики болезни применяются, как лекарственные средства, так и хирургическое вмешательство. Также широко используются немедикаментозные методы, но с помощью них можно исключительно организовать профилактический режим для предупреждения припадков. Каждый из методов стоит рассмотреть отдельно:
Применение препаратов
Помните, самодеятельность может привести к нежелательным последствиям, соблюдайте содержание врачебного рецепта и режим приема. Избегая рекламы/нарушения авторских прав, стоит избегать названий препаратов, и сконцентрироваться на составе и фармакологических свойствах.
Основой всех лекарств являются Триметадон и Этоуксимид, в купе с веществами, подавляющими чрезмерную мозговую активность, и витаминными добавками (в том числе Омега-3).

Немедикаментозные методы
Биологическая обратная связь. Такая терапия основана на выработке адаптаций у организма к раздражающим факторам. Позволяет развить умения саморегуляции мозговой деятельности у пациента, посредством анализа конкретных ситуаций. Результаты исследований нельзя классифицировать, как однозначные, но снижение частоты припадков наблюдается в большинстве случаев.
Гормоны. Речь идет о мелатонине, который является регулятором биологических ритмов и процессов в организме. Результаты исследований также неоднозначны.
Высокая дозировка витаминов и полезных веществ. Для эпилептиков рекомендуется повышенное содержание в пище витамина D, кальция и уже упомянутой Омеги-3. Минимальная дозировка определяется лечащим врачом и, зачастую, подразумевает дополнительные источники.
Хирургическое вмешательство
Операция может быть назначена исключительно в тех случаях, когда при диагностике болезни выявлены конкретные постоянные зоны повышенной активности мозга. Удаляются отдельные участки мозга только в тех случаях, когда они не задействованы в жизненно важных процессах и не связаны с органами чувств. А если участок неоперабелен, то может быть применена техника создания надрезов между долями мозга, для предотвращения распространения.
Хирургическому вмешательству, помимо частей мозга, обязательно подлежат опухоли, которые являются причиной припадков, и деформации черепа, создающие давление на кору головного мозга.
Симптомы эпилептических приступов
Как распознать? Различные виды генерализованной эпилепсии имеют разные симптомы. Так, для абсансов характерно больше потеря сознания, заторможенность, выпадение из реальной жизни. Возможны короткие, повторяющиеся, привычные движения (сгибает и разгибает пальцы, либо один палец и др.)
Для тонико-клонических припадков характерно 2 фазы развития симптомов. Сначала обездвиживание, выпрямление всего туловища, характерная для столбняка поза. Дыхание останавливается. Пострадавший бледнеет.
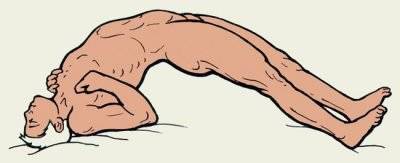 Затем начинаются судороги всех мышц, постепенно уменьшаясь и исчезая совсем.
Затем начинаются судороги всех мышц, постепенно уменьшаясь и исчезая совсем.
Начинает глубоко дышать. Появляется пена у рта, часто с примесью крови, потому что повреждаются щеки, язык, губы.
Мышечное расслабление, непроизвольное мочеиспускание и дефекация. Затем человек погружается в сон.
Для миоклонических приступов больше свойственны мелкие мышечные сокращения отдельных пучков мышц. Но они всегда симметричные. Могут наблюдаться непроизвольные движения рук, ног.
Больной часто падает. Сознание не теряется, но выявляется апатия, безучастность, потеря внимания.
Какая бывает эпилепсия: виды и симптомы болезни
Так что же это такое – эпилепсия, и почему симптомы этого заболевания вызывают столь высокое опасение?
Эпилепсия (от греч. epilepsia — брать, схватывать) — это хроническое заболевание, проявляющееся судорожными и бессудорожными припадками, психическими нарушениями и специфическими расстройствами личности. Эту болезнь еще называли «священной» (в связи с частыми психозами религиозного характера), «лунной» (из-за снохождения — лунатизма), «падучей».
Какая бывает эпилепсия, и какими признаками характеризуется каждый вид этого заболевания?
Различают истинную (идиопатическую) эпилепсию как самостоятельное заболевание и симптоматическую — как эпилептический синдром при основном заболевании, будь то последствия черепно-мозговой травмы, нейроинфекции, сосудистого, опухолевого поражения головного мозга или проявления интоксикации, например, при алкоголизме. В последних случаях происходит изменение обмена веществ в мозге из-за его отека, из-за раздражения его оболочек, из-за нарушения питания или разрушения его клеток и так далее. Здесь важную роль играет лечение основного заболевания, что часто убирает приступы или делает их более редкими.
Истинная же эпилепсия может развиваться без видимых причин, поэтому многие считают, что в ее основе лежат наследственные факторы. Предрасположенность организма к судорогам связывают с наследственно обусловленным изменением обмена веществ. Но и здесь во многих случаях надо еще реализовать эту наследственную предрасположенность с участием различных факторов, воздействующих в период внутриутробного развития, во время родов и сразу после них (инфекции, интоксикации, травмы).
При проявлении признаков эпилепсии для диагностики заболевания делают электроэнцефалографию головного мозга. Данный метод позволяет на основании электрической активности мозга выявить снижение порога судорожной готовности и эпилептический очаг.
Судорожная готовность, то есть готовность мозга ответить на раздражитель эпилептическим разрядом, есть у всех. Но для здорового человека этот раздражитель должен быть чрезвычайной силы, например, температура тела 40 градусов на фоне сильного обезвоживания, удар электрическим током.
А больному эпилепсией иногда достаточно эмоционального напряжения, громкого звука, яркого света, а чаще даже и без провокации. У него уже сформирована автономная патологическая эпилептическая система, состоящая из эпилептического очага (группы нервных клеток, постоянно находящихся в возбуждении), путей распространения электрического разряда и структур мозга, активирующих фокус (лимбико-ретикулярная и таламическая системы, отвечающие за биологические ритмы человека, гомеостаз организма). Поэтому часто симптомы болезни эпилепсия проявляются только ночью, или в полнолуние, или только во время менструаций.
В противовес эпилептической существует и антиэпилептическая система со своими тормозными центрами и веществами, которые гасят многие разряды по пути, не давая им вылиться в приступ.
Эпилепсия: общая характеристика
В классическом определении, эпилепсия – это психическое заболевание, проявляющееся в виде периодических пароксизмальных припадков, которая чаще всего сопровождается неврологическими и соматическими патологиями и тенденцией личности к концентрическому слабоумию. С клинической точки зрения, эпилепсии свойственны хронические психозы и другие расстройства личности. Припадки возникают в следствии резкой синхронной активности нейронных соединений, называемых разрядами. Характерные особенности пароксизмов, как и симптоматика, напрямую зависят от вида и формы проявления болезни.
Виды и формы эпилепсии у детей
Для детей, свойственны в том числе и традиционные виды эпилепсии – рефлекторная, височная, лобная и синдром Леннокса-Гасто, но ниже рассмотрены исключительно характерные для несовершеннолетней формы.

Фебрильные судороги.
Возраст – до 6 лет.
Высокая температура тела является серьезным фактором стресса для ребенка. Характеризуется сильными продолжительными судорогами и потерей сознания ребенком. Часто фебрильную эпилепсию путают с ознобом или проявлениями лихорадки.
Инфантильные спазмы.
Возраст – до 2 лет.
Проявляется резким поднятием головы или конечностей ребенком. Могут повторяться многократно даже в течение дня. Сопровождается задержкой в интеллектуальном развитии малыша. В 2-3 года инфантильные спазмы прекращаются, чаще всего болезнь перетекает в синдром Леннокса-Гасто.
Роландическая эпилепсия.
От 2 до 13 лет.
Приступы проявляются в виде онемения одной из частей лица, языка и губ. Речь затруднена, порой ребенок не может вспомнить, как называется та или иная вещь. Сознание сохраняется. Возможно проявление и других видов спазмов.
Миоклоническая эпилепсия.
Пубертатный период
Атонические и тонико-клинические припадки с потерей сознания, чаще всего происходят по утрам или под воздействием резких и неожиданных раздражающих факторов. Отклонений в интеллекте у подростков с подобным отклонением не замечается.
Виды приступов у детей
Существуют десятки различных видов эпилептических припадков, но наиболее распространенными, особенно среди детей, являются следующие 3 вида:
- Атонические приступы. Подразумевают резкое одновременное расслабление мышц. Очень похоже на обычный обморок.
- Тонико-клинический припадок. Чаще всего его эффект напрямую и ассоциируется с эпилепсией. Припадок выражается в потере сознания и одновременных судорог всего тела. Обычно длится всего несколько минут.
- Абсансы. Заметить признаки этой формы достаточно сложно. Во время приступа человек просто замирает. Может сопровождаться тиком глазных век. Длится всего 3-4 секунды, во время приступа больной не реагирует на происходящее.
Эпилептические признаки не обязательно связаны с потерей сознания, например, при фибральной, роландической и миоклонической формах болезни, ребенок полностью или частично сохранит сознание и даже восприятие температуры и боли.
Абсансная эпилепсия
Данный тип заболевания имеет свои отличительные черты. Он является подклассом идиопатической генерализованной формы. Встречается в основном у маленьких детей. Этот вид эпилепсии имеет специфическую клиническую картину. Для него характерно внезапное и кратковременное выключение сознания. Ребенок будто выпадает из реальности. Его взгляд устремляется в сторону, глаза стекленеют, он перестает реагировать на окружающий мир.
Приступ длится 10-15 секунд. Внешне все выглядит так, будто ребенок задумался. Такой абсанс называется простым. Часто он проходит незамеченным как для малыша, так как ребенок не помнит о случившемся, так и для родителя. Однако встречаются и выраженные формы, при которых приступ сопровождается тяжелой клиникой.
К вышеперечисленному может прибавляться запрокидывание головы. Ребенок роняет из рук, то, что держал. Эти действия сопровождаются автоматизмами в виде кивания, облизывания, причмокивания, повторения звуков. Такой абсанс носит название сложного. Редко наблюдаются атипичные проявления приступа, когда ребенок теряет сознание. При простом и сложном абсансе никогда не происходит обморока.
Нетипичная форма продолжается больший промежуток времени. После приступа ребенок будет слаб и сонлив. Прогностически такая форма эпилепсии более неблагоприятна, чем простой абсанс. Диагностируют эту патологию посредством фиксации симптоматических проявлений и электроэнцефалографии (ЭЭГ).
Такая форма эпилепсии не влияет на интеллектуальные способности ребенка, на его неврологическую составляющую. Данная форма нередка и составляет 20% от всех случаев заболевания у детей, в основном в возрасте 3 – 8 лет. Чаще наблюдается у девочек.
Что это такое: определение заболевания
 Что значит эпилепсия: это психическое или неврологическое заболевание человека?
Что значит эпилепсия: это психическое или неврологическое заболевание человека?
Эпилепсия — неврологическое заболевание, при котором у больного регулярно возникают судорожные приступы.
Появлению припадка способствуют два условия: наличие очага эпилептической активности в головном мозге и готовность мозга откликнуться на раздражение нейронов.
По МКБ 10 эпилепсия у взрослых обозначена номером G40.
Диагноз ставится, если у пациента было 2 и более приступа, единичный судорожный припадок не является эпилепсией.
Заболевание имеет неврологический характер, а не психический. Примерно 20% заболевших имеют психические расстройства, но они чаще связаны с другим заболеванием мозга.
При тяжелом течении болезни у пациента может развиться легкое расстройство психики в виде ухудшения памяти, внимания, тяжелые неврозы, психозы, депрессии встречаются очень редко.
Что такое эпилепсия? Узнайте из видео:
Симптомы эпилепсии у детей
 Эпилепсия в детском возрасте имеет собственную симптоматику, в сравнении с эпилепсией взрослого человека. У новорожденного малыша она часто проявляется как простая двигательная активность, что затрудняет диагностику болезни в таком возрасте. Особенно если учитывать, что не все пациенты страдают судорожными припадками, тем более дети, что мешает заподозрить патологический процесс долгое время.
Эпилепсия в детском возрасте имеет собственную симптоматику, в сравнении с эпилепсией взрослого человека. У новорожденного малыша она часто проявляется как простая двигательная активность, что затрудняет диагностику болезни в таком возрасте. Особенно если учитывать, что не все пациенты страдают судорожными припадками, тем более дети, что мешает заподозрить патологический процесс долгое время.
Чтобы понять, какие именно симптомы могут указывать на детскую эпилепсию, важно внимательно следить за состоянием и поведением ребенка. Так, детские ночные кошмары, сопровождаемые частыми истериками, криками, могут указывать на данное заболевание
Дети с эпилепсией могут ходить во сне и не реагировать на разговор с ними. У детей при данном заболевании могут возникать частые и резкие головные боли с тошнотой, рвотой. Также у ребенка могут наблюдаться краткосрочные речевые расстройства, которые выражаются в том, что, не теряя сознания и двигательной активности, ребенок просто не может в какой-то момент сказать ни слова.
Всю вышеназванную симптоматику очень трудно обнаружить. Еще сложнее выявить взаимосвязь ее с эпилепсией, поскольку все это может возникать и у детей без существенных патологий. Однако при слишком частых проявлениях таких симптомов необходимо показать ребенка неврологу. Он поставит диагноз на основе электроэнцефалографии мозга и компьютерной либо магнитно-резонансной томографии.
Симптомы эпилепсии
Психические расстройства больных эпилепсией определяются:
- органическим поражением головного мозга, лежащим в основе заболевания эпилепсии;
- эпилептизацией, то есть результатом деятельности эпилептического очага,
- зависят от локализации очага;
- психогенными, стрессовыми факторами;
- побочным действием антиэпилептических препаратов — фармакогенные изменения;
- формой эпилепсии (при отдельных формах отсутствуют).
структура психических расстройств при эпилепсии
|
1. Психические нарушения в продроме припадка |
1. Предвестники в виде аффективных нарушений (колебания настроения, тревога, страх, дисфория), астенических симптомов (утомляемость, раздражительность, снижение работоспособности) 2. Ауры (соматосенсорная, зрительная, слуховая, обонятельная, вкусовая, психическая) |
|
2. Психические нарушения как компонент приступа |
1. Синдромы изменения сознания: а) выключение сознания (кома) — при генерализованных припадках и вторично-генерализованных б) особые состояния сознания — при простых парциальных припадках в) сумеречное помрачение сознания — при сложных парциальных припадках 2. Психические симптомы (нарушения высших корковых функций): дисмнестические, дисфазические, идеаторные, аффективные, иллюзорные, галлюцинаторные. |
|
3. Постприступные психические нарушения |
1. Синдромы изменения сознания (сопор, оглушение, делирий, онейроид, сумерки) 2. Афазия, олигофазия 3. Амнезия 4. Вегетативные, неврологические, соматические нарушения 5. Астения 6. Дисфория |
|
4. Психические нарушения в межприступном периоде |
1. Изменения личности 2. Психоорганический синдром 3. Функциональные (невротические) расстройства 4. Психические нарушения, связанные с побочным влиянием антиэпилептических препаратов 5. Эпилептические психозы |
особенности изменений личности при эпилепсии
1. Характерологические:
- эгоцентризм;
- педантизм;
- пунктуальность;
- злопамятность;
- мстительность;
- гиперсоциальность;
- привязанность;
- инфантилизм;
- сочетание грубости и угодливости.
2. Формальные расстройства мышления:
- брадифрения (тугоподвижность, замедленность);
- обстоятельность;
- склонность к детализации;
- конкретно-описательное мышление;
- персеверация.
3. Перманентные эмоциональные расстройства:
- вязкость аффекта;
- импульсивность;
- эксплозивность;
- дефензивность (мягкость, угодливость, ранимость);
4. Снижение памяти и интеллекта:
- легкие когнитивные нарушения;
- деменция (эпилептическое, эгоцентрическое, концентрическое слабоумие).
5. Изменение сферы влечений и темперамента:
- повышенный инстинкт самосохранения;
- повышение влечений (замедленный темп психических процессов);
- преобладание хмурого, угрюмого настроения.
Предвестники судорог
Аура (от греческого – «дуновение») представляет собой предвестник приступа эпилепсии, предшествует потере сознания, но не при любой форме заболевания. Проявляться аура может различной симптоматикой – у больного могут начать резко и часто сокращаться мышцы конечностей, лица, он может начать повторять одинаковые жесты и движения – бег, взмахи руками. Также в качестве ауры способны выступать и разнообразные парестезии. Пациент может ощущать онемение в различных частях тела, ощущение ползающих мурашек по коже, некоторые участки кожи могут жечь. Также бывают и слуховые, зрительные, вкусовые или обонятельные парестезии. Психические предвестники могут проявляться в виде галлюцинаций, бреда, что иногда называют предсудорожным помешательством, резкого изменения настроения в сторону озлобленности, угнетенности либо, наоборот, блаженства.
У конкретного пациента аура всегда постоянна, то есть проявляется одинаково. Это кратковременное состояние, длительность которого составляет несколько секунд (редко – больше), при этом пациент всегда находится в сознании. Возникает аура при раздражении эпилептогенного очага в головном мозге. Именно аура может указать на дислокацию болезненного процесса при симптоматической разновидности эпилепсии и на эпилептический очаг при генуинном типе болезни.
Диагностика
Что делать, если есть симптомы? В любом случае появления судорог необходимо обратиться к врачу. Врач, который занимается вопросами таких состояний, это невролог.
Более узким специалистом является невролог — эпилептолог. В диагностике также участвует нейрофизиолог.
Диагностика эпилепсии начинается с общего обследования, выяснения причин. Необходимо собрать полноценный анамнез, расспросить об особенностях произошедшего приступа.
Следующий шаг, который предпримет врач — снятие электроэнцефалограммы (ЭЭГ). Это такая процедура, при которой регистрируется электрические потенциалы мозга.
Электроды, наложенные на кожу головы, регистрируют эти потенциалы и преобразовывают их в виде различных колебаний.
Для проведения процедуры необходима подготовка за 12 часов. Исключить прием препаратов по назначению врача, не есть шоколад, не пить кофе, энергетики.
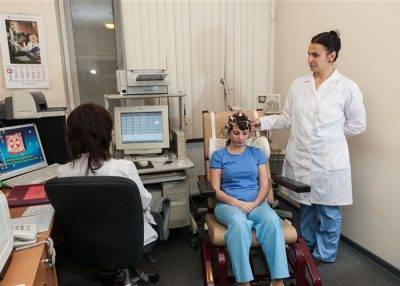 При проведении процедуры нельзя нервничать. Детям надо заранее объяснить ход исследования, потренироваться надевать шапочку, успокоить ребенка, взять с собой игрушку, книжку, питье.
При проведении процедуры нельзя нервничать. Детям надо заранее объяснить ход исследования, потренироваться надевать шапочку, успокоить ребенка, взять с собой игрушку, книжку, питье.
Для выявление скрытой эпилепсии используют различные пробы (яркий свет, громкий звук, сон, глубокое дыхание).
ЭЭГ возможно проводить совместно с видеофиксацией для подробного описания судорожного синдрома, его длительности, характера.
Другим методом для косвенной диагностики является КТ, МРТ головного мозга. При этих исследованиях можно заподозрить основную причину, патологию, при которой могли возникнуть судороги.
При подозрении наследственной формы — консультация генетика. Необходима дифференцировка от фокальных форм, обмороков, психических нарушений (истерия).
Образ жизни больных мужчин и женщин
Благодаря возможностям современной медицины, эпилептики могут вести обычный образ жизни. Однако, он должен соблюдать некоторые правила, предотвращающие развитие припадка:
- Избегать мест большого скопления людей, изменений климата, часовых поясов.
- Беречься от стрессов.
- Не употреблять алкоголь.

Не находиться длительное время на солнце, в бане, сауне, чтобы не спровоцировать перегревание.
Соблюдать режим дня. Для пациента важен полноценный сон, чередование труда и отдыха, правильное питание.
Больные могут заниматься спортом, но участие в соревнованиях запрещено.
Что касается беременности и родов, то на этот счет нет однозначного мнения. По статистике, 90% женщин, страдающих эпилепсией, нормально вынашивают и рожают здоровых детей.
Абсолютными противопоказаниями к беременности являются:
- Частые генерализованные приступы, не поддающиеся медикаментозному лечению.
- Видимые расстройства личности женщины.
- Эпистатус.
В остальных случаях беременность не противопоказана. За полгода до зачатия женщина должна пройти полное обследование и обсудить с лечащим врачом тактику ведения беременности и возможные риски.
Актуальным является вопрос воинской службы с данной болезнью. Молодые люди, страдающие эпилепсией, могут быть призваны в армию с категорией Б4 (годен с незначительными ограничениями), если они не принимают противосудорожных препаратов и у них не было приступов последние пять лет.
В остальных случаях призывник попадает под категорию В и увольняются в запас.
Медикаментозное лечениеэпилепсии.
История
лечения эпилепсии начинается с появления солей брома, которые первым применил
Чарльз Лекок в 1857 г.
С 1912 г.
единственными препаратами для купирования эпилептических припадков стали
барбитураты. Они были созданы и внедрены в клиническую практику профессором
органической химии Берлинской промышленной Академии Адольфом фон Байером в 1863 г. и названы так в
честь его жены Барбары. В 1904
г. Эмиль Фишер и Иосиф Меринг открыли соли барбитуровой
кислоты (барбитал и фенобарбитал). Барбитал в дальнейшем получил название
«веронал» в честь города Верона (Северная Италия), где разыгралась трагедия
Ромео и Джульетты — так назывался сонный напиток, который монах дал Джульетте.
Начиная с 1938 г.,
после клинической апробации гидантоинов (фенитоин, дилантин, дифенин), а затем
и других противоэпилептических средств (тримидон, триметатион, триметин,
1946г.), примидона (гексамидин, 1952г.), этосуксимида (суксилеп, 1960 г.) появились новые
возможности воздействия на эпилептические припадки. С этого времени наступил
этап полипрагмазии в лечении эпилепсии, при котором приоритетной стала тактика
назначения одновременно нескольких противоэпилептических препаратов (метод
«шрапнельного выстрела»). Тенденция к полипрагмазии привела к использованию
различных комбинаций противоэпилептических препаратов. Чаще всего комбинировали
барбитураты, подавляющие эпилептическую активность на корковом уровне с
гидантоинами, действующими на уровне стволовых образований мозга, добавляя к
ним стимулирующее вещество с целью уменьшения седативного действия (кофеин,
эфедрин, фенамин, стрихнин). Такие лекарственные смеси носили наименования по
фамилиям авторов, их предложивших (Серейского, Воробьева, Расина, Кармановой,
Бродского). Полипрагмазия как основной метод лечения эпилепсии применялась
вплоть до 60–70-х годов ХХ в., т.к. считалось необходимым использовать
одновременно несколько противоэпилептических средств (Ремезова Е.С., 1954;
Серейский М.Я., 1955; Воробьев С.П., 1958; Ходос Х.Д., 1964; Абрамович Г.Б.,
Харитонов Р.А., Тец И.С., 1965; Вайнтруб М.Я., 1979 и другие).
В 1964 г. в клиническую
практику был введен карбамазепин (финлепсин, тегретол), а в 1967 г. — вальпроаты
(депакин, конвулекс, конвульсофин). Это постепенно изменило представление о
преимущественном значении комбинированной терапии для лечения эпилепсии. В
результате «золотым стандартом» в лечении эпилепсии в конце 80-х годов прошлого
столетия стала монотерапия (использование одного препарата), а политерапия
(применение двух и более антиконвульсантов) стала применяться лишь при
невозможности адекватной монотерапии.
Стратегия лечения эпилепсии
1. Установление диагноза эпилепсии
(анатомо-электро-клинически, т.е. с обязательным использованием, кроме
клинического исследования, результатов электроэнцефалограммы и
магнитно-резонансной томографии).
2. Выбор АЭП в соответствии с формой
эпилепсии и типом припадков.
3. Начало лечения с препарата с наиболее
широким терапевтическим диапазоном и минимальной вероятностью осложнений.
4. Доза АЭП должна быть не ниже
рекомендуемой терапевтической из расчета мг/кг веса в сут или мг/сут для данного
возраста.
5. Начало с монотерапии с доведением дозы
до эффективной. Лишь при максимально допустимой дозе при отсутствии
положительного эффекта — переход на АЭП второго выбора, желательно последнего
поколения (альтернативная монотерапия).
6. При отсутствии эффекта от
альтернативной монотерапии — рациональная политерапия (комбинация двух, в
крайнем случае, трех АЭП) с обязательным включением АЭП последнего поколения.
7. Регулярность приема АЭП.
8. Продолжительность приема АЭП в
зависимости от формы эпилепсии и эффективности лечения.
Выбор
антиэпилептического препарата (АЭП) в зависимости от типа эпилептического
припадка (в порядке убывания)
|
Тип |
Препараты выбора |
|
Парциальные (простые, сенсорные, с нарушением |
1–4. Карбамазепин, окскарбазепин, топирамат, 5–6. Вальпроаты, ламотриджин |
|
Генерализованные абсансы (типичные, атипичные) |
1–2. Вальпроаты, ламотриджин. 3–4. |
|
Тонико-клонические, тонические, клонические |
1–6. |
|
Миоклонические |
1. 2. 3. 4. |
|
Атонические |
1. 2–3. 4. |
|
Вегетативно-висцеральные |
1. 2–3. 4. |
Причины возникновения
Безусловно, вполне логичен вопрос: от чего появляется эпилепсия и какие факторы способствуют ее возникновению? Особенно остро вопрос стоит у родителей, волнующихся за своих малышей. Чтобы понять, из-за чего может появиться эпилепсия, следует определить, возможен ли вариант наследственной предрасположенности к заболеванию. Если таковой отсутствует, необходимо обследование, дабы выяснить актуальные причины.
Идиопатическая причина
Возможно, ваши родители, дедушки или бабушки страдали от приступов эпилепсии, причины которых были неизвестны. Если в вашем роду встречались такие случае, велика вероятность, что это и является корнем проблемы у вас или чада. Такая причина характеризуется отсутствием изменений в головном мозге.
Симптоматическая причина
Обследование может выявить ряд характерных признаков. К ним относится киста, кровоизлияние в мозг. Также структурным дефектом может являться опухоль.
Криптогенная причина
Бывают случаи, когда не удаётся установить, от чего появляется эпилепсия. Несмотря на это, необходимо находиться под наблюдением врача.
Диагностирование
Ошибочно полагают, что эпилепсия ограничивается несколькими видами. На сегодняшний день медицина выделяет 40 форм различных приступов этого заболевания. Естественно, для определённого вида характерна своя методика лечения
Поэтому необходимо понимать, насколько важно вовремя узнать, из-за чего появляется эпилепсия и в какой из форм
Основным методом диагностирования называют сегодня магнитно-резонансную или компьютерную томографию, а также электроэнцефалографию (ЭЭГ).Массовые исследования осуществляются, обычно, с помощью ЭЭГ (носит название рутинного метода обследования). Процедура проходит в течение 15 минут. Длительное исследование продолжительностью 1-12 часов, называется ЭЭГ мониторингом. В учёт берется как время бодрствования, так и период сна.
Таким образом, отвечая на вопрос, с чего начинается эпилепсия, можно сказать – с диагностики. Заметив первые симптомы, необходимо незамедлительно записаться на диагностирование. Бояться или стесняться своей проблемы не нужно, медицина развивается и дает возможность быстро и максимально точно диагностировать заболевания, чтобы подобрать методы решения проблемы.
Понятие эпилепсии
Наступление единичного характерного для эпилепсии приступа возможно из-за специфичной реакции живого организма на процессы, которые в нём произошли. По современным представлениям, эпилепсия — это неоднородная группа заболеваний, клиника хронических случаев которых характеризуется судорожными повторными приступами. В основе патогенеза этого заболевания лежат пароксизмальные разряды в нейронах головного мозга. Эпилепсия характеризуется главным образом типичными повторными приступами различного характера (существуют также эквиваленты эпилептических припадков в виде внезапно наступающих расстройств настроения (дисфории) или характерные расстройства сознания (сумеречного помрачения сознания, сомнамбулизма, трансов), а также постепенным развитием характерных для эпилепсии изменений личности и (или) характерным эпилептическим слабоумием. Речь идёт об эпилепсии, только если эти изменения психики наступают, что происходит в меньшинстве случаев. В некоторых случаях наблюдаются также эпилептические психозы, которые протекают остро или хронически и проявляются такими аффективными расстройствами, как страх, тоска, агрессивность или повышенно-экстатическое настроение, а также бредом, галлюцинациями. Если возникновение эпилептических приступов имеет доказанную связь с соматической патологией, то речь идёт о симптоматической эпилепсии. Кроме того, в рамках эпилепсии часто выделяют так называемую височную эпилепсию, при которой судорожный очаг локализуется в височной доле. Такое выделение определяется особенностями клинических проявлений, характерных для локализации судорожного очага в височной доле головного мозга.
В некоторых случаях приступы осложняют течение неврологического или соматического заболевания либо травмы головного мозга.
Отношение к эпилепсии
Древние греки и римляне объясняли эпилепсию божественным вмешательством — «Геркулесова болезнь», «божественная болезнь», «падучая». Также в одном из средневековых руководств к вызову духов говорится, что при неправильной подготовке к обряду маг может погибнуть, испытав при этом эпилептический и апоплексический удар. Больных эпилепсией по-прежнему широко стигматизируют. Это может повлиять на людей экономически, социально и культурно. До 1970 года Великобритания имела законы, которые мешали людям с эпилепсией заключать брак. Даже сейчас многие страны не позволяют людям, даже с хорошо контролируемой эпилепсией, водить машину и выбирать различные профессии без достаточных на то причин. В развитых странах люди с хорошо контролируемой эпилепсией обычно могут работать в качестве преподавателей, работников здравоохранения и в качестве актеров. В России этот диагноз является абсолютным противопоказанием для работы в этих областях
Терминология
- Под термином эпилепсия понимают повторяющиеся припадки, которые были определены как приходящие внезапные избыточные возбуждения нейронов коры головного мозга.
- Судорожный приступ проявляется двигательными нарушениями.
- Эпилептические приступы — наиболее подходящий термин, так как приступы бывают чисто сенсорными (акинетическими, то есть без двигательных нарушений).
Классификация приступов
Эпилептические приступы могут иметь различные проявления в зависимости от этиологии, локализации поражения, ЭЭГ-характеристик уровня зрелости нервной системы на момент развития приступа. В основе многочисленных классификаций лежат эти и другие характеристики. Однако с практической точки зрения имеет смысл выделять две категории:
Первично-генерализованные приступы
Первично-генерализованные приступы — двусторонние симметричные, без очаговых проявлений в момент возникновения. К ним относятся два вида:
- тонико-клонические приступы (grand mal)
- абсансы (petit mal) — короткие периоды потери сознания.
Парциальные приступы
Парциальные или фокальные приступы — наиболее частое проявление эпилепсии. Они возникают при повреждении нервных клеток в специфической зоне одного из полушарий мозга и подразделяются на простые парциальные, сложные парциальные и вторично-генерализованные.
- простые — при таких припадках не происходит нарушения сознания
- сложные — приступы с нарушением или изменением сознания, обусловлены разнообразными по локализации участками перевозбуждения и часто переходят в генерализованные.
- вторично-генерализованные приступы — характерно начало в виде судорожного или бессудорожного парциального приступа или абсанса с последующим двусторонним распространением судорожной двигательной активности на все группы мышц.
 МИР ЛОГИКИ
МИР ЛОГИКИ