Инсульт
Преходящее нарушение мозгового кровообращения: методы лечения
При легком течение приступа болезни, который фиксируется не более одного часа, возможно проведение лечения в условиях поликлинического отделения. Если эпизод ПНМК проявляется тяжелыми нарушениями и его признаки наблюдаются свыше одного часа, рекомендовано провести лечение в стационарном отделении неврологической клиники.
Основной акцент в лечении сбоев в мозговом кровообращении сделан на мероприятиях, направленных на улучшение кровоснабжения церебральных сосудов, устранение отека мозга,нормализацию реологических показателей крови, восстановление нормального обмена веществ в нервных тканях, стабилизацию артериального давления. Программа терапии избирается для каждого конкретного пациента в индивидуальном порядке.
Для снижения высокого кровяного давления используют лекарственные препараты группы периферических вазодилататоров, например: Дибазол (Dibazol). В целях нормализация артериального давления и усиления сердечной деятельности в лечение рекомендовано использовать сердечные гликозиды, например: Строфантин К (Strophantinum К).
Для улучшения реологических показателей крови могут быть использованы плазмозамещающие средства, например: Декстран (Dextran). Для улучшения циркуляции крови применяют также плазмозамещающие препараты, например: Реополиглюкин (Rheoporygluclnum). В качестве нейрометаболитов используют ноотропные лекарственные средства, например: Пирацетам (Pyracetamum).
Пациентам, перенесшим эпизод ПНМК, рекомендован продолжительный прием ацетилсалициловой кислоты (Acidum acetylsalicylicum). В качестве седативных средств применяют коротким курсом бензодиазепины, например: Тазепам (Tazepam).
Лечение и профилактика ишемического инсульта
Алгоритм врачебной тактики включает: диагностику инсульта, прогноз последствий. Исходя из этого проводят выбор оптимальной тактики терапии. Наиболее перспективным направлением терапии ишемического инсульта являются:
-
активная реперфузия – восстановление кровотока;
-
нейропротекция – предотвращение разрушения нервных клеток в пенумбре.
Список препаратов для лечения острейшего периода ишемического инсульта:
-
Рекомбинантный тканевой активатор плазминогена rt-PA (Актилизе)
-
Ингибиторы ферментов (Катоприл, Эналоприл, Рамноприл)
-
Блокаторы рецепторов ангиотензина II (Лозартан, Кондесартан)
-
Тромбоцитарные антиагреганты (Аспирин, Тиклопидин, Клопидопель, Дипиридамол, Пентаксифиллин);
-
Низкомолекулярные декстраны (Реополиглюкин);
-
Антагонисты глутамата и его рецепторов (Глицин, Ризулол, Лубелузол);
-
Антагонисты кальция (Нимодипин);
-
Антиоксиданты/предшественники антиоксидантов (Мексидол, Альфа-токоферол, Карнозин, Милдранат, Актовегин);
-
Препараты влияющие на тканевой обмен (Инозие-Ф, Рибоксин, Цитохром С);
-
Диуретики (Фуросемид).
В некоторых случаях для эффективного лечения ишемического инсульта используют хирургические методы лечения, в том числе: реканализация (удаление) тромба сосудов каротидная эндатерэктомия (КЭАЭ), ангиопластика и стенирование сонных артерий.
Автор статьи:
Образование: В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».
‹
Вода «живая» и «мёртвая», или, что такое ОВП воды?
-3 кг за 3 дня: быстрые диеты
›
Осложнения
ОНМК не проходит бесследно. Инсульт головного мозга приводит к тяжким последствиям. Самым грозным осложнением после инсульта является смерть: после геморрагического – смертность превышает 80% из всех случаев, после ишемического – до 40%, после субарахноидального кровоизлияния – от 30% до 60%.
20% больных впадает в сопорозное состояние, при котором сознание сохранено, но может отключаться на некоторое время. Человек находится в беспамятстве или как при глубоком оглушении: отсутствует ориентация и происходит замедление всех психических процессов. Сопор в основном переходит в кому, если не были проведены реанимационные мероприятия.
Кома – состояние, при котором угнетены жизненно важные функции, сознание отсутствует, происходит полное отключение рефлексов. Больной может быть угнетен или крайне агрессивен, но неадекватен. Прогноз при коме после инсульта неблагоприятный и в 90% случаях приводит к смерти.
Отек головного мозга при инсульте – часто встречающееся осложнение, которое приводит к смерти. При отеке происходит пропотевание плазмы крови в ответ на повреждение мозга, нейроны и межклеточное пространство наполняются водой, что приводит к повышению давления в мозговых тканях. При отеке состояние больного резко ухудшается за короткий промежуток времени: происходит потеря сознания, судороги, неравномерное дыхание, судорожный синдром, ступор.
Повторный инсульт может наступить в течение года после излечения. Причины его такие же, как и первичного, но протекает он значительно тяжелее и приводит к летальному исходу или полной обездвиженности. Возникает он из-за того, что человек не выполняет рекомендации врача, так как чувствует себя абсолютно здоровым. После первичного инсульта необходимо провести КТ или МРТ головы для выявления аневризмы сосудов, контролировать АД, нормализовать холестериновый обмен, ограничить себя от физических и психических перегрузок для того, чтобы не допустить повторного инсульта и его последствий.
Паралич или парез рук и ног – одно из осложнений, которое влияет на качество жизни больного. Не всегда можно восстановить полностью функцию конечностей. И в большинстве случаев исход – невозможность выполнения элементарных двигательных навыков.
Следует особо выделить геморрагический инсульт правой стороны, который приводит к необратимым последствиям нарушения движения и всех видов чувствительности, длительной парализации и психическим расстройствам.
ЛЕЧЕНИЕ НАРУШЕНИЙ МОЗГОВОГО КРОВООБРАЩЕНИЯ.
Лечение преходящих нарушений мозгового кровообращения атеросклеротического происхождения, в основе которых предполагается сосудисто-мозговая недостаточность, должно быть очень осторожным. Заранее нельзя сказать, окажется ли данное нарушение преходящим или стойким.
- Больному должен быть обеспечен психический и физический покой.
Необходимо также определить, как в данный момент работает сердце и измерить артериальное давление. -
При ослаблении сердечной деятельности применяют Кардиотонические препараты(сульфокамфокаин, подкожно кордиамин 0,25–1 мл 0,06%-ного раствора коргликона).
В случае резкого падения артериального давления вводят 1–2 мл 1%-ного раствора мезатона подкожно или внутримышечно, кофеин подкожно, эфедрин по 0,025 г три раза в день внутрь. - Для улучшения кровоснабжения мозга при условии нормального или повышенного артериального давления назначают внутривенно или внутримышечно раствор эуфиллина (10 мл 2,4%-ного раствора эуфиллина10 мл изотонического раствора натрия хлорида внутривенно или 1–2 мл 24%-ного раствора эуфиллина внутримышечно). Эуфиллин улучшает мозговой кровоток, улучшает отток крови по венам и препятствует нарастанию отека мозговой ткани.
-
Сосудорасширяющие средства назначают главным образом при ПНМК, которое сопровождается повышением АД. При нормальном или пониженном артериальном давлении назначают кардиотонические препараты.
- Из сосудорасширяющих применяют 2%-ный раствор папаверина 1–2 мл внутривенно, или но-шпу 1–2 мл (вводить медленно!)
- Сосудорасширяющее действие оказывает циннаризин по 1 таблетке (0,025) 3 раза в день или ксалетинола-никотинат (теоникол) по 1 таблетке (0,15 г) Х 3 раза в день, или 1–2 мл внутримышечно. Ксалетинол-никотинат усиливает кровоток в мелких сосудах, улучшает его, повышает доставку и использование кислорода мозговой тканью, улучшает химический состав крови, что благотворно сказывается и на сердечной деятельности.
- Целесообразно назначать внутривенное, капельное введение кавинтона (лучше в стационарных условиях) 10–20 мг (1–2 ампулы) в 500 мл изотонического раствора натрия хлорида, после чего переходят на прием таблетированного препарата по 0,005 три раза в день. Кавинтон оказывает общее сосудорасширяющее действие, но более избирательна — на сосуды мозга, особенно на капилляры, улучшая питание мозговой ткани кислородом и выводя продукты окисления.
- Также может использоваться и треминал. Назначают внутривенно 100–200 мг (5–10 мл) в 250–500 мл изотонического раствора натрия хлорида, далее переходят на приемы драже по 1–2 драже три раза в день.
Профилактика заболевания.
Преходящие нарушения мозгового кровообращения лучше всего предотвратить, чем лечить. Для этого нужно проводить профилактические меры, особенно когда у вас повышенное артериальное давление, преклонный возраст, нарушение сердечной деятельности.Необходимо
- Регулярное исследование крови, особенно ее вязкость, количество тромбоцитов. Необходим контроль за артериальным давлением.
- В таких случаях назначают Антиагрегантыв поддерживающих дозах:Ацетилсалициловую кислоту в малых дозах 0,001 г/кг веса утром; Продексин или Кураленил. Эти препараты предотвращают образование артериогенных эмболов или склеивание форменных элементов крови.
- С целью профилактики преходящих нарушений кровообращения в мозговой ткани также имеет смысл назначать Антикоагулянты непрямого действия:Пелентин по 0,1–0,3 г 2–3 раза в день или Фимилин по 0,03, два раза в день, Симкупар по 0,004 г 3 раза в день. Все эти препараты необходимо назначать при контроле крови, а также строго учитывать противопоказания к их применению (болезни печени и почек, язвенная болезнь желудка и 12-перстной кишки, геморроидальные и маточные кровотечения, повышенная кровоточивость и др). Отменяют эти препараты постепенно, снижая дозу и увеличивая интервал между приемами.
- При лечении преходящих нарушений мозгового кровообращения назначают Успокаивающие и Снотворные препараты: Сибазон, седуксен, сомапаис, валериану, пустырник и различные симптоматические средства, направленные на снятие, головной боли, головокружения, тошноты, рвоты.
Длительность постельного режима может быть различной, в зависимости от тяжести клинических проявлений.
Более длительный постельный режим должен быть у больных, у которых отличались симптомы поражения мозгового ствола— не менее 3 — 4 недель.
Последствия и осложнения ишемического инсульта
Рекомендации по снижению риска ишемического инсульта
Рекомендации даны на основании »Рекомендаций по ведению больных с ишемическим инсультом и транзиторными ишемическими атаками», 2008, подготовленных авторским коллективом Исполнительного комитета Европейской инсультной организацией (ESO)
-
Больным с сахарным диабетом рекомендовано поддержание артериального давления на уровне (130/80), его коррекцию проводить »Cтатинами» – фармакологическими препаратами, применяемыми для уменьшения уровня холестерина и атерогенных липопротеинов в крови (Аторис, Акорта, Атомакс, Аторвастатин, Вазимип, Веро-Симвастатин, Зокор, Зокор-форте, Кардиостатин, Лескол форте, Липтонорм, Мертенил, Овенкор, Розукард, Розулип, Роксера, Симва Гексал, Симвастатин Алкалоид, Симвастол, Симвар, Симгал, Таркаверд, Тулип, Холестар и другие). Все препараты из фармакологической группы – статины имеют ограничения и противопоказания.
-
Курение вдвое повышает риск развития ишемического инсульта, отказ от курения достоверно снижает риск ишемического инсульта на 50%
-
Алкоголь, высокие (от 60 г/день и выше), умеренные (от 12 до 24 г/день) дозы повышают риск, а низкие (12 г/день) дозы наоборот снижают риск развития ишемического инсульта. Злоупотребление алкоголем связано с гипертензией.
-
Умеренная физическая активность, физические нагрузки в свободное от работы время (2-5 часов/неделю) достоверно снижают уровень риска ишемического инсульта.
-
Масса тела. Индекс массы больше 25 ед. Является равной причиной инсультов для мужчин и женщин в виду гипертензии и риска развития у этой категории сахарного диабета. Большой живот у мужчин повышает риск инсульта, у женщин зависимость не выявлена. Снижение массы тела достоверно снижает риск сердечно-сосудистых нарушений, но не инсультов.
-
Постемонаузальная и эстроген-заместительная терапия у женщин. Доказано, что риск инсульта увеличивается у женщин длительное время (более пяти лет) принимающих заместительную терапию.
Перечень документов, необходимый для освидетельствования в бюро медико-социальной экспертизы (МСЭ):
-
Заявление гражданина РФ/его законного представителя (нотариально заверенная доверенность).
-
Документ, удостоверяющий личность – паспорт гражданина РФ.
-
Направление на медико-социальную экспертизу (подписанное главным врачом, заверенное печатью учреждения);
-
Копия трудовой книжки (заверяют по месту работы).
-
Медицинские документы, свидетельствующие о состоянии здоровья гражданина (амбулаторная карта, выписки из стационаров, заключения консультантов, результаты обследования).
-
Для работающих граждан – профессионально-производственная характеристика с последнего места работы (по утвержденной форме).
Что должны сделать врачи скорой помощи после приезда к больному
- После оценки состояния больной в обязательном порядке госпитализируется.
- Больного госпитализируют только в положении «лежа».
- При ишемическом инсульте обычно везут на отделение неврологии, при геморрагическом – в нейрохирургию. Но прежде всего – в реанимацию.
- Сразу после госпитализации осуществляют диагностику для скорейшего определения вида инсульта и участка его локализации.
- В качестве первой помощи проводят медикаментозную терапию, направленную на снижение давления, устранение спазма сосудов, на восстановление нарушенных функций.
- Также в мероприятия входит восстановление дыхания с помощью определенных систем, подключение аппаратуры для мониторинга состояния больного.
Чем раньше начнется лечение — и, далее, реабилитация — тем выше шансы больного!
Сайт Colady.ru предупреждает: самолечение может навредить Вашему здоровью! Диагноз должен ставить только врач после проведенного обследования. А потому при обнаружении тревожных симптомов обязательно обратитесь к специалисту!
Геморрагический инсульт
Кровоизлияние в мозг происходит внезапно. При геморрагическом инсульте шансы пациента выжить значительно ниже, чем при ишемическом. Болезнь может настигнуть человека в самый активный период жизни: на рабочем месте, в гостях, при физических нагрузках и стрессовых состояниях.
Стенки повреждённых сосудов рвутся под воздействием неблагоприятных факторов, что приводит к общемозговым симптомам заболевания.
Симптомы
Кровоизлияние в ткани мозга бывает нескольких видов, каждый из которых имеет свои симптомы, диагностируется и лечится по-разному.
- Кровь изливается между оболочками мозга и костями черепа (субарахноидальное пространство). Пациент страдает от приступа головной боли, тошноты и рвоты. Развивается светобоязнь, облегчение состояния не наступает, больной может резко потерять сознание.
- Кровоизлияние в ткани головного мозга. Характеризуется образованием гематомы в самом мозге. Неврологические симптомы при данном виде поражения зависят от локализации патологии:
- в лобной доле мозга — приводит к дурашливости, нарушениям речи и шаткой походке. Пациент может спонтанно вытягивать губы трубочкой;
- в височной — провоцирует нарушения зрения и слуха (пациент видит часть зрительной картинки и не понимает родную речь). Тело сводит судорогой;
- в теменной — лишает чувствительности одну половину тела (температурная, болевая);
- в затылочной — вызывает потерю зрения на один или оба глаза;
- в мозжечке — приводит к нарушению координации движений: шаткая походка, бегающие из стороны в сторону глаза и снижение тонуса мышц. Больной может сбивчиво дышать, наблюдаются гиперемия (покраснение) кожи лица и судорожные припадки до потери сознания.
Причины возникновения
В большинстве случаев причинами кровоизлияния в мозг становятся хронические болезни и вредные привычки человека.
- Артериальная гипертензия.
- Аневризмы и патологии сосудов головного мозга.
- Васкулиты, ангиопатии, гемофилия и тромбоцитопения.
- Приём препаратов с фибринолитическими свойствами и антикоагулянтов (Гепарин, Аспирин и т.д.).
- Курение, алкоголизм, наркомания.

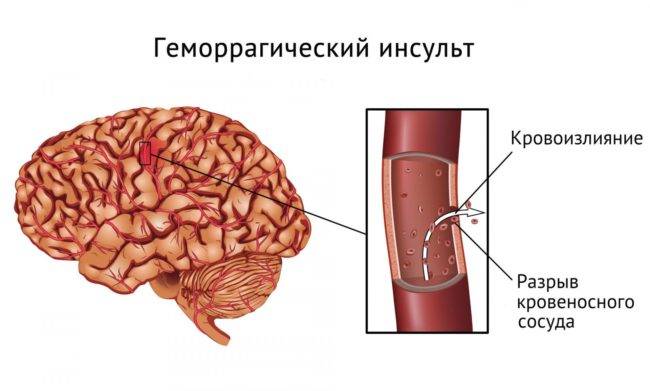 У пациента с геморрагическим инсультом проявляется ряд симптомов, позволяющих предположить, где находится место кровоизлияния
У пациента с геморрагическим инсультом проявляется ряд симптомов, позволяющих предположить, где находится место кровоизлияния
Среди факторов риска медики отмечают следующие:
- возраст старше 50 лет (и мужчины, и женщины);
- ожирение;
- сахарный диабет;
- наследственная предрасположенность.
Диагностика
При поступлении в больницу пациенту назначают экстренное КТ или МРТ. Исследования помогают установить правильный диагноз при ОНМК и спланировать медикаментозную терапию, с их помощью врачи определяют:
- тип инсульта и место расположения гематомы;
- наличие и степень отёка мозга;
- объём кровоизлияния и эволюцию гематомы;
- данные по вентикулярному кровоизлиянию (наличие, распространённость) и т. д.
Неотложная помощь и лечение
При первых подозрениях на кровоизлияние в мозг нужно положить больного на ровную поверхность, слегка приподняв его голову
Важно следить за тем, чтобы человек не захлебнулся рвотными массами
Экстренные меры делятся на консервативные и хирургические и включают в себя:
- Нормализацию повышенного артериального давления.
- Устранение или уменьшение отёка головного мозга.
- Интубацию и подключение к аппарату искусственной вентиляции лёгких (при проблемах с дыхательной системой).
- Профилактику образования тромбов в сосудах.
- Операцию — назначается по показаниям (для спасения жизни пациента) в первые несколько часов после кровоизлияния в мозг.
Реабилитация
Реабилитация пациентов, перенёсших кровоизлияние в мозг, зависит от степени поражения тканей органа. Как правило, эти люди становятся лежачими инвалидами, их шансы на полноценную жизнь крайне малы. Близкие должны обеспечить максимальный уход за тяжёлым больным и облегчить его состояние.
Питаются пациенты протёртой или измельчённой пищей. В некоторых случаях при кормлении нужно использовать зонд. Больной нуждается в постоянном наблюдении лечащего врача и строгом исполнении всех назначений.
Диагностика
Первой частью диагностики, когда больной поступил в медучреждение, становится осмотр и изучение симптоматики лечащим врачом. Он зафиксирует все, что наблюдает, и на основе этого поставит предварительный диагноз. И уже после этого пациента отправят на полноценную диагностику для подтверждения состояния.
Основные обследования:
- анализ крови – проверка наличия сгустков;
- МРТ – поиск пораженных участков в мозге и определение их габаритов;
- УЗИ артерий – изучение проходимости артерий вне черепа;
- ТКДГ – исследование проходимости мозговых артерий;
- МР-ангиография – дополнительная проверка проходимости артерий в мозге;
- ЭКГ – оценка нормальности сердечного ритма;
- УЗИ сердца – осмотр сердца на наличие тромбов.
Обычно назначают только часть методов. Для постановки диагноза порой достаточно всего пары из них. Определяет, какие именно использовать, только лечащий врач. При необходимости они могут быть дополнены другими средствами диагностики.
Терапия острого нарушения мозгового кровообращения
Лечение ОНМК начинается с оказания неотложной помощи. Что касается лечения, то оно состоит из мероприятий, направленных на восстановление и улучшение роботы головного мозга.
Что касается самой терапии ОНМК, то проводиться она должна в стационарных условиях, ее продолжительность составляет не менее 14 дней. Оправданным считается инфузийная терапия, применение гипотензивных препаратов, а также лекарств, которые улучшают функционирование нервных клеток. Рекомендуется прохождение курса реабилитации, направленного на восстановление утраченных навыков и адаптацию.
При поступлении больного проводится оценка его состояния и способности к дыханию. Показанием к проведению искусственной вентиляции легких является нарушение сознания, риск аспирации, высокий уровень внутричерепной гипертензии.
Прежде всего, проводится инфузионная терапия, вводится физиологический раствор и Маннит. Лечение капельницами необходимое для устранения симптомов гиповолемии и контроля за водным балансом.
В связи с тем, что первые 3 суток являются критическими, необходимо осуществлять контроль за внутричерепным и артериальным давлением. Для нормализации давления крови применяются гипотензивные препараты.

Для устранения судорожного синдрома применяются противосудорожные препараты. Для регенерации нервной ткани и предупреждения повреждения новых участков оправданным считается использование нейропротекторов и ноотропов.
При потере способности к глотанию больного питается через зонд. Во время реабилитационного периода и при восстановлении навыков, пациент может питаться самостоятельно, соблюдая правила рационального питания и указания врача.
Реабилитация и восстановление
Начинается реабилитация сразу после выписки из стационара. Направляется она на борьбу с такими осложнениями инсульта (развитие которых возможно) как:
- расстройства двигательных функция мышечных волокон;
- нарушение зрительного восприятия и речи;
- пролежни;
- воспаление легких;
- тромбоэмболия глубоких вен ног.
Больной нуждается в уходе. При ОНМК легкой и средней степени тяжести понадобится время на восстановление навыков самообслуживания, а также на то чтобы научиться ходить и говорить. Программу реабилитации разрабатывает врач для каждого конкретного случая, зависимо от состояния больного после ОНМК. Она состоит из:
- применения медикаментозных препаратов (гипотензивных, антикоагулянтов, лекарств, способствующих снижению показателей холестерина);
- выполнения дозированных физических нагрузок;
- проведения времени на свежем воздухе;
- лечебного массажа;
- физиотерапевтических процедур.
Продолжительность реабилитационного периода может составлять более года. Будет зависеть это от индивидуальных особенностей больного, тяжести течения патологии и величины участка поражения.
Профилактические мероприятия

В медицинской отрасли принято выделять два вида профилактики ОНМК:
- Первичная — направляется она на предупреждение формирования инсульта. В ее основе лежит ведение здорового образа жизни, отказ от вредных привычек, контроль веса, соблюдение правил рационального питания, предупреждение развития метаболических болезней, контроль показателей холестерина.
- Вторичная — предупреждает возникновение патологии повторно. Она включает все пункты первичной профилактики, а также применение гипотензивных препаратов, статинов, антикоагулянтов.
ОНМК является достаточно опасной патологией, которую легче предупредить, чем проводить борьбу не только с ней, но и с ее последствиями. В связи с этим рекомендуется вести здоровый образ жизни.
К основным симптомам инсульта и наиболее частым признакам можно отнести:
Ишемический инсульт:
- Онемение/слабость в руке и ноге одной стороны тела.
- Нарушенная речь.
- Состояние шаткости и головокружение.
- Возможная рвота и тошнота.
Развитие инсульта происходит за 3-6 часов, в течение которых нельзя медлить с вызовом скорой помощи.
Геморрагический инсульт:
- Нарастающая головная боль сильной интенсивности.
- Ощущение пульсации в голове.
- Сильное сердцебиение.
- Болезненное ощущение в глазах при взгляде в сторону или же при ярком свете.
- Нарушенное дыхание.
- Тошнота и рвота.
- Нарушение сознания (степень – от ощущения оглушения до комы).
- Красные круги, образующиеся под глазами.
- Паралич одной половины тела (прим. – левой/правой).
В целом, многие признаки обоих инсультов схожи (и с субарахноидальным кровоизлиянием тоже), но развитие геморрагического происходит гораздо быстрее, и может начинаться даже, как эпилептический приступ – падение, судороги, хриплое дыхание и запрокидывание головы, широкие зрачки. Как правило, взгляд больного обращен в ту сторону тела, которая поражена инсультом.
Осложнения
В МКБ-10 последствиям ишемического инсульта присвоен код 169. При неверно поставленном диагнозе и проведении тромболизиса при приступе течение последнего может ухудшиться.
Страдает чувствительность, причем на ее восстановление уходит больше времени, чем на нормализацию двигательной активности.
У большинства больных отмечаются такие последствия, как расстройства психоэмоциональной сферы. Для ишемического инсульта характерна склонность к депрессиям, эмоциональной лабильности, во многих случаях – агрессивности, появлению страхов. Нарушения в интеллектуальной сфере при левостороннем поражении ведут к ухудшению памяти, неспособности проанализировать ситуацию, ребячеству, дезориентации в пространстве и времени. При правостороннем страдает фантазия.
Нарушения в интеллектуальной сфере при левостороннем поражении ведут к ухудшению памяти, неспособности проанализировать ситуацию, ребячеству, дезориентации в пространстве и времени. При правостороннем страдает фантазия.
Речевые расстройства проявляются бессвязной речью, повторениями одних и тех же фраз или слов. У левшей они отмечаются при патологии правого полушария.
Примерно в 10% случаев у пострадавших развивается эпилепсия. Часто возникает риск повторного удара.
Лечение и реабилитация после инсульта
После доставки в лечебное учреждение врачи проводят комплекс мер по устранению симптомов инсульта, которые включают в себя соблюдение постельного режима, прием медикаментов и мероприятия по реабилитации и выводу пациента из острого состояния.
Восстановление двигательной активности — конечная цель данного этапа. Выбор лекарств зависит от типа инсульта. Прогнозы можно делать только после постановки диагноза с учетом времени, прошедшего с начала приступа.
Нельзя проводить лечение до постановки диагноза и выявления типа инсульта.
Реабилитационные мероприятия
При ишемическом инсульте вводятся препараты, которые ускоряют рассасывание тромба, закупорившего сосуд. При геморрагическом может понадобиться срочная операция по удалению излившейся крови.
Первое время проводится интенсивная терапия, цель которой — уменьшить повреждения мозговой ткани и снизить риск повторного приступа.
Некоторые лекарства быстрее действуют, если их вводят в первый час после начала острого процесса.
При геморрагическом инсульте прогнозы менее утешительные. Следует быстрее остановить внутримозговое кровотечение и удалить гематому, которая давит на соседние участки. Показаны препараты для стабилизации артериального давления.
В период реабилитации все лекарства принимаются строго под контролем врача и по его рекомендации.
Народные средства для восстановления организма после инсульта
После лечения в больнице человек восстанавливается около полугода. Все это время необходимо принимать лекарства. Параллельно можно лечиться дома народными средствами.
Народные методы можно использовать после консультации с врачом-неврологом.
Народная медицина предлагает следующие варианты лечения последствий приступа:
- шалфей — для восстановления речевых функций;
- хвойные шишки в качестве общеукрепляющего средства;
- диоскорея кавказская;
- чабрец — при параличе конечностей;
- желтушник серый — для восстановления работы сердца;
- настой можжевельника для растираний.

Перекись водорода подойдет для полосканий рта — процедура проводится в течение минуты раствором, разведенным в концентрации 1:1 с водой.
При параличе полезен массаж и водные процедуры с растираниями. Для восстановления работы мышц лица применяются сушеные финики. Если есть возможность достать свежие куриные яйца, то один раз в день нужно выпивать 2 шт. — люди так восстанавливали память и мышление после пережитого приступа.
Реабилитационные центры
Реабилитационные центры для людей, перенесших инсульт, предоставляют методики по ускоренному выведению человека из состояния болезни и беспомощности.
Комплекс мероприятий включает:
- Несколько сеансов лечебного массажа (20 — 25).
- Гимнастику и лечебную физкультуру для восстановления координации.
- Применение аппаратов, обучающих людей ходить после паралича конечностей.
- Дыхательную гимнастику, способствующую восстановлению органов дыхания после вынужденного постельного режима.
- Физиотерапевтические процедуры.
Цель мероприятий — обучение мозга и переключение исчезнувших функций на другие участки, имеющие здоровую ткань.
Сколько лет живут после инсульта
Продолжительность жизни после приступа зависит:
- от возраста пациента и наличия тяжелых сопутствующих заболеваний;
- от качества лечения после острого состояния и степени восстановления;
- от области и степени поражения мозга;
- от типа инсульта.
При ишемическом типе летальность составляет 37 %, при геморрагическом — свыше 80 %. По статистике, после первого месяца умирает до 35 % людей. В последующий год — 50 %. Большое влияние на продолжительность жизни оказывает рецидив инсульта — в течение 5 последующих лет повторный приступ наблюдается у 25 % женщин и у 40 % мужчин.
Отличия от геморрагического типа
Если подтипы ишемического инсульта очень схожи, то геморрагический вид будет отличаться от каждого из них кардинально. Главная особенность этого вида ОНМК в том, что он представляет собой не просто нарушение кровообращения, а кровоизлияние в мозг.
Обычно геморрагический инсульт развивается крайне быстро. Порой все может произойти за считанные минуты. Если за короткое время не оказать медицинскую помощь, то сохранить жизнь человеку не удастся. Но даже при быстром приезде врачей есть большой риск развития осложнений. Одним из самых тяжелых считается отек мозговых тканей.
По клиническим признакам геморрагическое ОНМК тоже имеет свои отличительные черты:
- потеря сознания;
- внезапная сонливость или возбуждение;
- головная боль с головокружением;
- тошнота, перерастающая в рвоту;
- ощущение жары, потливость;
- учащенное сердцебиение, нарушения ритма.
Также могут развиваться очаговые симптомы. Они зависят от того, какое именно полушарие мозга повреждено. У больного могут нарушиться двигательные функции, возникнуть паралич всего тела, он перестает контролировать мочеиспускание с дефекацией. Если у больного поражено левое полушарие, то проблемы с мышцами возникнут справа. При повреждении правого – слева. Пораженная левая часть мозга приводит к нарушению речи и мышления. Правая же вызывает проблемы с ориентацией в пространстве, восприятием и воображением. Также возможна полная потеря памяти.
Опаснее всего поражение продолговатого мозга, так как это может привести к полной остановке дыхания. Без срочного врачебного вмешательства вероятность смерти составляет практически 100%. Общая смертность при ОНМК возникшему по геморрагическому типу при этом превышает 30%.
 МИР ЛОГИКИ
МИР ЛОГИКИ