Роландическая эпилепсия
Диагностика
Диагностика заболевания проводится при помощи ЭЭГ. На ней выявляется повышенная электрическая активность мозга в височной и центральной областях коры. У некоторых пациентов изменения регистрируются исключительно в ночное время, поэтому им проводится мониторинг.
Для исключения развития приступов на фоне ЧМТ, менингита или опухоли мозга проводится МРТ, на которой при роландической эпилепсии не выявляются изменения.
Сложно даже опытному специалисту сразу провести дифференциальную диагностику между данной патологией и парциальными эпилептическими припадками, особенно если во время приступа отмечается временная потеря сознания. Помочь в установлении диагноза может только динамическое наблюдение и контроль ЭЭГ.
Иногда у пациентов с роландической эпилепсией развивается синдром псевдоленнокса (согласно статистике такое явление отмечается в 5% случаев). Для этого диагноза характерным является постепенная утрата больным интеллектуальных способностей, типичные миоклонические и другие приступы.
Лечение доброкачественной роландической эпилепсии
В неврологии вопрос лечения доброкачественной роландической эпилепсии остается спорным. Обусловлено это тем, что у детей с возрастом все симптомы заболевания исчезают без дополнительного медицинского вмешательства. Поэтому некоторые врачи отстаивают мнение о нецелесообразности назначения антиэпилептической терапии. Противоположное мнение основано на сложности дифференциальной диагностики заболевания. Может случиться так, что диагноз будет поставлен неправильно или же патология перейдет в стадию псевдоленнокса. Чтобы предотвратить возможные осложнения, врачи могут все же назначить пациенту антиэпилептическую терапию.
При лечении детей с доброкачественной роландической эпилепсией используется принцип монотерапии — им назначается всего один препарат. Обычно лечение детей начинается с назначения им вальпроевой кислоты (депакина, конвульсофина, конвулекса). Если лечение оказывается неэффективным или у ребенка наблюдается непереносимость этого препарата, его заменяют топамаксом или леветирацетамом. Детям старше семи лет могут назначить прием карбомазепина.
Родители нередко не сразу замечают единичные или редкие эпилептические приступы у детей, поскольку в большинстве случаев они возникают ночью. Однако сразу после обнаружения эпилептических приступов ребенка необходимо показать врачу-неврологу. Диагностика и лечение патологии подбираются для каждого случая индивидуально. Наиболее пристального наблюдения требуют больные до трех лет, у которых из-за незрелости нервных клеток может наблюдаться учащение приступов.
Родителям больного ребенка, у которого случился приступ, также необходимо знать, что они смогут сделать самостоятельно до приезда скорой. Если у малыша возник сложный припадок, который сопровождается серьезными моторными нарушениями (тонические судороги или мышечные подергивания лица, языка, гортани и глотки), его нужно немного приподнять и успокоить
Крайне важно сделать это, если приступ случился во время питья, еды или сна. Для предотвращения западания языка необходимо положить голову ребенка набок, после чего вложить ему в рот носовой платок или какой-либо мягкий предмет
Если у ребенка наблюдается длительный судорожный приступ, необходимо срочно вызвать скорую помощь.
Прогнозы
Согласно собранным статистическим данным, у более чем 90% детей в возрасте старше 13 лет симптомы роландической доброкачественной эпилепсии не наблюдались. Только у 2% шестнадцатилетних подростков сохранилась доброкачественная симптоматика.
При исследовании обнаружено, что неблагоприятными факторами, которые могут влиять на тяжесть и продолжительность патологии, являются раннее (до 4 лет) и позднее (после 10 лет) начало эпилепсии.
Нередко повторные приступы случаются в течении первых 4 лет. Длительный период ремиссии не означает полного выздоровления: у части детей после многолетнего отсутствия приступы могут проявляться вновь. Во взрослом возрасте возможно единичное проявление симптоматики в легкой форме. Часто это связанно с гормональной перестройкой организма. Поэтому чаще наблюдается у женщин, в то время как в детском возрасте роландическая форма заболевания больше характерна для мужского пола.
Лечение
Нехарактерные эпиприступы редко замечают родители. Когда возникают судороги, малыша нужно приподнять, язык будет западать, чтобы ребенок не захлебнулся. Ребенка укладывают на мягкую поверхность, удерживают руки и ноги. Если припадок длится слишком долго, нужно вызывать врача.
Сегодня врачи пытаются придумать способ лечения роландической эпилепсии терапевтическим способом. Возможность перехода этой разновидности эплепсии в сложную присутствует всегда, если на организм воздействуют неблагоприятные внешние факторы. По этой причине специфическая терапия во многих ситуациях выполняется при возобновлении припадков. Употребляются противосудорожные средства. Это может усложнить развитие болезни у малышей от до трехлетнего возраста.
Родители не всегда могут заметить припадки роландической эпилепсии потому, что они часто проявляются ночью. Подобно другим видам патологии эта форма требует динамического наблюдения у невропатолога или эпилептолога. Нужно проводить вовремя диагностические процедуры и терапию медикаментами. Это определяется индивидуально в разных ситуациях.
Доброкачественная форма болезни требует наибольшего внимания. Иногда такая болезнь проходит у детей без лечения, но могут возникнуть и осложнения. Некоторые специалисты полагают, что лечить такую болезнь бесполезно, другие советуют лишний раз подстраховаться, поскольку эту болезнь можно перепутать с другими формами. Поэтому во время приступов применяются терапевтические методики.

Из вышеуказанного можно сделать вывод, что у малышей появляются припадци, спровоцированные естественным процессом формирования и укрепления нервной системы. Склонность к развитию болезни может передаваться на генетическом уровне.
Роландическая эпилепсия выражается в односторонних приступах, спровоцированных усиленной активностью мозга в процессе сна или незначительными отклонениями в формировании ЦНС, появшвшимися из-за ее неравномерного развития. Такое состояние не требует вмешательства и не представляет опасность для здоровья.

Когда врачи назначают терапию:
- Малышу еще не исполнилось 2 года.
- Развиваются вторичные патологии, не имеющие отношения к эпилепсии.
- Проблемы интеллектуального развития.
- Употреблять препараты придется в ситуации, когда у ребенка возникают припадки днем.
Определенный врачом медицинский препарат менять нельзя самостоятельно. Пациентам показаны препараты на основе вальпроевых кислот. Если терапия не дает результата, специалист поменяет средство на Топирамат или Левитирацетам.
При появлении таких признаков нет поводов для беспокойства, нужно обращаться к врачам и проходить такие обследования для профилактики возможных неврологических или других патологий, способных спровоцировать приступы недостаточно качественного синдрома судорожной активности, похожего по признакам на роландическую эпилепсию.
Зачастую прогноз самочувствия больного ребенка благоприятный. В 95% примеров болезнь устраняется бесследно, даже когда с трудом лечится. Опасные последствия патологии возникают при неверно поставленном диагнозе или у 5% пациентов, имеющих дополнительные расстройства организма, усложняющие их состояние. Если рассматривать неблагоприятные последствия, самыми сложными из них являются классическая эпилепсия с различными вытекающими из этого состояниями.
Причины развития и возможные последствия
Впервые роландическая эпилепсия у детей проявляется не раньше двухлетнего возраста. Пик развития заболевания приходится на возраст 3-7 лет, но первые припадки могут возникнуть и перед половым созреванием, но не позднее 14 лет. Хотя были замечены единичные случаи развития роландической эпилепсии у детей первого года жизни, и примерно у 8% болезнь активировалась до 2-летнего возраста.
Причины развития носят наследственный характер. У большинства обследованных детей были выявлены родственники с эпилепсией, имеющие эпилептические припадки в анамнезе.

Роландическая эпилепсия
Даже при отсутствии явных признаков патологии у некоторых родственников были обнаружены на ЭЭГ незначительные отклонения с темпоральными спайками в височно-центральной зоне головного мозга, хотя они считались клинически здоровыми людьми.
Одновременно с генетической предрасположенностью факторами развития роландической эпилепсии считаются проблемы с центральной нервной системой. У 10-15% детей с этой формой болезни диагностированы следующие отклонения:
- Детский церебральный паралич.
- Задержка речевого, умственного и психического развития.
- Косоглазие.
- Мозжечковая недостаточность.
- Микроцефалия.
- Олингвомоторная диспраксия.

Особенности проявления
Но даже у детей, не имеющих проблем со стороны неврологии, отмечается повышенная нейронная активность в височно-центральной зоне. Это объясняется тем, что нервная система устроена достаточно сложно, и в детском возрасте только происходит ее полное формирование.
Но под воздействием некоторых факторов часть нейронов коры мозга передает непривычные, высокочастотные сигналы, что и приводит к судорожной активности. С возрастом нейроны созревают, и их активность снижается – уменьшаются очаги эпиактивности и со временем наступает полное выздоровление.
Спровоцировать первый и последующие приступы может любой фактор:
- инфекционные болезни;
- высокая температура;
- травма головы;
- длительный просмотр телевизора;
- яркий свет;
- недостаток сна;
- смена климата и другие.
Однако не зря роландичнская форма называется доброкачественной эпилепсией детского возраста – большинство детей полностью выздоравливают к 14-16 годам, и лишь у 2% из них остаются редкие припадки до 18-летнего возраста.
Были замечены единичные случаи, когда развивались тяжелые синдромы, но, в отличие от злокачественных эпилепсий, риск развития осложнений при роландической форме минимален.
4 Диагностика
Основным методом диагностики заболевания считается электроэнцефалография. Запись данных должна проводиться не менее получаса, с проведением пробы гипервентиляции (глубокого дыхания в течение нескольких минут) и фотостимуляцией вспышками по 10 секунд различной частоты. Гипервентиляционная проба обычно проводится у детей старше 2 лет, так как в младшем возрасте пациент не может выполнить требований проведения процедуры. Электроэнцефалография позволяет определить биоэлектрическую активность головного мозга и провести дифференцировку формы эпилепсии. Обязательно требуется проведение записи во время ночного сна, так как у трети детей изменения в энцефалограмме наблюдаются только в сонном состоянии.
Особенностями энцефалограммы головного мозга при роландической эпилепсии являются следующие:
- наличие высоковольтных скачков в центральных и височных отделах, сопровождающихся низкими волнами;
- у некоторых пациентов наблюдаются разряды в других областях или генерализованные;
- скачки могут быть как односторонними, так и двусторонними, во сне они усиливаются;
- при раннем начале болезни происходит усиление спайк-волн при закрытии глаз;
- частота импульсов не меняется при гипервентиляционной пробе;
- спайки имеют свойство исчезать и вновь появляться, менять конфигурацию при последующих энцефалографиях даже через короткий промежуток времени, поэтому при отсутствии характерной картины после одного исследования необходимо провести повторную запись.
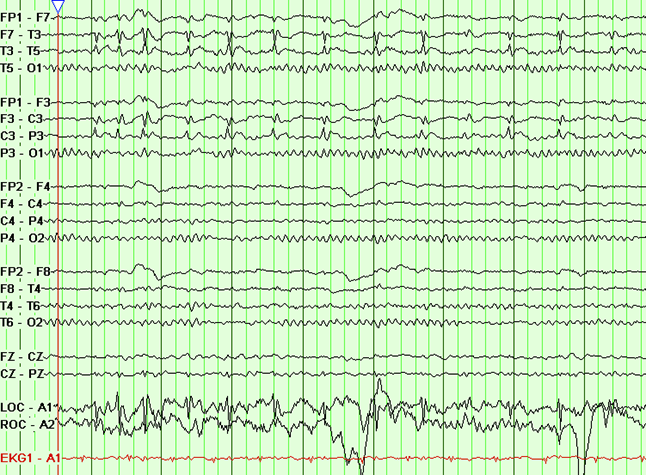
ЭЭГ у больного роландической эпилепсией
Для людей с атипичной формой заболевания показано проведение магнитно-резонансной томографии. При неосложненном течении роландической эпилепсии отклонений на рентгенографическом снимке не наблюдается.
Особенности болезни
Роландический тип входит в категорию фокальных эпилепсий. Его название означает, что проблемный участок расположен в роландовой борозде мозга. Поэтому очаг припадков сконцентрирован в нейронах височных областей. По МКБ заболевание имеет код G40.
Такая эпилепсия считается самой распространенной из всех доброкачественных, которые могут возникать у детей. На нее приходится примерно 15% случаев подобных болезней в возрасте до 15 лет и более 20% от любых проявлений судорожных припадков. В большинстве случаев начальные симптомы эпилепсии появляются в возрасте от 4 до 10 лет, а пик симптоматики сосредоточен на периоде между 7 и 9 годами жизни. Иногда болезнь впервые проявляется у 2-3 летних детей или подростков, возраст которых не превышает 11-12 лет. Сталкиваются с роландической эпилепсией чаще мальчики – соотношение по частоте заболевания с девочками составляет 6 к 4.
Зачастую болезни на ранних этапах предшествуют легкие судороги у новорожденных в возрасте до 18 месяцев. Также могут наблюдаться фебрильные приступы у детей до 2 лет, которые позже переформируются в эпилепсию. Взрослые с таким заболеванием не сталкиваются никогда.
Точных первопричин возникновения этой патологии до сих пор выявить не удалось. Предполагается, что большую роль может играть наследственность. Если от эпилепсии страдает мама или папа, то риск ее появления у ребенка значительно возрастает. Основной причиной, к которой склоняются ученые, стали дефекты генов. Исследования показали, что болезнь развивается при нарушениях на этапе формирования головного мозга. Также ее появление отчасти обусловлено ростом возбудимости отдельных нейронов. Это связывают с увеличением нейромедиаторов, падением уровня ГАМК и повышением количества возбуждающих возвратных синапсов.

Главным проявлением доброкачественной эпилепсии у детей стали судорожные припадки. По их особенностям заболевание классифицируют на несколько видов:
- простые припадки – кратковременные подергивания или судороги с левой или правой стороны лица, сопровождаемые онемением, а также потерей контроля над мышцами губ, языка, гортани и глотки;
- сложные парциальные припадки – судороги одной или нескольких мышц лица с непрерывным напряжением языка или глотки, часто сочетающиеся с нарушением речи и повышенным слюноотделением;
- вторично-генерализованные припадки – обычные судороги с задействованием мышц на лице, онемением и обездвиживанием, перерастающие в генерализованный судорожный припадок.
Возможен атипичный тип эпилепсии в сочетании с роландическим. Он классифицируется на: ночные припадки, миоклонические и астатические приступы, атонические судороги и атипичные абсансы. В некоторых случаях такая эпилепсия возникает вне роландического типа, но имеет сходство с ним.
Судороги могут быть частью идиопатических приступов. В таком случае эпилепсия не относится к роландической и может сопровождаться множеством других симптомов, включая длительную потерю сознания и остановку дыхания
Очень важно дифференцировать эти два типа болезни, чтобы получить правильное лечение
Профилактика заболевания

Чтобы эпилептические приступы не повторялись, врачи дают рекомендации родителям по соблюдению методов профилактики
Главное внимание уделяется режиму дня. Нарушение сна — приводит к перевозбудимости нервной системы и провоцирует приступы
Ребенок обязан полноценно высыпаться.
Если у малыша был хоть один эпизод ночного приступа, желательно для сна размещать его в комнате взрослых, а не оставлять в одиночестве в детской. Как вариант при раздельном сне — использовать радионяню
При роландической эпилепсии приступы бывают чаще всего ночью, поэтому важно держать ребенка под контролем, чтобы предотвратить западание языка. Заболевание часто имеет предварительную ауру (характерные горловые звуки) поэтому, находясь рядом, родители будут иметь возможность вовремя среагировать на приступ
Категорически запрещается нарушать режим детского сна (смещать время укладывания, отказываться в раннем возрасте от дневного отдыха). Детская нервная система должна иметь возможность полноценно расслабляться и отдыхать. Не стоит при спящем ребенке смотреть телевизор, играть в компьютерные игры. Не рекомендуется плотно кормить малыша перед сном.
В сложных случаях, когда профилактика и медикаментозное лечение не дали положительного эффекта, специалист может назначить кетогенную диету. Это специальный пищевой режим, который устанавливается врачом согласно возрасту, весу, физической нагрузке ребенка. Разрабатывается схема питания с преобладанием жиров и контролем углеводов и белков. Первые пять дней диеты малыш должен находиться в клинике под присмотром медиков, которые будут контролировать уровень кетоновых тел в организме. Они могут вырабатываться в избытке и являются токсинами. Только после изучения того, как детский организм реагирует на изменение питания, его выписывают домой, а родителям даются рекомендации по дальнейшему соблюдению диеты. Запрещено самостоятельно принимать решение о назначении кетогенного рациона. Это делается только под руководством врача!

Важное значение для профилактики эпилепсии у детей имеет правильный образ жизни мамы во время беременности. В этот период должны полностью исключаться вредные привычки (курение, алкоголь); не разрешается заниматься теми видами деятельности, которые могут оказывать токсическое влияние на плод
Полноценное питание, рациональные физические нагрузки и правильный режим дня — основа крепкого здоровья будущего малыша.
Согласно собранным статистическим данным, у более чем 90% детей в возрасте старше 13 лет симптомы роландической доброкачественной эпилепсии не наблюдались. Только у 2% шестнадцатилетних подростков сохранилась доброкачественная симптоматика.
При исследовании обнаружено, что неблагоприятными факторами, которые могут влиять на тяжесть и продолжительность патологии, являются раннее (до 4 лет) и позднее (после 10 лет) начало эпилепсии. Нередко повторные приступы случаются в течении первых 4 лет. Длительный период ремиссии не означает полного выздоровления: у части детей после многолетнего отсутствия приступы могут проявляться вновь. Во взрослом возрасте возможно единичное проявление симптоматики в легкой форме. Часто это связанно с гормональной перестройкой организма. Поэтому чаще наблюдается у женщин, в то время как в детском возрасте роландическая форма заболевания больше характерна для мужского пола.
Клиническая картина и симптомы
Симптомы болезни возникают, в основном, в ночное время. Приступы носят парциальный характер, генерализованные припадки встречаются только у 20% заболевших.
Основные признаки роландического приступа:
- Появление ауры (предшественника приступа) в виде покалывания, онемения языка, губ.
- Судороги на одной половине лица.
- Выделение слюны.
- Закатывание глаз.
- «Булькающие» и «хрюкающие» звуки из горла.
- Заторможенность речи.
- Редко возникает рвота.
 Эти симптомы возникают ночью при засыпании или в конце сна.
Эти симптомы возникают ночью при засыпании или в конце сна.
Днем практически не встречаются. Припадки могут повторяться несколько раз за ночь с разной интенсивностью. Длительность приступа не превышает 5 минут.
В 20% развиваются генерализованные эпиприступы. Обычно они характерны для заболевания с ранним дебютом (до 3 лет).
Эти случаи имеют менее благоприятный прогноз и плохо поддаются лечению. У ребенка генерализованные припадки проявляются в следующем:
- Тонические судороги по всему телу.
- Мышечные спазмы.
- Потеря сознания.
- После окончания припадка ребенок не помнит, что с ним было, крепко засыпает, при пробуждении чувствует вялость и головную боль.
Таким образом, выделяют следующие особенности роландической эпилепсии:
- Нарастание эпилептической активности в фазе медленного сна.
- Появление предшественников приступа (ауры).
- Кратковременность приступов.
- Благоприятный исход болезни.
В медицине зафиксированы случаи (не более 5%) атипичного течения РЭ. У больных диагностирован эпилептический статус.
Приступы имели многократный ежедневный характер с потерей сознания и внезапными падениями больных. Однако, даже в этих случаях не отмечалось изменений в психическом развитии и поведении пациентов.
Симптомы
Первые признаки роландической эпилепсии дают о себе знать в возрасте от 2 до 14 лет. До 90% случаев приходится на 4-10. Клиника имеет типичную картину с припадками:
- Простыми парциальными – моторными, сенсорными, вегетативными. Они встречаются у 80% больных;
- Сложными;
- Вторично генерализованными.
Приступам нередко предшествует соматосенсорная аура. Это такое состояние, которое сопровождается специфичными ощущениями. К ним относят чувство покалывания и онемения, сравнимое с прохождением электрического тока. Возникают в глотке, языке, деснах. После того как аура исчезает начинается парциальный припадок.
Роландическая эпилепсия может проявляться в виде следующих форм:
- Гемифациальных, которые занимают до 37%;
- Унилатеральных тонических;
- Клонических;
- Тонико-клонических судорог мышц лица, которые в 20% случаев осложняются распространением на руку или ногу;
- Фарингооральных, встречающихся более чем у 53%.
Во сне такие больные нередко издают специфичные звуки, напоминающие «бульканье» или «хрюканье», «полоскание горла». Генерализованные приступы возникают в 20% случаев у детей младшего возраста. При этом припадки наступают во время сна. Однако для РЭ не присущ один вид проявлений на длительный срок.
Как проявляется роландическая эпилепсия
Клинические симптомы роландической эпилепсии проявляются в виде двух видов приступов:
- простые парциальные (сенсорные или моторные и реже вегетативные) припадки – непродолжительные судороги с одной стороны лица или короткие односторонние подергивания, онемения или обездвиживания мышц губ и/или языка, гортани и глотки;
- сложные парциальные приступы в виде моторных (судороги отдельных групп лица с тоническими судорогами языка и глотки, которые часто сопровождаются нарушениями речи и/или повышенным слюноотделением) или вторично-генерализованные (типичный приступ роландической эпилепсии переходит в генерализованный судорожный припадок).
Роландическая эпилепсия у детей имеет характерные черты:
- приступы возникают во время сна — чаще при засыпании и пробуждении;
- припадок развивается с ауры: ощущений онемения, покалывания, пощипывания в области десен, глотки или языка, а затем начинается сам приступ;
- наиболее характерным проявлением простого приступа этого вида эпилепсии являются своеобразные звуки (типа «хрюканья», бульканья в виде «полоскания горла»). Минимальные проявления кратковременных приступов родители могут и не заметить;
- небольшая продолжительность припадков: от 5–10 секунд до 2–3 минут;
- у детей раннего возраста заболевание протекает сложнее с частыми приступами (еженедельными или даже ежедневными) с некоторым учащением припадков в возрасте 1–2 лет, что связано с перестройкой нервной системы и повышенной выработкой специфических веществ, активирующих передачу нервных импульсов, с течением времени, по мере дифференцировки нервной системы малыша припадки возникают все реже;
- течение этого вида эпилепсии благоприятное, заканчивается спонтанной ремиссией практически во всех случаях (кроме тяжелой злокачественной формы) и имеет хороший прогноз.
Диагностика заболевания
Диагностика роландической эпилепсии проводится на основании жалоб, осмотра пациента, проведении специфических тестов и инструментальных методов (электроэнцефалография).
Электроэнцефалография (ЭЭГ) является на сегодняшний день главным методом диагностики роландической эпилепсии. Основным признаком наличия которой является обнаружение высокоамплитудных острых пиков и волн в центрально-височных отведениях («роландический комплекс»), которые локализуются на стороне, противоположной судорожным приступам.
Осложняет диагностику ночное время наступления приступов, поэтому при типичной симптоматике и повторяющихся приступах и нормальной дневной ЭЭГ — дополнительно проводится ночной ЭЭГ-мониторинг (полисомнография).
При необходимости, для дифференциальной диагностики с другими неврологическими заболеваниями (кистами, опухолями, нарушениями кровообращения, абсцессами в области центральной височной области мозга) назначается проведение МРТ (магниторезонансной томографии) или КТ мозга (компьютерная томография).
 МИР ЛОГИКИ
МИР ЛОГИКИ